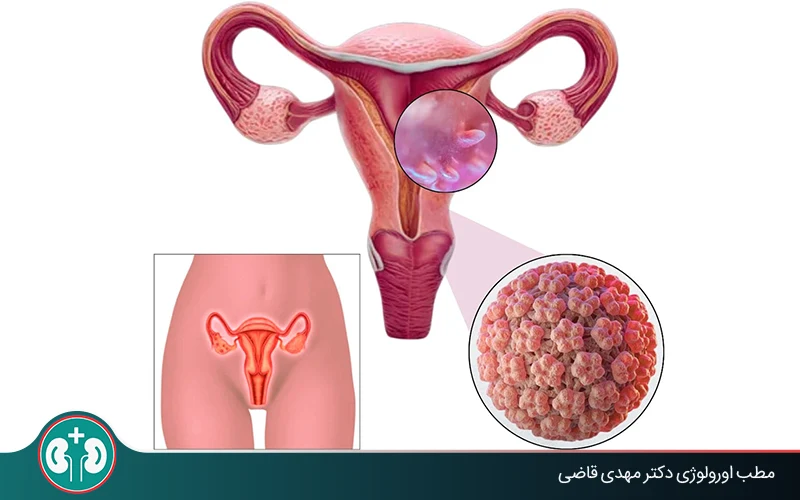
اصطلاح «زگیل تناسلی بدخیم»، معمولاً به زگیلهایی اشاره دارد که منشأ آنها سویههای پرخطر ویروس پاپیلومای انسانی (HPV) است. زگیلهای تناسلی ناشی از سویههای کمخطر و پرخطر HPV، تفاوتی خاصی با یکدیگر ندارند.
آنچه اهمیت دارد فعالیت مداوم سویههای پرخطر HPV مانند نوع ۱۶ و ۱۸ در بدن است که میتواند خطر بروز تغییرات پیشسرطانی و سرطانهایی مانند سرطان دهانۀ رحم، مقعد، آلت تناسلی و حلق را افزایش دهد.
در این مقاله تصمیم داریم دربارۀ علائم زگیل تناسلی پرخطر و روشهای تشخیص و درمان آن صحبت کنیم. همچنین به بیان خطرها و عوارض احتمالی این زگیلها و شیوههای پیشگیری از آنها میپردازیم. اگر شما هم میخواهید آگاهی و دانش خود در مورد این دسته از زگیلهای تناسلی افزایش دهید، تا پایان این مطلب با ما همراه شوید.
اولین و مهمترین پرسش: زگیل تناسلی بدخیم چیست؟
زگیل تناسلی بدخیم، به زگیلهایی اطلاق میشود که در اثر آلودگی به سویههای پرخطر ویروس پاپیلومای انسانی (HPV) بروز میکنند. این سویهها، بهویژه سویههای ۱۶ و ۱۸ ویروس HPV، با افزایش احتمال بروز تغییرات پیشسرطانی و برخی سرطانها در بدن ارتباط دارند. البته خود زگیل تناسلی بهتنهایی بدخیم محسوب نمیشود.
از نظر بالینی، زگیلهای تناسلی ناشی از سویههای کمخطر و پرخطر HPV تفاوت ظاهری یا علامتی مشخصی با یکدیگر ندارند. عوارض خطرناک مانند سرطان دهانۀ رحم، مقعد، آلت تناسلی یا ناحیۀ حلق، نتیجۀ فعالیت طولانیمدت ویروس HPV پرخطر در بافتها است.
علائمی مانند خونریزی غیرطبیعی، تغییر شکل یا رنگ بافت و زخمهای پایدار، از نشانههای زگیل تناسلی نیستند، بلکه میتوانند بیانگر تغییرات پیشسرطانی یا سرطانی ناشی از HPV پرخطر باشند.
تفاوت اصلی بین زگیل تناسلی پرخطر و کمخطر
تفاوت زگیلهای تناسلی پرخطر و کمخطر، در ظاهر آنها نیست، بلکه به نوع سویۀ ویروس HPV و عوارض احتمالی ناشی از آن بستگی دارد. زگیل تناسلی، صرفاً یک علامت از عفونت HPV است و از روی شکل، اندازه یا رنگ زگیل نمیتوان پرخطر یا کمخطر بودن ویروس را تشخیص داد.
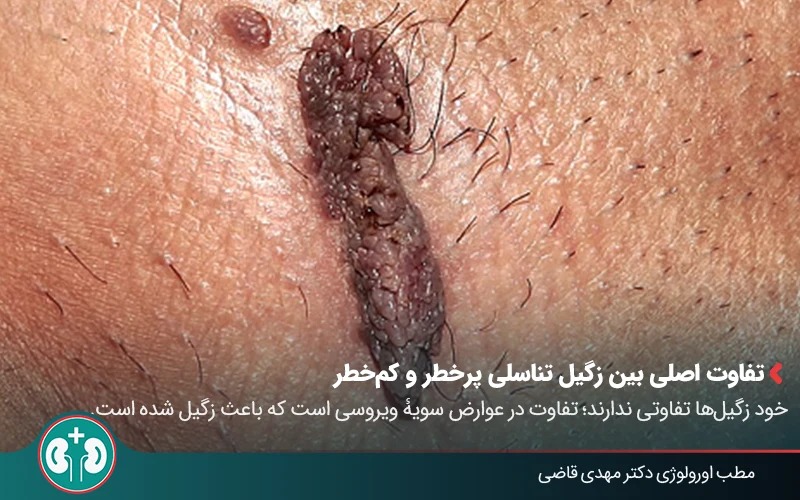
مقایسۀ علائم ظاهری زگیلها
همانطور که گفتیمُ زگیلهای تناسلی ناشی از سویههای کمخطر و پرخطر HPV، از نظر ظاهری تفاوت مشخصی با یکدیگر ندارند. این ضایعات معمولاً به صورت برجستگیهای کوچک، نرم و همرنگ پوست یا صورتی دیده میشوند و ممکن است بدون درد باشند یا فقط باعث خارش و ناراحتی خفیف شوند.
ظاهر زگیل معیار قابل اعتمادی برای تعیین نوع ویروس نیست و تشخیص پرخطر یا کمخطر بودن، تنها از طریق بررسیهای پزشکی امکانپذیر است.
مقایسۀ عوارض ناشی از سویههای ویروس
مهمترین عارضۀ سویههای کمخطر HPV، بروز زگیل تناسلی است که با روشهای درمانی فعلی قابل پاکسازی است. البته امکان بازگشت یا عود آن وجود دارد.
در مقابل، سویههای پرخطر HPV میتوانند حتی در نبود زگیل یا پس از درمان و حذف زگیلها، باعث تغییرات سلولی پیشسرطانی و سرطانی در نواحی مختلفی مانند دهانۀ رحم، مقعد، آلت تناسلی و حلق شوند؛ بنابراین خطر اصلی، ناشی از خود ویروس پرخطر است، نه زگیل بهعنوان یک ضایعه پوستی.
در نهایت، تشخیص نوع HPV و ارزیابی خطرات احتمالی آن نیازمند معاینۀ پزشکی و انجام آزمایشهای تخصصی مانند تست HPV، پاپ اسمیر در زنان و در صورت لزوم بیوپسی است. انجام غربالگریهای منظم، نقش مهمی در شناسایی زودهنگام تغییرات سلولی و پیشگیری از عوارض جدی ناشی از سویههای پرخطر HPV دارد.
علائم هشداردهندۀ ویروس HPV پرخطر
علائم زگیل تناسلی ناشی از سویههای پرخطر HPV ممکن است در مراحل ابتدایی، شبیه زگیلهای خوشخیم و بسیار خفیف یا حتی نامحسوس باشند.
با تداوم فعالیت ویروس HPV پرخطر، در برخی افراد ممکن است بهمرور زمان تغییرات پیشسرطانی در بافتهای درگیر ایجاد شود. هرچند بسیاری از مبتلایان به سویههای پرخطر HPV هرگز دچار سرطان نمیشوند. درصورت بروز علائم غیرطبیعی یا مشکوک، مراجعه به پزشک متخصص اورولوژی برای بررسیهای تخصصی و تشخیص زودهنگام، ضروری است.
در ادامه علائم زگیل تناسلی پرخطر در مردان و زنان را به صورت جداگانه و مفصل بررسی خواهیم کرد:
علائم زگیل تناسلی پرخطر در مردان
در این بخش، علائم زگیل تناسلی پرخطر در مردان را بیان و بررسی خواهیم کرد. دقت داشته باشید که این علائم خطر، ممکن است مربوط به تغییرات پیشسرطانی ناشی از فعالیت ویروس HPV در بدن باشند:
- ضایعات یا زخمهای پایدار: زخمها یا ضایعاتی که در آلت تناسلی، کیسۀ بیضه، اطراف مقعد یا کشالۀ ران ایجاد شدهاند و بهتدریج بهبود نمییابند یا بزرگتر میشوند.
- تغییرات رنگ یا بافت پوست: بخشهایی از پوست که سفت، ضخیم، قرمز یا تیرهتر از پوست اطراف به نظر میرسند.
- خونریزی غیرمعمول: خونریزی از ضایعات پوستی، بهویژه پس از مقاربت یا بدون دلیل مشخص، یکی دیگر از نشانههای زگیل پرخطر در مردان است.
- درد یا خارش مزمن: احساس درد، سوزش یا خارش مداوم در ناحیۀ تناسلی یا اطراف مقعد که با درمانهای معمول بهبود نمییابد.
درصورت مشاهدۀ هر کدام از علائمی که در این بخش بیان کردیم، لازم است بهسرعت به پزشک مراجعه کنید تا معاینات و اقدامهای درمانی مورد نیاز انجام شود.

علائم هشدار پس از ابتلا به ویروس HPV پرخطر در زنان
زگیل تناسلی داخل واژن یا دهانۀ رحم اغلب با چشم غیرمسلح قابل مشاهده نیست و فقط از طریق معاینۀ تخصصی مانند پاپ اسمیر یا کولپوسکوپی شناسایی میشود. تغییرات سلولی ناشی از HPV پرخطر در دهانۀ رحم، تا زمانی که به مراحل پیشرفته نرسد، معمولاً هیچ علامت ظاهری خاصی ندارد.
باتوجهبه اینکه سویههای ۱۶ و ۱۸ ویروس پاپیلوم انسانی (ویروس HPV پرخطر)، یکی از عوامل اصلی سرطان دهانۀ رحم است، توجه به علائم تغییرات پیشسرطانی یا سرطان میتواند شما را به موقع آگاه کند تا برای تشخیص و مدیریت بیماری اقدام کنید. این علائم را در ادامه مرور میکنیم:
- خونریزی غیرطبیعی واژن: خونریزی بین دورههای قاعدگی، پس از مقاربت یا خونریزی در دوران یائسگی؛
- ترشحات غیرمعمول واژن: ترشحات واژن با بوی ناخوشایند، تغییر رنگ (به خصوص قهوهای یا خونی) یا افزایش حجم در ترشحات؛
- درد لگن یا هنگام مقاربت: دردهای مداوم در ناحیۀ لگن یا درد و ناراحتی هنگام رابطه جنسی؛
- ضایعات غیرمعمول: هرگونه زخم، توده، تغییر رنگ یا برجستگیهای سفت در فرج، پرینه (ناحیۀ بین واژن و مقعد) یا اطراف مقعد.
غربالگری منظم (پاپ اسمیر و تست HPV) برای زنان بسیار مهم و ضروری است؛ زیرا ممکن است زگیلهای تناسلی پرخطر داخلی، علامت و نشانۀ خاصی از خود به نمایش نگذارند.
روشهای تشخیص زگیل تناسلی ناشی از سویههای پرخطر HPV
یکی از مهمترین فرایندها در مسیر حذف زگیلهای تناسلی پرخطر و پیشگیری از سرطانی شدن آنها، تشخیص درست و تخصصی زگیلهاست. در این بخش از مقاله، شیوههای تشخیص زگیل تناسلی ناشی از سویههای پرخطر HPV را برای آقایان و بانوان بررسی خواهیم کرد.
۱. معاینۀ بالینی؛ نخستین گام در تشخیص زگیل تناسلی پرخطر در مردان و زنان
معاینۀ زگیل تناسلی، اولین گام در تشخیص بیماری است. پزشک ناحیۀ تناسلی، مقعد و دهان را از نظر وجود هرگونه ضایعۀ مشکوک، تغییر رنگ، بافت غیرعادی یا زخم بررسی میکند. البته معاینۀ بالینی بهتنهایی برای تشخیص پرخطر یا کمخطر بودن زگیل تناسلی، کافی نیست؛ بهویژه برای ضایعات داخلی یا مواردی که با چشم غیرمسلح قابل مشاهده نیستند.
۲. تست پاپ اسمیر (Pap Smear)
تست پاپ اسمیر، یکی از روشهای رایج برای تشخیص تغییرات سلولی مشکوک در دهانۀ رحم است که میتواند نشاندهندۀ آغاز روند پیشسرطانی ویروس باشد. این تست بهویژه برای زنان بسیار توصیه میشود. پزشک متخصص با انجام این تست، ضایعات پیشسرطانی یا سرطانی ناشی از HPV را بررسی میکند.
۳. تست HPV
یکی دیگر از آزمایشهای مؤثر برای تشخیص زگیل تناسلی پرخطر، تست HPV است. این تست مستقیماً دنبال وجود DNA ویروس HPV در نمونههای جمعآوریشده از دهانۀ رحم (در زنان) یا ضایعات مشکوک (در مردان و زنان) است.
مهمتر از تشخیص صرف حضور HPV، تایپینگ HPV است که مشخص میکند فرد به کدام سویه از ویروس، آلوده شده است. این اطلاعات برای ارزیابی خطر ابتلا به سرطان، ضروری است.
۴. کولپوسکوپی (Colposcopy)
درصورتیکه نتایج تست پاپ اسمیر یا تست HPV، غیرطبیعی باشد، پزشک ممکن است کولپوسکوپی را توصیه کند. در این روش، با استفاده از یک دستگاه ویژه به نام کولپوسکوپ، دهانۀ رحم و واژن با بزرگنمایی بالا مشاهده میشوند تا هرگونه ناحیۀ غیرعادی شناسایی شود.
۵. نمونهبرداری (بیوپسی)
اگر پزشک هنگام معاینۀ بالینی، تست پاپ اسمیر یا کولپوسکوپی، متوجه ناحیۀ مشکوکی شود، ممکن است نمونۀ کوچکی از بافت (بیوپسی) را بردارد و برای بررسیهای پاتولوژیک به آزمایشگاه ارسال کند.
نمونهبرداری، دقیقترین راه برای تأیید وجود زگیل تناسلی سرطانی یا پیشسرطانی است و نوع دقیق ضایعه را نیز مشخص میکند. بیوپسی میتواند از هر ناحیۀ مشکوک در دستگاه تناسلی، مقعد یا حتی دهان و گلو انجام شود.
ترکیب این روشهای تشخیص زگیل تناسلی، به پزشک اجازه میدهد که با دقت بالا، زگیلهای تناسلی پرخطر یا کمخطر را تشخیص دهد و برنامۀ درمانی متناسبی را طرحریزی کند. دقت داشته باشید که مراجعۀ منظم به پزشک و انجام غربالگریها، کلید تشخیص زودهنگام و مدیریت موفقیتآمیز این بیماری است.
خطرات و عوارض زگیل تناسلی پرخطر
زگیلهای تناسلی پرخطر میتواند عوارض جدی و گاه جبرانناپذیری برای سلامتی بیمار به همراه داشته باشند.
سرطان
سرطان یکی از مهمترین پیامدهای این نوع زگیلها، سرطان دهانۀ رحم در زنان است. این سرطان معمولاً در مراحل اولیه، علامت و نشانۀ خاصی ندارد است و در صورت عدم غربالگری بهموقع، ممکن است به مراحل پیشرفته و خطرناک برسد. سرطان مقعد و سرطان آلت تناسلی نیز از دیگر سرطانهای مرتبط با سویههای پرخطر HPV هستند.
انتقال به شریک جنسی
جدای از بحث سرطان، احتمال انتقال ویروس به شریک جنسی نیز وجود دارد. ممکن است افراد دیگری هم در سطح جامعه، درگیر مشکلات و عوارض زگیل تناسلی پرخطر شوند.
اضطراب، کاهش اعتمادبهنفس و افت میل به رابطۀ جنسی
وقتی شخص مبتلا به زگیل تناسلی باشد، ممکن است اعتمادبهنفسش هنگام رابطۀ جنسی کاهش یابد. همچنین این احتمال وجود دارد که بهعلت اضطراب، میلش به رابطه کم شود و همین موضوع روی روابط زناشویی او تأثیر منفی میگذارد.
روشهای درمان زگیل تناسلی پرخطر
بهطور کلی، روشهای درمان و حذف زگیل تناسلی در انواع کمخطر و پرخطر HPV تفاوتی با یکدیگر ندارند و هدف اصلی آنها پاکسازی ضایعات قابل مشاهده است.
تفاوت مهم در اهمیت پیگیریهای پزشکی و معاینات دورهای پس از درمان، بهویژه در افراد مبتلا به سویههای پرخطر HPV است؛ زیرا خطر اصلی، ناشی از فعالیت ویروس در بافتها است، نه خود زگیل.
۱. پاکسازی زگیل تناسلی
برای حذف زگیلهای تناسلی، پزشک بسته به محل، تعداد و شرایط ضایعات از روشهای مختلفی استفاده میکند، از جمله:
- کرایوتراپی (فریز کردن زگیل با نیتروژن مایع)؛
- لیزر درمانی برای ضایعات عمیق یا مقاوم؛
- جراحی برای برداشت زگیلها؛
- تجویز داروهای موضعی در موارد خاص.
این روشها در حذف زگیل مؤثرند، اما به معنای از بین رفتن کامل ویروس HPV از بدن نیستند.

۲. پیگیری و معاینات دورهای
افرادی که به سویههای پرخطر HPV مبتلا هستند، حتی در صورت نداشتن زگیل قابل مشاهده یا پس از پاکسازی کامل ضایعات، نیازمند پیگیری منظم پزشکی هستند.
انجام معاینات دورهای و غربالگریهایی مانند پاپ اسمیر در زنان، کمک میکند تا درصورت بروز تغییرات پیشسرطانی یا سلولی غیرطبیعی، درمان در مراحل اولیه انجام شود. بسیاری از مبتلایان به HPV پرخطر هرگز دچار سرطان نمیشوند، اما پایش منظم نقش کلیدی در پیشگیری از عوارض جدی دارد.
روشهای پیشگیری از انتقال HPV پرخطر
پیشگیری از HPV، یکی از اقدامهای مهم و کلیدی برای حفظ سلامت جنسی و عمومی جامعه دارد. خوشبختانه در حال حاضر، راهکارهایی وجود دارد که میتواند بهطور مؤثری از انتقال این ویروس جلوگیری کند یا خطر آن را کاهش دهد.
۱. واکسن گارداسیل
مهمترین و مؤثرترین راهکار، واکسیناسیون است. واکسنهای HPV (مانند گارداسیل) میتوانند در برابر شایعترین انواع پرخطر ویروس (بهخصوص سویههای ۱۶ و ۱۸ ویروس HPV) و همچنین سویههای کمخطر آن محافظت ایجاد کنند.
تزریق این واکسن به نوجوانان و جوانان، پیش از آغاز فعالیت جنسی، بهترین زمان برای ایجاد حداکثر ایمنی است. البته افراد بزرگسال نیز میتوانند پس از مشورت با پزشک میتوانند آن را دریافت کنند.
۲. اجتناب از روابط جنسی پرخطر
استفاده صحیح و مداوم از کاندوم در هر رابطۀ جنسی میتواند خطر انتقال HPV را کاهش دهد، اما آن را به طور کامل از بین نمیبرد؛ زیرا HPV میتواند در مناطقی از پوست وجود داشته باشد که با کاندوم پوشیده نمیشوند. کاهش تعداد شرکای جنسی و اجتناب از روابط پرخطر نیز از راهکارهای پیشگیرانه به شمار میروند.
۳. آموزش سلامت جنسی
یکی از مهمترین اقدامها برای پیشگیری از انتقال HPV کمخطر و پرخطر، آموزش سلامت جنسی است. آگاهی از راههای انتقال HPV، علائم زگیل تناسلی پرخطر و کمخطر، اهمیت غربالگریهای منظم (بهویژه پاپ اسمیر برای زنان)، میتواند نقش مهمی در افزایش سلامت جنسی افراد داشته باشد.
جمعبندی
در این مقاله تلاش کردیم با رویکردی علمی، به بررسی عفونت HPV پرخطر و ارتباط آن با زگیل تناسلی بپردازیم و تفاوت میان خود زگیل و عوارض ناشی از سویههای پرخطر ویروس را شفافسازی کنیم.
همانطور که توضیح داده شد، زگیل تناسلی بهتنهایی علامت اختصاصی برای تشخیص پرخطر یا کمخطر بودن ویروس نیست و اغلب تفاوت ظاهری یا علامتی مشخصی میان آنها وجود ندارد.
علائم هشداردهنده معمولاً زمانی بروز میکنند که سویههای پرخطر HPV منجر به ایجاد تغییرات پیشسرطانی یا سرطانی در بافتها شوند؛ ازاینرو درصورت مشاهدۀ هرگونه تغییر غیرطبیعی در ناحیۀ تناسلی، اطراف مقعد یا کشالۀ ران، بهتر است به پزشک متخصص اورولوژی مراجعه کنید تا بررسیها و غربالگریهای تخصصی لازم انجام شود. تشخیص بهموقع و پیگیری منظم پزشکی، نقش مهمی در پیشگیری از عوارض جدی ناشی از HPV پرخطر دارد.