- زگیل تناسلی چیست و چگونه منتقل میشود؟
- چه کسانی در معرض خطر بالای زگیل تناسلی هستند؟
- علائم خاص HPV در بیماران دارای نقص سیستم ایمنی
- اهمیت تشخیص زودهنگام زگیل تناسلی در بیماران HIV مثبت
- عوارض احتمالی HPV در بیماران ایمونوساپرِسیو (Immunosuppressive)
- پاسخ بدن افراد نقص ایمنی به عفونت HPV
- علت حساسیت بیشتر بیماران HIV به HPV
- آزمایشهای لازم برای تشخیص زگیل در بیماران نقص ایمنی
- تفاوت علائم HPV در مردان و زنان دارای نقص ایمنی
- راهنمای تصویری زگیل تناسلی در بیماران HIV
- آیا درمان HPV برای بیماران نقص ایمنی متفاوت است؟
- جمعبندی
- سؤالات متداول
علائم زگیل تناسلی در بیماران نقص ایمنی میتواند متفاوت و حتی خطرناکتر از افراد سالم باشد. این تفاوت نهتنها در ظاهر و شدت علائم، بلکه در مسیر درمان، پیشگیری و احتمال عود مجدد نیز دیده میشود. بیماران HIV مثبت یا افرادی که سیستم ایمنیشان به دلایل دارویی یا بیماری تضعیف شده، لازم است نسبت به این بیماری ویروسی اطلاعات دقیقتری داشته باشند.
در این راهنمای جامع، ابتدا با ماهیت زگیل تناسلی آشنا میشوید، سپس گروههای در معرض خطر و تفاوت علائم در افراد با ایمنی پایین را میشناسید و در ادامه روشهای تشخیص، درمان، پیشگیری و واکسیناسیون این بیماری را میآموزید. پس اگر میخواهید علائم زگیل تناسلی در بیماران نقص ایمنی را بهتر بشناسید، تا انتها با ما همراه باشید.
زگیل تناسلی چیست و چگونه منتقل میشود؟
احتمالاً همین ابتدای بحث و قبل از اینکه به سراغ بررسی این عارضه در بیماران نقص ایمنی برویم، برای شما نیز این سوال پیش آمده است که زگیل تناسلی چیست و چطور به آن مبتلا میشویم؟
در جواب این سوال باید بگوییم این بیماری نوعی عارضۀ پوستی است که در ناحیۀ تناسلی یا اطراف آن ظاهر میشود و عامل آن ویروسی به نام ویروس پاپیلومای انسانی یا همان ویروس HPV است.
این ویروس، یکی از شایعترین عفونتهای مقاربتی در دنیاست و بیشتر افرادی که فعالیت جنسی دارند، در طول زندگیشان حداقل با یکی از گونههای آن در تماس بودهاند.
ویروس پاپیلومای انسانی بیش از ۱۰۰ نوع مختلف دارد؛ همۀ انواع این ویروس میتوانند باعث زگیل تناسلی شوند ولی بعضی از آنها علاوهبر زگیل تناسلی، مستعد سرطان نیز هستند؛ از جمله سرطان دهان، مقعد و دهانۀ رحم که مهمترین و شایعترین آنها همان سرطان دهانۀ رحم است.
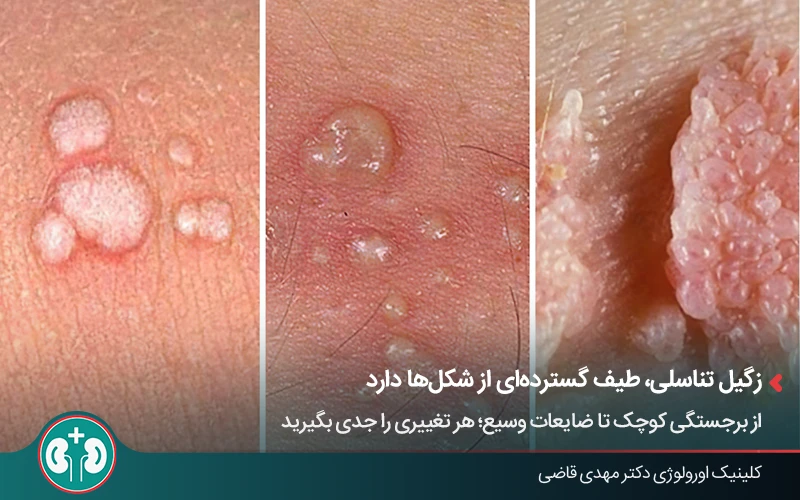
زگیلهای تناسلی اغلب به شکل برجستگیهای کوچک، نرم و گاهی شبیه گلکلم روی پوست دیده میشوند. ممکن است بیعلامت باشند یا با خارش، سوزش یا ناراحتی خفیف همراه شوند. به همین دلیل، گاهی با تبخال تناسلی اشتباه گرفته میشوند؛ درحالیکه این دو عارضه با هم فرق دارند.
تبخال تناسلی معمولاً بهصورت تاولهای دردناک و پر از مایع خود را نشان میدهد و عامل آن ویروس HSV است، نه HPV.
ویروس HPV عمدتاً از طریق تماس مستقیم پوست با پوست، بهویژه هنگام رابطۀ جنسی واژینال، مقعدی یا دهانی منتقل میشود. این نوع تماس، رایجترین و اثباتشدهترین مسیر انتقال این بیماری است. همچنین ممکن است این بیماری از طریق وسایلی مانند تیغ اصلاح، لباس زیر یا حوله نیز منتقل شود، هرچند احتمال آن کم است.
چه کسانی در معرض خطر بالای زگیل تناسلی هستند؟
همانطور که گفتیم، بیشتر افراد دارای فعالیت جنسی، در طول زندگی خود حداقل به یکی از گونههای ویروس پاپیلومای انسانی (HPV) تماس پیدا میکنند. بااینحال، بعضی افراد بیشتر از دیگران در معرض خطر ابتلا یا بروز علائم زگیل تناسلی قرار دارند:
- بیماران HIV مثبت یا افراد دارای نقص ایمنی مادرزادی
- گیرندگان پیوند عضو بهدلیل داروهای سرکوبگر ایمنی (Immunosuppressive Drugs)
- افراد با روابط جنسی متعدد یا محافظتنشده
- کسانی که سابقۀ دیگر بیماریهای مقاربتی دارند
بهترین راه پیشگیری از درگیرشدن با زگیل تناسلی در بیماران HIV و دیگر بیماران با ایمنی پایین واکسیناسیون است. واکسن HPV از فرد در برابر بسیاری از انواع خطرناک ویروس محافظت میکند. این واکسن بهویژه اگر پیش از شروع روابط جنسی تزریق شود، بیشترین تأثیر را خواهد داشت.
علائم خاص HPV در بیماران دارای نقص سیستم ایمنی
در افرادی که سیستم ایمنی آنها بهدلایل مختلف مثل بیماری HIV یا مصرف داروهای سرکوبگر ایمنی ضعیف شده، ویروس HPV سریعتر فعال میشود و روند درمان آن دشوارتر خواهد بود.
آشنایی با علائم زگیل تناسلی در افراد دارای سیستم ایمنی ضعیف به شما کمک میکند وضعیت را بهتر بشناسید و زودتر اقدام کنید. شایعترین علائم HPV در بیماران نقص ایمنی به قرار زیر است:
۱. ضایعات وسیع و تودهای
برخلاف افراد سالم معمولاً با چند زگیل کوچک مواجه میشوند، بیماران دارای نقص ایمنی (Immunocompromised patients) اغلب ضایعات بزرگتری را تجربه میکنند که بهصورت خوشهای و فشرده در حال رشد هستند.
۲. درگیری نواحی گستردهتر از معمول
در بیماران با ایمنی تضعیفشده، ضایعات HPV میتوانند فراتر از ناحیه تناسلی گسترش پیدا کنند. در این افراد، زگیلها ممکن است اطراف مقعد، دهان، لبها، زبان یا حتی حلق را نیز درگیر کنند. این الگوی گسترش، بهویژه در مبتلایان به HIV و بیماران پیوندی که بار ویروسی بالاتری دارند یا بهمدت طولانیتری دچار عفونت بودهاند، شایعتر گزارش شده است.
البته درگیری نواحی دستگاه تنفسی فوقانی (مانند حلق یا حنجره) نادرتر است و معمولاً در زمینۀ خاصی مانند پاپیلوماتوز تنفسی مکرر (رشد مکرر زگیل در مجاری تنفسی) دیده میشود. این عارضه بیشتر با ویروس HPV از نوع 6 و 11 ارتباط دارد و در نوزادانی قابل مشاهده است که در مسیر زایمان به آن مبتلا شدهاند.
۳. عود مکرر حتی پس از درمان
حذف ضایعات زگیل به معنای درمان کامل آن نیست و این احتمال وجود دارد که ضایعات مجدد عود کنند، اما یکی از عوارض زگیل تناسلی در بیماران نقص ایمنی این است که دورۀ بروز مجدد ضایعات کوتاهتر است و در فواصل زمانی کمتری دوباره رشد میکنند.
۴. پاسخ کند به درمان و نیاز به روشهای ترکیبی
در بیماران با ایمنی تضعیفشده، داروهای موضعی یا روشهای معمول ممکن است اثربخشی کامل نداشته باشند. به همین دلیل، گاهی پزشک مجبور میشود درمانهای موضعی، جراحی، کرایوتراپی یا لیزر را با هم ترکیب کند تا روند درمان مؤثرتر پیش برود.
۵. افزایش ریسک بدخیمی در درازمدت
برخی گونههای پرخطر ویروس مثل HPV 16 و 18، در صورت عدم کنترل، میتوانند سلولهای ناحیۀ تناسلی یا دهانۀ رحم را بهسمت سرطان سوق بدهند و این احتمال در افرادی با سیستم ایمنی ضعیف بیشتر است.
مقایسۀ علائم HPV در بیماران سالم و دارای نقص ایمنی
برای درک بهتر تفاوت علائم HPV در افراد سالم و بیماران دارای نقص ایمنی، به جدول زیر توجه کنید. این مقایسه به شما کمک میکند بدانید چرا مدیریت این بیماری در گروههای پرخطر نیازمند دقت و پیگیری بیشتری است. همچنین برای آشنایی بیشتر با علائم زگیل تناسلی در افراد عادی، مقالۀ جامع علائم زگیل تناسلی را بخوانید.
| ویژگیها | افراد سالم | بیماران ایمونوساپرسیو |
| شدت علائم | معمولی | شدید، عودکننده و گاه وسیع |
| ناحیۀ ضایعه | موضعی | گسترشیافته (تا مقعد، دهان یا حلق) |
| پاسخ به درمان | معمولی | کند، نیازمند درمانهای ترکیبی |
| احتمال سرطانزایی | کم | بیشتر (مخصوصاً در HPV 16 و 18) |
اهمیت تشخیص زودهنگام زگیل تناسلی در بیماران HIV مثبت
تشخیص زودهنگام زگیل تناسلی در بیماران HIV مثبت نقش حیاتی در پیشگیری از پیشرفت عفونت و بروز عوارض جدی دارد. در این افراد، ضعف سیستم ایمنی باعث میشود بدن توان کافی برای کنترل ویروس HPV نداشته باشد. برخی از دلایل اهمیت تشخیص زودهنگام زگیل تناسلی در بیماران HIV مثبت عبارتانداز:
۱. ضعف سیستم ایمنی ناشی از کاهش CD4
در بیماران HIV مثبت، سطح پایین سلولهای CD4 باعث میشود سیستم ایمنی نتواند ویروس HPV را بهخوبی مهار کند. این شرایط امکان گسترش و مزمنشدن عفونت را فراهم میکند.
۲. خطر بالاتر ابتلا به چند نوع HPV بهطور همزمان
مطالعات نشان دادهاند این بیماران بیشتر در معرض آلودگی با چند تیپ از HPV هستند، بهویژه گونههای پرخطر مثل HPV 16 و 18 که با سرطان مرتبطاند.
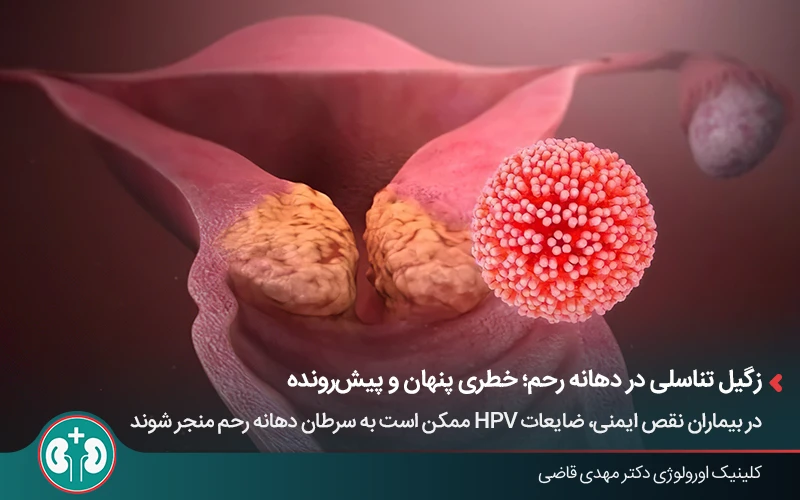
۳. افزایش خطر بروز ضایعات پیشسرطانی و سرطانی
طبق گزارش CDC، احتمال ایجاد ضایعات دهانۀ رحم، مقعد یا دهان در افراد HIV مثبت چند برابر بیشتر از افراد دارای سیستم ایمنی سالم است؛ بهخصوص اگر به گونههای پرخطر HPV مبتلا باشند.
۴. کاهش سلولهای ایمنی محافظ در محل عفونت
در نواحی آلوده به HPV، سلولهایی که وظیفۀ دفاع موضعی دارند (مانند لانگرهانسها) کاهش پیدا میکنند و این مسئله موجب تداوم حضور و تکثیر ویروس میشود.
۵. افزایش احتمال آسیبپذیری در برابر HIV
در مواردی که عفونت HPV به شکل مزمن وجود دارد، التهاب مخاطی ناحیۀ تناسلی ممکن است زمینه را برای انتقال راحتتر HIV فراهم کند، هرچند این ارتباط هنوز بهطور کامل اثبات نشده است.
۶. امکان تشخیص ضایعات پنهان با روشهای غربالگری
با استفاده از روشهایی مانند پاپاسمیر، کولپوسکوپی (بررسی دهانۀ رحم با ابزار اپتیکی) و آنوسکوپی (بررسی مقعد با ابزار تخصصی) میتوان حتی ضایعات بدون علامت را در مراحل اولیه شناسایی و درمان کرد، پیش از آنکه به مراحل پیشرفته برسند.
در بخشهای بعدی توضیحات تکمیلی در خصوص آزمایشات کاربردی برای تشخیص علائم زگیل تناسلی در بیماران نقص ایمنی ارائه خواهیم کرد.
عوارض احتمالی HPV در بیماران ایمونوساپرِسیو (Immunosuppressive)
در افرادی با سیستم ایمنی ضعیف مثل بیماران HIV مثبت، گیرندگان پیوند عضو یا مبتلایان به نقص ایمنی مادرزادی، عفونت HPV میتواند شدیدتر و با عوارض جدیتری همراه باشد. در این گروهها، بدن توان کافی برای مقابله با ویروس را ندارد و همین مسئله خطر بروز بیماریهای پیشرفته را افزایش میدهد.
حالا چرا ویروس HPV و ایدز در افراد با سطح ایمنی پایین خطرناکتر است؟
- افزایش خطر ابتلا به سرطانهای مرتبط با HPV
بر اساس گزارشهای CDC و WHO، در بیماران HIV مثبت، خطر سرطان دهانۀ رحم در زنان تا ۲۲ برابر و خطر سرطان مقعد در مردان تا ۳۷ برابر بیشتر از افراد سالم گزارش شده است. در گیرندگان پیوند کلیه نیز احتمال بروز سرطانهای ناحیۀ تناسلی و دهانۀ رحم بهطور قابل توجهی بیشتر میشود.
- بروز ضایعات وسیع و کنترلناپذیر
زگیلهای تناسلی در این بیماران ممکن است به شکل گسترده، مزمن و مقاوم به درمان ظاهر شوند. این زگیلها گاهی به درمانهای رایج مانند کرایوتراپی یا داروهای موضعی پاسخ نمیدهند و پس از درمان در مدت زمانی کوتاهی مجدداً عود میکنند.
- عوارض جسمی و روانی ناشی از ضایعات مزمن
وجود ضایعات مکرر و درمانناپذیر میتواند علاوهبر ناراحتی جسمی، تأثیر روانی هم داشته باشد. این وضعیت ممکن است باعث اضطراب، کاهش اعتمادبهنفس، افت کیفیت زندگی یا احساس شرمساری اجتماعی شود.
پاسخ بدن افراد نقص ایمنی به عفونت HPV
در بدن افرادی که دچار اختلال در عملکرد سیستم ایمنی هستند، مانند بیماران HIV مثبت یا کسانی که پیوند عضو دریافت کردهاند، دفاع طبیعی در برابر ویروس HPV بهخوبی عمل نمیکند.
در حالت طبیعی، سلولهای ایمنی مانند CD4 و CD8 وظیفه شناسایی ویروس و پاکسازی آن از بدن را برعهده دارند. اما زمانی که این سلولها کاهش پیدا میکنند یا عملکردشان ضعیف میشود، ویروس میتواند در بدن باقی بماند و بهمرور گسترش پیدا کند.
یکی از دلایل اصلی مزمنشدن این عفونت، تولید دو پروتئین خاص توسط ویروس HPV است:
- پروتئین E6: با مهار مکانیسمهای دفاعی سلول، از مرگ طبیعی سلول (آپوپتوز) جلوگیری میکند.
- پروتئین E7: مسیر چرخه رشد سلولی را مختل میسازد و باعث تکثیر بیرویه سلولهای آلوده میشود.
نتیجۀ این فرایند چیست؟ سلولهای آلوده کنترل رشد خود را از دست میدهند و در صورت تداوم این روند، خطر ایجاد سلولهای سرطانی افزایش مییابد.
طبق گزارشهای علمی از مرکز کنترل بیماریها (CDC)، در بیمارانی که پیوند مغز استخوان دریافت کردهاند، ویروس HPV ممکن است تا مدتها در بدن باقی بماند. علت این پدیده، زمانبر بودن بازسازی کامل سیستم ایمنی است. تا زمانی که این بازسازی کامل نشود، مقاومت در برابر ویروس نیز به شکل مؤثر برقرار نمیشود.
علت حساسیت بیشتر بیماران HIV به HPV
در بیماران مبتلا به ایدز، کاهش سلولهای CD4+ باعث تضعیف سیستم ایمنی میشود. این سلولها برای مقابله با ویروسهایی مثل HPV حیاتی هستند، اما ویروس HIV آنها را هدف قرار میدهد و توان دفاعی بدن را مختل میکند.
مطالعات نشان دادهاند که افراد HIV مثبت بیشتر به HPV مبتلا میشوند، عفونت در آنها پایدارتر است و احتمال درگیری با چند نوع ویروس همزمان بالاتر میرود. این وضعیت خطر ایجاد زگیل تناسلی پیشرفته یا ضایعات پیشسرطانی را افزایش میدهد.
از طرفی، در نواحی آلوده به HPV، سلولهای محافظ سطح پوست کم میشوند و ویروس راحتتر در بدن باقی میماند. در موارد مزمن، التهاب ناشی از HPV ممکن است آسیبپذیری در برابر HIV را بیشتر کند، هرچند طبق مطالعات مرکز کنترل بیماریها (Centers for Disease Control and Prevention) این ارتباط هنوز بهطور قطعی ثابت نشده است.
آزمایشهای لازم برای تشخیص زگیل در بیماران نقص ایمنی
همانطور که تا اینجا متوجه شدهاید، در افراد با ایمنی پایین، مانند بیماران HIV مثبت یا گیرندگان پیوند عضو، احتمال گسترش، پایداری یا بدخیمی ضایعات مرتبط با HPV بالاتر است. به همین دلیل باید از آزمایشهای تخصصی و دقیق برای تشخیص زگیل تناسلی در بیماران ضعیف ایمنی استفاده شود:
۱. تست HPV و شناسایی تیپهای پرخطر در بیماران با ایمنی پایین
تست HPV در بیماران دچار ضعف ایمنی، بهویژه زنان، برای شناسایی تیپهای پرخطر ویروس در نواحی دهانۀ رحم کاربرد دارد. بااینحال، این تست بهتنهایی برای تشخیص زگیل تناسلی کفایت نمیکند و معمولاً در ترکیب با پاپاسمیر یا کولپوسکوپی انجام میشود.
۲. پاپ اسمیر و پایش سلولهای دهانۀ رحم در بیماران HIV مثبت
پاپ اسمیر در زنان و برای بررسی سلولهای دهانه رحم جهت شناسایی تغییرات پیشسرطانی انجام میشود. در بیماران HIV مثبت، انجام دورهای پاپ اسمیر اهمیت دوچندان دارد، چون خطر پیشرفت عفونت زگیل تناسلی به ضایعات بدخیم بیشتر است.
۳. بیوپسی (Biopsy) برای تشخیص ضایعات مشکوک یا مقاوم به درمان
زمانی که ضایعهای آتیپیک باشد؛ مثلاً تیرهرنگ، سفت، متصل به بافت زیرین، خونریزیدهنده یا زخمدار؛ تست بیوپسی برای تشخیص ویروس پاپیلومای انسانی ضرورت پیدا میکند. همچنین اگر درمانهای معمول نتیجه ندهد یا ضایعه بزرگتر شود، پزشک از بیوپسی برای تشخیص دقیق استفاده میکند.
گاهی بعضی ضایعات فقط شبیه زگیل تناسلی هستند اما در واقع ممکن است ناشی از بیماری دیگری باشند. بیوپسی به پزشک کمک میکند بفهمد دقیقاً با چه نوع ضایعهای روبهرو است تا درمان اشتباهی انجام نشود.
تفاوت علائم HPV در مردان و زنان دارای نقص ایمنی
علائم این ویروس در زنان و مردان هم از نظر محل بروز و هم از نظر احتمال پیشرفت به بیماریهای جدیتر متفاوت است.
از طرفی، خیلی وقتها افراد نمیدانند تفاوت زگیل و تبخال تناسلی در مردان و زنان چیست، درحالیکه همانطور که قبلا اشاره کردیم، زگیل تناسلی معمولاً ضایعات سفت و بدون درد است که شکل ظاهری آن شبیه گلکلم است و بهدلیل ویروس HPV (بهویژه تیپهای ۶ و ۱۱) ایجاد میشود.
در مقابل، تبخال تناسلی که ناشی از ویروس HSV است، معمولاً با تاولهای دردناک، خارش و زخمهای سطحی همراه است. تفاوت بالینی این دو عارضه گاهی دشوار است، به همین دلیل در موارد مشکوک به تست PCR یا بیوپسی نیاز داریم. برای درک بهتر تفاوت HPV در مردان و زنان ایمونوساپرسیو، جدول زیر را ببینید:
| ویژگی | زنان دارای نقص ایمنی | مردان دارای نقص ایمنی |
| محل درگیری شایع | دهانۀ رحم، واژن، ناحیۀ تناسلی خارجی | ناحیه آنوژنیتال، ناحیۀ پرینه، مجرای ادرار |
| عوارض شایع | تغییرات سلولی پیشسرطانی، احتمال سرطان دهانۀ رحم | زگیلهای متعدد، احتمال سرطان مقعد بهویژه در اچآیوی مثبت |
| تشخیص | پاپاسمیر + HPV Test | معاینۀ فیزیکی + آنوسکوپی + HPV Test |
| ویژگی ضایعه | ممکن است مخفی، بدون علامت و داخل دهانۀ رحم باشد | اغلب قابل مشاهده، سطحی، ولی گاه مقاوم به درمان |
| پیگیری | سالیانه یا کوتاهتر بسته به وضعیت سلولهای دفاعی بدن | به رفتار جنسی، محل ضایعه و پاسخ درمان بستگی دارد |
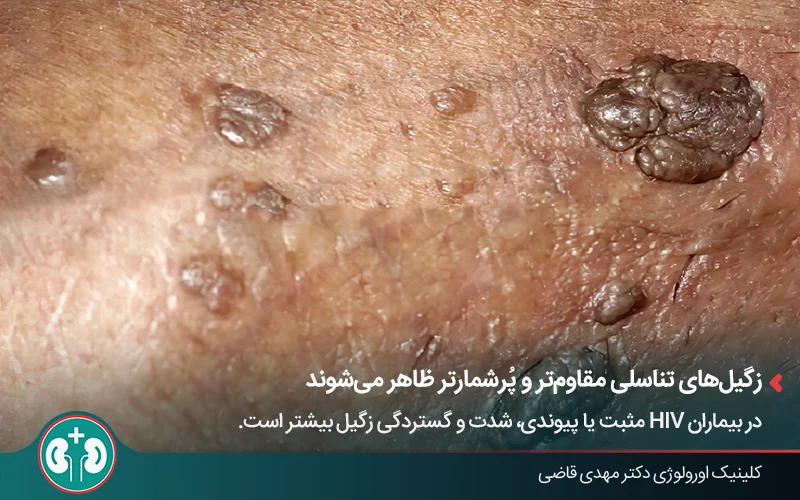
راهنمای تصویری زگیل تناسلی در بیماران HIV
اگر در نواحی تناسلی یا اطراف مقعد متوجه برجستگیهایی با ظاهر غیرعادی شدید، لازم است توصیف دقیقتری از زگیل تناسلی داشته باشید. زگیل تناسلی در بیماران HIV معمولاً به شکل برآمدگیهای کوچک، نرم و بهرنگ پوست یا کمی متمایل به صورتی یا خاکستری دیده میشود.
ظاهر زگیلها ممکن است صاف باشد، اما اغلب سطحی ناصاف و شبیه به گلکلم دارند. در بسیاری از موارد، زگیلها بهصورت چندتایی و خوشهای رشد میکنند که از آن با عنوان زگیل تناسلی خوشهای یاد میشود.
این زائدهها ممکن است در نواحی مختلف از جمله آلت، کیسۀ بیضه، اطراف مقعد، فرج، دهانۀ واژن، داخل دهانۀ رحم و حتی داخل دهان یا حلق ظاهر شوند.
برخلاف تبخال تناسلی که با تاولهای پر از مایع و دردناک همراه است، زگیلهای تناسلی معمولاً درد ندارند، اما ممکن است خارش، سوزش یا خونریزی خفیف ایجاد کنند.
آیا درمان HPV برای بیماران نقص ایمنی متفاوت است؟
درمان عفونت HPV معمولاً با هدف از بین بردن زگیلها و جلوگیری از گسترش ویروس انجام میشود. در افراد سالم، این فرایند اغلب سادهتر است و روشهایی مانند داروهای موضعی، کرایوتراپی (فریز کردن)، لیزر یا جراحی میتوانند مؤثر واقع شوند. حتی در برخی موارد، زگیلها بدون درمان خاصی نیز بهمرور ناپدید میشوند.
اما روند درمان HPV در بیماران نقص ایمنی به دلایل زیر پیچیدهتر است:
- سیستم ایمنی این بیماران قادر به مهار کامل ویروس نیست.
- زگیلها معمولاً در تعداد بیشتر و اندازههای بزرگتر ظاهر میشوند.
- احتمال بازگشت سریع ضایعات پس از درمان بسیار بالاتر است.
در این شرایط، درمان معمولاً به ترکیبی از روشهای زیر نیاز دارد:
- داروهای موضعی بهتنهایی کافی نیستند.
- پزشک ممکن است از لیزر، جراحیهای مکرر یا کرایوتراپی همراه با دارو استفاده کند.
- بررسی منظم وضعیت بیمار برای تشخیص ضایعات جدید یا تغییرات سلولی ضروری است.
- تزریق واکسن HPV با دوز کامل سهمرحلهای، حتی اگر قبلاً به ویروس مبتلا شده باشند.
از جمله مزایای استفاده از واکسن برای درمان عارضۀ زگیل تناسلی در بیماران دارای سیستم ایمنی ضعیف می توان به موارد زیر اشاره کرد:
- کاهش احتمال درگیری با گونههای جدیدتر ویروس
- کاهش شدت علائم در صورت ابتلای مجدد
- کمک به پیشگیری از ضایعات پیشسرطانی مرتبط با تیپهای پرخطر HPV
واکنش سیستم ایمنی تضعیفشده به HPV
همانطور که در قسمت قبلی اشاره کردیم واکنش بدن به ویروس HPV در افرادی با سیستم ایمنی تضعیفشده بسیار متفاوت از حالت طبیعی است.
در شرایط عادی، سلولهای ایمنی ذاتی مانند ماکروفاژها، سلولهای کشنده طبیعی (Natural Killer یا NK) و سلولهای دندریتیک، نقش اصلی در شناسایی و کنترل ویروس دارند. اما در افراد با سیستم ایمنی ضعیف این سلولها عملکرد مؤثری ندارند.
ویروس عامل زگیل تناسلی برای بقا و پیشرفت در بدن از همین ضعف بهره میبرد. پروتئینهای خاصی مانند E6 و E7 که توسط ویروس تولید میشوند، روند طبیعی چرخه سلولی را مختل میکنند و مانع از آپوپتوز (مرگ سلولی برنامهریزیشده) میشوند.
همچنین این پروتئینها از بروز واکنشهای ایمنی طبیعی بدن جلوگیری میکنند؛ مثلاً با کاهش بیان گیرندههای TLR9 یا کاهش سطح مولکولهای MHC، فرایند شناسایی سلولهای آلوده توسط سیستم ایمنی دچار اختلال میشود.
در این وضعیت، نهتنها سیستم ایمنی ذاتی بلکه ایمنی تطبیقی نیز تحتتأثیر قرار میگیرد. تعادل بین سلولهای کمکی نوع اول (Th1) و نوع دوم (Th2) به هم میریزد و فعالیت لنفوسیتهای T تنظیمکننده افزایش مییابد؛ وضعیتی که باعث «تحمل ایمنی» میشود و ویروس بدون مزاحمت در بدن باقی میماند. همین پدیده، زمینهساز ضایعات پیشسرطانی و سرطان دهانۀ رحم میشود.
در نتیجه ویروس HPV در افرادی که سیستم ایمنی ضعیفی دارند میتواند به شکل پنهان و مزمن باقی بماند، عوارض جدیتری ایجاد کند و حتی باعث سرطان شود.
درمان و پیشگیری از زگیل تناسلی در بیماران HIV و دیگر گروههای پرخطر به تقویت هدفمند ایمنی بدن مانند واکسنهای درمانی یا مراقبتهای تغذیهای و دارویی نیاز دارد.
جمعبندی
علائم زگیل تناسلی در بیماران نقص ایمنی، بهدلیل ضعف سیستم دفاعی بدن، شکلی جدیتر و پیچیدهتر به خود میگیرد. این بیماران باید با حساسیت بیشتری به علائم، پیشگیری، تشخیص زودهنگام و درمان توجه کنند.
استفاده از واکسن HPV، مراجعه منظم به پزشک و رعایت بهداشت جنسی نقش اساسی در کنترل این ویروس دارند. مهمتر از همه، آگاهی و پیگیری مداوم میتواند از بروز عوارض جبرانناپذیر جلوگیری کند.