- مجرای ادرار در شرایط عادی چگونه عمل میکند؟
- علل ایجاد ضایعات پیشابراه چیست؟
- زگیلهای مجرای ادراری: یک ضایعه شایع اما قابل پیشگیری
- لیکن اسکلروزیس (LS) یا بالانیت زروتیکا اوبلیترانس (BXO)
- تنگی مجرای ادرار( پیشابراه )
- پولیپ مجرای ادرار
- کیست پارایورترال
- کارونکل مجرای ادرار
- افتادگی ( پرولاپس ) مجرای ادرار
- آبسهها، جراحات و عفونتهای مجرای ادرار
- مراقبت های بعد از درمان ضایعات مجرای ادراری
- جمع بندی
- سوالات متداول در مورد ضایعات خوشخیم مجرای ادراری
مجرای ادرار به عنوان یکی از اجزای حیاتی سیستم ادراری نقش مهمی در تخلیه ادرار از بدن دارد. این مجرا، بهویژه در مردان، وظایف مهم دیگری همچون انتقال مایع منی را نیز بر عهده دارد. اما گاهی اوقات، به دلایل مختلف، ممکن است دچار ضایعات خوشخیم (غیرسرطانی) شود.
این ضایعات میتوانند با علائمی مانند تنگی، درد، خونریزی یا مشکلات تخلیه ادرار همراه باشند که زندگی روزمره فرد را تحت تأثیر قرار میدهند.
در این مقاله، قصد داریم شما را با علل شایع ایجاد ضایعات خوشخیم مجرای ادرار، انواع این مشکلات، علائم هشداردهنده و روشهای تشخیصی و درمانی پیشرفته آشنا کنیم. ا
گر شما یا اطرافیانتان با مشکلاتی مانند تنگی مجرای ادرار، زگیلهای ادراری، پولیپها یا دیگر ضایعات غیرسرطانی مواجه هستید، مطالعه این مقاله میتواند به شما در درک بهتر این بیماریها و انتخاب بهترین روش درمانی کمک کند.
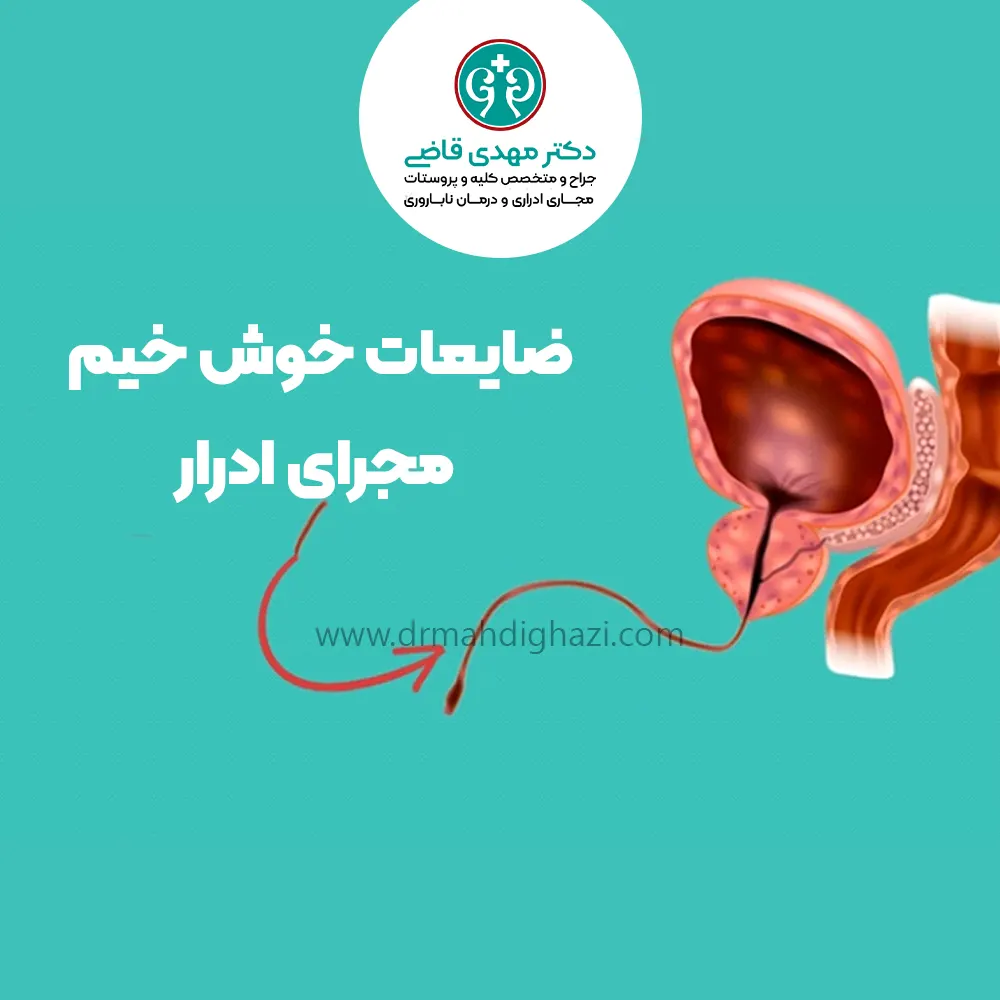
مجرای ادرار در شرایط عادی چگونه عمل میکند؟
مجرای ادرار بخشی حیاتی از سیستم ادراری است که وظیفه اصلی آن تخلیه ادرار از مثانه به خارج از بدن است. این لوله باریک و انعطافپذیر، نقش مهمی در دفع مواد زائد مایع از بدن دارد و ساختار آن در مردان و زنان تفاوتهای قابلتوجهی دارد:
- مجرای ادرار در مردان در مردان:
مجرای ادرار از مثانه شروع شده و از غده پروستات عبور میکند. سپس از ناحیه پرینه (ناحیه بین کیسه بیضه و مقعد) و در نهایت از طول آلت تناسلی میگذرد تا به بیرون از بدن برسد. علاوه بر تخلیه ادرار، این مجرا نقش دوگانهای ایفا کرده و مسیر عبور منی در هنگام انزال نیز محسوب میشود. - مجرای ادرار در زنان :
مجرای ادرار در زنان بهطور قابلتوجهی کوتاهتر از مردان است. این مجرا از مثانه آغاز شده و با عبور از دیواره جلویی واژن، به دهانهای کوچک در نزدیکی ورودی واژن ختم میشود. ساختار کوتاهتر مجرای ادرار در زنان، آنها را نسبت به برخی عفونتهای ادراری مستعدتر میکند.
در حالت طبیعی، این مسیر بهصورت آزادانه و بدون انسداد عمل میکند و به دفع آسان و بدون درد ادرار کمک میکند. هرگونه تغییر یا انسداد در عملکرد مجرای ادرار میتواند مشکلاتی مانند کاهش جریان ادرار، درد یا عفونت را ایجاد کند.
علل ایجاد ضایعات پیشابراه چیست؟
ضایعات پیشابراه به شرایطی اطلاق میشود که در آن ساختار یا عملکرد مجرای ادرار به دلایل مختلف آسیب میبیند یا دچار اختلال میشود. این ضایعات ممکن است خفیف یا جدی باشند و بر اساس علت بروز، علائم و عوارض متنوعی ایجاد کنند. برخی از شایعترین علل ضایعات پیشابراه عبارتند از:
- آبسه پیشابراه:
تجمع عفونت و ایجاد آبسه در بافتهای اطراف پیشابراه میتواند منجر به آسیب یا انسداد این مسیر شود. این وضعیت معمولاً با علائمی مانند درد، تورم و دشواری در ادرار همراه است. - شکستگی لگن:
آسیبهای شدید و شکستگی استخوانهای لگن ممکن است به مجرای ادرار فشار وارد کرده یا باعث پارگی آن شوند. این نوع آسیبها اغلب نیازمند مداخله جراحی هستند. - ضربه به ناحیه پرینه:
وارد آمدن ضربه یا فشار شدید به ناحیه پرینه (فضای بین مقعد و دستگاه تناسلی) میتواند به پیشابراه آسیب برساند و مشکلاتی مانند خونریزی، درد و انسداد ادرار را ایجاد کند. - عفونتها:
عفونتهای مجاری ادراری یا عفونتهای موضعی در ناحیه پیشابراه میتوانند باعث التهاب و تخریب بافتهای این ناحیه شوند. عفونتهای مزمن خطر ایجاد زخم و باریک شدن پیشابراه را افزایش میدهند. - آسیب ناشی از ادوات پزشکی:
استفاده از ابزارهای پزشکی مانند سوند ادراری یا سیستوسکوپ در برخی موارد ممکن است به بافتهای پیشابراه آسیب وارد کند، بهخصوص اگر این اقدامات با دقت انجام نشوند. - بیماریهای مادرزادی:
ناهنجاریهای آناتومیک که از بدو تولد وجود دارند، مانند تنگی پیشابراه یا فیستولها، میتوانند عملکرد طبیعی پیشابراه را مختل کنند و در طول زندگی فرد منجر به عوارض مختلف شوند.
شناخت علت دقیق ضایعات پیشابراه برای درمان مؤثر آن بسیار حائز اهمیت است و ممکن است نیاز به مشاوره با متخصص اورولوژی وجود داشته باشد.
ضایعات غیرسرطانی مجرای ادرار مجموعهای از مشکلات خوشخیم اما گاه آزاردهنده هستند که میتوانند جریان طبیعی ادرار را مختل کرده و باعث بروز علائم متنوعی شوند.
هر یک از این مشکلات ویژگیهای خاصی دارند که شناسایی آنها نیازمند دقت پزشکی و ابزارهای تشخیصی مانند سیستوسکوپی یا تصویربرداریهای پیشرفته است. در ادامه، به بررسی دقیقتر این ضایعات، علائم شایع، و روشهای درمانی مرتبط با آنها خواهیم پرداخت.
زگیلهای مجرای ادراری: یک ضایعه شایع اما قابل پیشگیری
زگیلهای مجرای ادراری یکی از ضایعات خوشخیم اما بالقوه مشکلزا در دستگاه ادراری هستند که معمولاً در مردان با ظهور زگیلهایی روی تنه آلت تناسلی همراه هستند. این ضایعات اغلب به دلیل ابتلا به ویروس پاپیلومای انسانی (HPV) ایجاد میشوند. HPV یکی از شایعترین عفونتهای مقاربتی است که از طریق تماس جنسی منتقل شده و میتواند علاوه بر زگیلهای تناسلی، در نواحی داخلی مجرای ادرار نیز ضایعاتی ایجاد کند.
زگیلهای داخل مجرای ادرار ممکن است بدون علامت باشند یا با نشانههایی همچون تغییر در جریان ادرار، مشاهده خون در ابتدای ادرار، یا احساس ناراحتی در هنگام دفع ادرار بروز کنند. مشاهده ضایعاتی در خروجی مجرای ادرار توسط پزشک میتواند زنگ خطری برای بررسی دقیقتر باشد. برای تشخیص قطعی، انجام سیستوسکوپی یا آزمایشهای مرتبط با HPV ضروری است.
عدم درمان زگیلهای مجرای ادراری میتواند منجر به انسداد جزئی یا کامل مجرای ادرار، ایجاد عفونتهای ثانویه، یا گسترش ویروس به سایر نواحی دستگاه تناسلی شود. از سوی دیگر، برخی از سویههای HPV، اگرچه نادر، با افزایش خطر ابتلا به سرطانهای ناحیه تناسلی و مقعد مرتبط هستند.
پیشگیری از زگیلهای مجرای ادراری، تا حد زیادی با واکسیناسیون HPV و رعایت اصول رابطه جنسی ایمن امکانپذیر است. همچنین، افراد مبتلا باید بهطور منظم تحت نظر پزشک قرار گیرند تا از گسترش عفونت و عوارض احتمالی جلوگیری شود.
درمان زگیلهای تناسلی داخل مجرای ادراری
زگیلهای تناسلی داخل مجرای ادراری، ناشی از ویروس پاپیلومای انسانی (HPV)، از چالشبرانگیزترین ضایعات مرتبط با HPV هستند. این زگیلها معمولاً در نزدیکی مدخل یا داخل مجرای ادرار ظاهر شده و میتوانند علائمی مانند سوزش، انسداد جریان ادرار یا خونریزی ایجاد کنند.
درمان این ضایعات نیازمند ارزیابی دقیق و انتخاب روشهای درمانی مناسب است که به کاهش علائم و کنترل ضایعات کمک کند.
روش های درمان زگیل های داخل مجرای ادرار :
- لیزر درمانی (Laser Ablation):
لیزر CO₂ یا Nd:YAG معمولاً بهعنوان یکی از روشهای اصلی برای درمان زگیلهای داخل مجرای ادراری استفاده میشود. لیزر با دقت بالا به از بین بردن ضایعات کمک میکند، درحالیکه حداقل آسیب به بافتهای سالم اطراف وارد میشود. این روش بهویژه برای زگیلهای بزرگتر یا مقاوم به درمانهای دیگر مؤثر است. - کرایوتراپی (Cryotherapy):
سرمادرمانی با استفاده از نیتروژن مایع یا سایر مواد سردکننده میتواند زگیلهای کوچک مجرای ادرار را از بین ببرد. با این حال، محدودیت این روش شامل دشواری دسترسی به زگیلهای عمقیتر در داخل مجرا است. - رزکسیون آندوسکوپیک:
در مواردی که زگیلها موجب انسداد یا علائم شدید شده باشند، از روشهای آندوسکوپیک برای برداشتن ضایعات استفاده میشود. در این روش، با کمک یک سیستوسکوپ و ابزارهای جراحی ظریف، زگیلها تحت دید مستقیم برداشته میشوند. - داروهای موضعی:
درمانهای موضعی مانند پودوفیلین معمولاً برای زگیلهای خارجی تجویز میشوند، اما کاربرد آنها در داخل مجرای ادرار محدود است. به دلیل حساسیت این ناحیه، مصرف این داروها باید با احتیاط و تحت نظر پزشک انجام شود. - الکتروکوتری (Electrocautery):
این روش از جریان الکتریکی برای تخریب بافت زگیل استفاده میکند. الکتروکوتری معمولاً تحت بیهوشی انجام میشود و بهخصوص در موارد مقاوم به درمانهای دیگر کاربرد دارد.
احتمال عود زگیلها پس از درمان بالاست و نیاز به پیگیریهای دورهای وجود دارد.
در هیچ یک از این روشها، ریشهکنی کامل ویروس تضمین نمیشود، زیرا HPV ممکن است بهصورت نهفته در بافت باقی بماند.
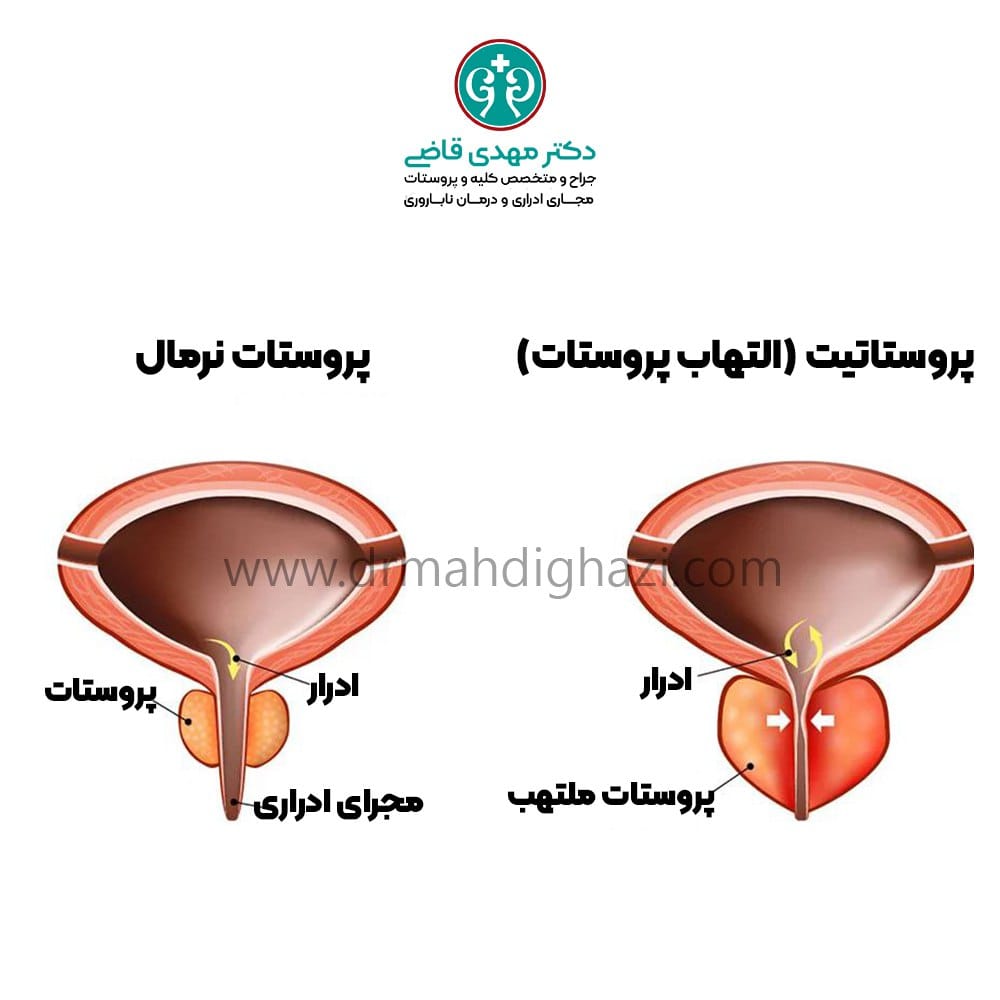
لیکن اسکلروزیس (LS) یا بالانیت زروتیکا اوبلیترانس (BXO)
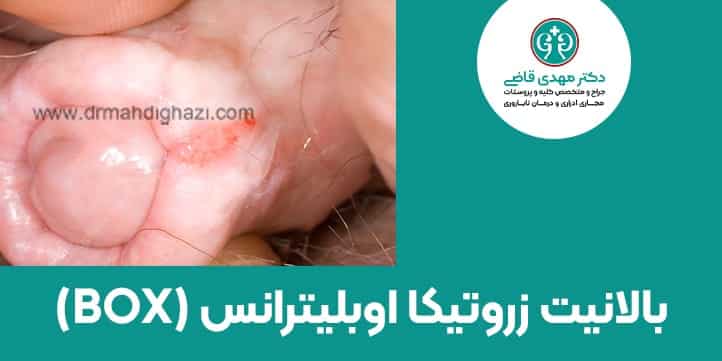
لیکن اسکلروزیس یا بالانیت زروتیکا اوبلیترانس یک بیماری پوستی مزمن است که معمولاً در ناحیه آلت تناسلی ظاهر میشود. این بیماری بهطور خاص بر سر آلت تناسلی و پوست اطراف خروجی مجرای ادرار (مهآی ادراری) تأثیر میگذارد. اگرچه علت دقیق آن هنوز مشخص نیست، اما تصور میشود که عوامل خودایمنی، ژنتیک، و التهاب مزمن در بروز این بیماری نقش دارند.
این بیماری با علائمی مانند پوست رنگپریده، براق و سفیدرنگ اطراف مهآی ادراری شروع میشود. با گذشت زمان، این بافت ممکن است سخت، چسبنده و بهصورت اسکار سفیدرنگ تبدیل شود. لیکن اسکلروزیس اغلب از کودکی شروع شده و در صورت عدم درمان، ممکن است تا بزرگسالی پیشرفت کند.
علائم لیکن اسکلروزیس
- تنگی مجرای ادرار: یکی از مشکلات شایع در این بیماری، تنگی تدریجی مجرای ادرار است که میتواند دفع ادرار را دشوار کند.
- درد و ناراحتی: بیماران ممکن است درد، خارش و احساس سوزش در ناحیه مبتلا داشته باشند.
- ترکهای پوستی و زخم: این بیماری ممکن است باعث ترک خوردن پوست، زخم و گاهی خونریزی شود.
- مشکل در عقب کشیدن پوست ختنهگاه: مردان ختنه نشده که دچار لیکن اسکلروزیس هستند، معمولاً در عقب کشیدن پوست ختنهگاه با مشکل مواجه میشوند.
عوارض لیکن اسکلروزیس
اگر این بیماری درمان نشود، میتواند منجر به عوارض جدیتری شود، از جمله:
سرطان ناحیه تناسلی: هرچند نادر است، لیکن اسکلروزیس میتواند در صورت مزمن شدن، خطر ابتلا به سرطان سلول سنگفرشی را افزایش دهد.
انسداد مجرای ادرار: تنگی شدید ممکن است نیاز به جراحی اورولوژیک داشته باشد.
عفونتهای مکرر: ترکها و زخمها خطر عفونت را افزایش میدهند.
مشکلات جنسی: در برخی موارد، ممکن است مشکلاتی در عملکرد جنسی ایجاد شود.
درمان لیکن اسکلروزیس (LS) یا بالانیت زروتیکا اوبلیترانس (BXO)
درمان لیکن اسکلروزیس (LS) یا بالانیت زروتیکا اوبلیترانس (BXO) بر کاهش التهاب، جلوگیری از پیشرفت اسکار و رفع عوارضی مانند تنگی مجرای ادرار متمرکز است. درمان اولیه شامل استفاده از کورتیکواستروئیدهای موضعی قوی مانند کلوبتازول پروپیونات است که برای کنترل التهاب و جلوگیری از پیشرفت بیماری تجویز میشود. در مواردی که بیمار به این درمان پاسخ مناسبی ندهد، استفاده از مهارکنندههای کلسینورین مانند تاکرولیموس یا پیمکرولیموس توصیه میشود.
در بیمارانی که تنگی شدید مجرا یا فیموز دارند و به درمان دارویی پاسخ ندادهاند، ختنه بهعنوان درمان جراحی مؤثر انجام میشود. در صورتی که LS باعث ایجاد تنگی مجرای ادرار شده باشد، جراحی یورتروپلاستی، که شامل بازسازی ناحیه تنگ شده با استفاده از پیوند مخاط دهان یا بافتهای سالم دیگر است، میتواند انجام شود. در مراحل اولیه تنگی مجرا، دیلاتاسیون بهصورت موقت ممکن است انجام شود، اما این روش بهعنوان درمان قطعی در نظر گرفته نمیشود.
در موارد خاص، از لیزر CO₂ برای اصلاح بافت اسکار یا کاهش شدت تنگی استفاده میشود. همچنین در برخی مطالعات، استفاده از پلاسمای غنی از پلاکت (PRP) برای بهبود بافت و کاهش التهاب مطرح شده، اما این روش هنوز نیازمند شواهد علمی بیشتری است.
در صورت بروز عفونتهای ثانویه، آنتیبیوتیکها یا داروهای ضدقارچ مناسب تجویز میشود. درمان باید بر اساس شدت علائم و وضعیت بیمار تنظیم شود و بیماران نیازمند پیگیریهای دورهای برای پیشگیری از عود بیماری و ارزیابی نتایج درمانی هستند.
تنگی مجرای ادرار( پیشابراه )
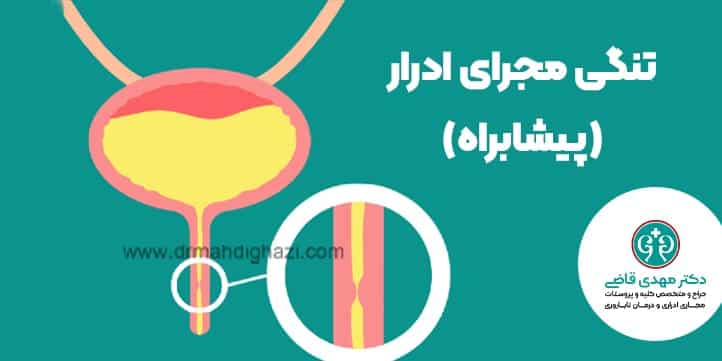
تنگی مجرای ادرار زمانی اتفاق میافتد که بخشهایی از مجرای ادرار به دلیل آسیب یا التهاب مزمن، بهجای بازماندن طبیعی، باریک میشوند. عامل اصلی این باریکی بافت اسکار است؛ لایهای سخت و غیرطبیعی که بهعنوان واکنش بدن به آسیب یا تحریک مداوم شکل میگیرد.
تصور کنید که دیواره صاف و انعطافپذیر مجرای ادرار به مرور زمان با زخم داخلی جایگزین میشود؛ زخمی که بهجای ترمیم کامل، ساختاری سفت و چسبنده ایجاد میکند. این تغییر میتواند مانند بستن یک جاده اصلی باشد که جریان روان ادرار را مختل کرده و آن را به مسیر باریکی محدود میکند. در برخی موارد، این انسداد آنقدر شدید میشود که جریان ادرار تقریباً بهطور کامل متوقف میگردد.
این فرآیند تدریجی اما آسیبزا، میتواند ناشی از عواملی چون ضربههای فیزیکی، عفونتهای مکرر، یا حتی مداخلات پزشکی باشد که به مجرای ادرار فشار وارد میکند. به همین دلیل، شناخت این تغییرات و تشخیص زودهنگام آنها اهمیت زیادی دارد.
علائم تنگی مجرای ادرار عبارتند از:
- کاهش جریان ادرار مداوم
- تکرر ادرار
- عفونتهای دستگاه ادراری
- خونریزی
- التهاب و عفونت پروستات
اورولوژیست با آزمایش ادرار، تصویربرداری اشعه ایکس (یورتروگرافی رتروگراد)، و نگاه کردن به داخل مجرای ادرار با یک دوربین بلند و نازک که در انتهای آن یک چراغ دارد (سیستوسکوپ) تنگی مجرای ادرار را شناسایی میکند.
درمان تنگی مجرای ادرار
برای درمان بیماری تنگی مجرای ادرار، متخصص اورولوژی باید محل تنگی را بداند. این کار با عکسبرداری اشعه ایکس به نام یورتروگرافی انجام میشود.
یک ماده ی حاجب رنگی مخصوص از طریق نوک آلت تناسلی به مجرای ادرار تزریق میشود.
هنگام عکسبرداری با اشعه ایکس، این ماده محل و طول تنگی را نشان میدهد.
اگر این تنگیها بسیار طولانی و شدید باشند یا کانال ادرار را کامل مسدود کرده باشند از آنجایی که مجرای ادرار فرد بسیار تنگ شده و سوند از آن عبور نمیکند، شاید نیاز باشد با یک جراحی کوچک موقتا سوندی را از طریق شکم و زیر ناف وارد مثانه کنند تا موقتا ادرار از آن محل خارج شود( سوند سوپراپوبیک یا سیستوستومی )
تنگی مجرای ادرار اغلب به دو طریق دیلاتاسیون ( گشادکردن) یا جراحی درمان میشود.
دیلاتاسیون یا گشاد کردن مجرای ادرار
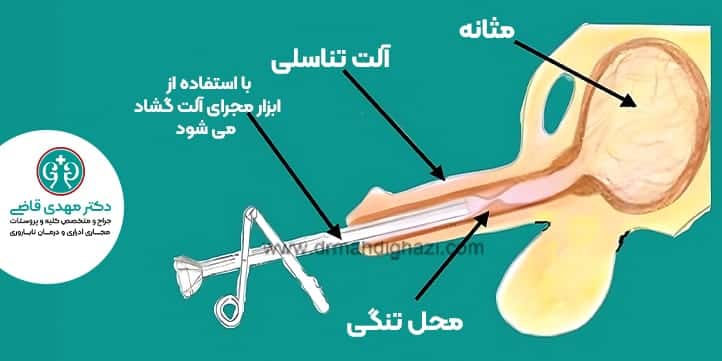
گشاد کردن یا همان دیلاتاسیون روشی برای بازکردن و برگرداندن مجرای ادرار باریک شده به عرض طبیعی خود است.
سوند یا کاتتری از طریق سر آلت به مثانه وارد میشود.
هر بار سوند خارج و از سوند کمی بزرگتر استفاده میشود تا دهانه به عرض مناسب برسد. این روش با استفاده از ژل بی حس کننده در داخل مجرا انجام میشود.
اورولوژیست برای بررسی مجرای ادرار از سیستوسکوپ ( آندوسکوپ اورولوژی) استفاده میکند. دیلاتاسیون با بی حسی موضعی میتواند باعث ایجاد ناراحتی شود، که در مورد تنگیهای سختتر و طولانیتر دردناکتر است.
ممکن است اورولوژیست یک سوند مخصوص را به مدت 24 ساعت یا بیشتر در مجرای ادرار قرار دهد تا مثانه تخلیه شود.
دیلاتاسیون اغلب برای تنگیهای کوتاه مفید است.
اگر قبلاً برای رفع تنگی مجرا از دیلاتاسیون استفاده شده باشد، شاید تنگی مجددا عود کند.
اما زمان عود مجدد تنگی متفاوت است، بنابراین ممکن است این درمان برای برخی بیماران موقتا مفید باشد.
یورتروتومی داخلی ( اینترنال یورتروتومی )
یورتروتومی داخلی با دید مستقیم، که به اختصار اینترنال یورتروتومی (DVIU) نیز نامیده میشود، یکی از روشهای مؤثر برای درمان تنگیهای کوتاه مجرای ادرار با طول کمتر از ۲ سانتیمتر است. در این روش، پزشک متخصص اورولوژی با استفاده از سیستوسکوپ وارد مجرای ادرار میشود. سپس یک چاقوی کوچک یا لیزر به داخل مجرا هدایت شده و برشی دقیق و عمیق در ناحیه تنگی ایجاد میگردد. این برش باعث باز شدن مجرا و تسهیل جریان ادرار میشود.
یورتروتومی داخلی معمولاً تحت بیهوشی عمومی یا بیحسی نخاعی انجام میشود و بیمار پس از جراحی نیازمند استفاده موقت از سوند ادراری برای حفظ باز بودن مجرا خواهد بود. این روش دارای دوران نقاهت کوتاهی است و بیماران اغلب پس از چند روز قادر به بازگشت به فعالیتهای روزمره خود هستند.
اگرچه یورتروتومی داخلی در موارد خاص نتایج خوبی ارائه میدهد، اما احتمال عود تنگی وجود دارد. در چنین شرایطی ممکن است نیاز به تکرار این جراحی یا استفاده از روشهای جایگزین مانند یوریتروپلاستی باشد. تصمیمگیری در این زمینه بر اساس شدت و محل تنگی، وضعیت بیمار و تجربه پزشک انجام میشود.
یورتروپلاستی
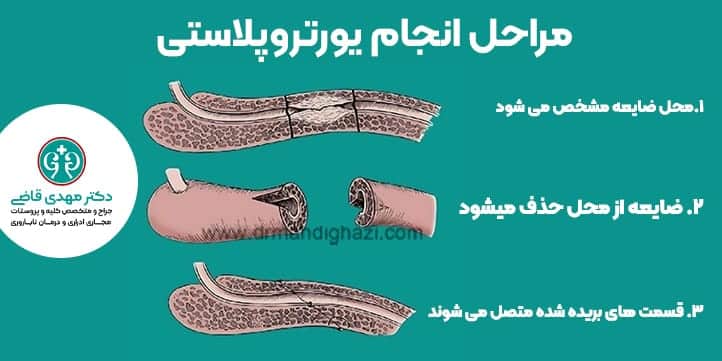
تنگیها و اسکارهای طولانی مجرای ادرار در تنه ی آلت تناسلی به عمل یورتروتومی داخلی و دیلاتاسیون به خوبی جواب نمیدهند.
این اسکارها – و مجرای ادراری کاملاً از بین رفته – را میتوان توسط جراحیِ بازسازیِ مجرای ادرار (یورتروپلاستی) ترمیم کرد.
یورتروپلاستی با جراحی باز انجام میشود ، آلت تناسلی یا پرینه با برش تیغ جراحی باز میشود و بافت محل تنگی مجرا حذف میگردد.
پس از برداشتن قسمت تنگ شده ی مجرا ، دوسر سالم مجرا دوباره به هم با بخیههای ریز متصل میشوند.
گاهی اوقات طول تنگی خیلی زیاد است و اگر مجرای معیوب حذف شود مقداری از مجرا برای اتصال دو سر سالم به هم به اصطلاح کم میآید .
ناچارا برای اینکه طول نهایی مجرای ادراری کم نشود یک گرافت یا پیوند پوست برای جایگزینی مجرای ادرار در محل تنگی استفاده میشود و با گرافت و پوست مقداری مجرا ساخته میشود تا طول واقعی مجرا حفظ شود . این پوست از داخل گونه یا بخش دیگری از بدن برداشته میشود.
پس از این جراحی، تا چند هفته استفاده از سوند لازم است.
نکته مهم
برای رفع تنگی مجرای ادراری در پروستات و ابتدای آلت تناسلی گاها از کاشت استنتهای فلزی دائمی استفاده میشود، اما این استنتها برای بیشتر بیماران مفید نیستند.
پولیپ مجرای ادرار
پولیپهای مجرای ادرار تودههای کوچک و خوشخیم بافتی هستند که معمولاً از زمان تولد وجود دارند. این پولیپها بیشتر در زنان دیده میشوند و میتوانند در ناحیه ورودی مجرای ادرار یا نزدیک به دهانه واژن ظاهر شوند.
پولیپها اغلب از بافت سخت و متراکم تشکیل شدهاند، اما ترکیبات دیگری نیز ممکن است در ساختار آنها وجود داشته باشد، مانند ماهیچههای صاف، کیستهای کوچک، یا بافتهای عصبی ظریف که همگی با لایهای نازک و محافظ پوشیده شدهاند. این ترکیب بافتی باعث میشود که پولیپها گاهی بهصورت تودههای نرم و گاهی به شکل برجستگیهای سفت احساس شوند.
علائم شایع پولیپ مجرای ادرار
- توده در ورودی واژن یا مهآی ادراری: تودهای که ممکن است با لمس یا نگاه کردن قابل مشاهده باشد.
- وجود خون در ادرار (هماچوری): پولیپها گاهی اوقات باعث خونریزی میشوند که در ادرار مشاهده میشود.
- انسداد جریان ادرار: در مواردی، پولیپ میتواند مجرای ادرار را تا حدی مسدود کرده و تخلیه ادرار را دشوار کند.
چگونه پولیپ تشخیص داده میشود؟
برای تشخیص پولیپهای مجرای ادرار، اورولوژیست از روشهای زیر استفاده میکند:
- سیستوسکوپی: ابزاری باریک و مجهز به دوربین برای مشاهده مستقیم داخل مجرای ادرار و پولیپها.
- تصویربرداری با اشعه ایکس: از تکنیکهایی مانند سیستویورتروگرام ادراری (VCUG) یا یورتروگرافی رتروگراد (RUG) استفاده میشود تا ساختار و محل دقیق پولیپها مشخص شود.
این بررسیها نه تنها به تشخیص پولیپ کمک میکنند، بلکه امکان ارزیابی تأثیر آن بر عملکرد طبیعی دستگاه ادراری را نیز فراهم میآورند.
درمان پولیپ مجرای ادرار
پولیپ مجرای ادرار یک ضایعه خوشخیم نادر است که معمولاً به دلیل تحریک مزمن، التهاب یا عوامل مادرزادی ایجاد میشود. درمان پولیپ به اندازه، محل قرارگیری و علائم بیمار بستگی دارد و هدف آن برداشتن کامل ضایعه و رفع علائم است.
درمان استاندارد پولیپ مجرای ادرار، جراحی است. پولیپها معمولاً با استفاده از تکنیکهای آندوسکوپیک مانند سیستوسکوپی تحت دید مستقیم برداشته میشوند. این روش کمتهاجمی بوده و زمان بهبودی کوتاهی دارد. در مواردی که پولیپ بزرگ باشد یا خونریزی شدید ایجاد کرده باشد، ممکن است نیاز به جراحی باز برای برداشتن ضایعه باشد.
اگر شواهدی از عفونت همراه با پولیپ وجود داشته باشد، پیش از جراحی آنتیبیوتیک مناسب تجویز میشود. پس از برداشتن پولیپ، نمونه برای بررسی پاتولوژیک ارسال میشود تا هرگونه احتمال تغییرات بدخیم رد شود.
در بیمارانی که پولیپهای مکرر دارند، بررسی علل زمینهای مانند تحریک مزمن یا وجود سنگهای ادراری ضروری است. درمان این عوامل میتواند از عود پولیپ جلوگیری کند. همچنین، پیگیری دورهای برای ارزیابی وضعیت بیمار و پیشگیری از بروز مجدد ضایعه اهمیت دارد.
کیست پارایورترال
کیستهای پارایورترال که با نام کیستهای غدد اسکِن (Skene’s glands) نیز شناخته میشوند، تودههایی خوشخیم هستند که در دیواره جلویی واژن، در نزدیکی مجرای ادرار زنان تشکیل میشوند. این غدد نقش کوچکی در مرطوبسازی مجرای ادرار دارند، اما گاهی اوقات با مسدود شدن مجرای خروجی خود، مایعات درونشان تجمع یافته و به شکل کیست ظاهر میشوند.
این کیستها معمولاً به شکل تودههای سفت، درخشان، و برآمده با رنگ سفید متمایل به زرد دیده میشوند. اگر کیست بزرگ شود، میتواند مجرای ادرار را باریک کرده و جریان طبیعی ادرار را مختل کند.
علائم شایع کیست پارایورترال
- توده قابل لمس: معمولاً در دیواره جلویی واژن حس میشود و ممکن است باعث ناراحتی شود.
- کج شدن جریان ادرار: کیست میتواند مسیر ادرار را تغییر دهد و باعث تخلیه غیرعادی آن شود.
- انسداد ادرار: در موارد شدید، کیست ممکن است خروج ادرار را دشوار کند.
- ادرار دردناک (دیسوریا): فشار کیست بر مجرای ادرار میتواند هنگام تخلیه مثانه درد ایجاد کند.
این کیستها بهطور معمول در معاینه فیزیکی به دلیل موقعیت و ظاهر مشخصشان شناسایی میشوند. آنها ممکن است همراه با ناراحتی یا علائم انسدادی باشند، اما اغلب خوشخیم هستند و فقط در صورت ایجاد علائم جدیتر نیاز به بررسی دقیقتر یا درمان دارند.
تشخیص قطعی معمولاً با بررسیهای تصویربرداری و ارزیابی بالینی توسط متخصص اورولوژی انجام میشود.
درمان کیست پارایورترال
کیست پارایورترال که معمولاً در نزدیکی مجرای ادرار و در بافتهای اطراف آن ایجاد میشود، به دلیل انسداد غدد پارایورترال یا عفونت ممکن است ایجاد شود. این کیستها در برخی موارد بدون علائم هستند و نیازی به درمان ندارند، اما اگر باعث علائمی مانند درد، انسداد ادراری، عفونت یا ناراحتی شوند، درمان لازم است.
درمان اصلی کیست پارایورترال شامل روشهای زیر است:
- درناژ (تخلیه):
در مواردی که کیست عفونی شده یا اندازه آن بزرگ است، تخلیه محتویات کیست با استفاده از تکنیکهای جراحی ساده یا تحت هدایت آندوسکوپ انجام میشود. این روش برای کاهش فوری علائم و جلوگیری از عفونت بیشتر مؤثر است. - مارسوپیالیزاسیون (Marsupialization):
در مواردی که کیست مکرراً عود میکند یا بزرگ است، جراحی مارسوپیالیزاسیون انجام میشود. در این روش، کیست باز شده و لبههای آن به پوست دوخته میشود تا مجرایی برای تخلیه طبیعی ایجاد شود و از بسته شدن مجدد کیست جلوگیری شود. - برداشتن کامل کیست:
اگر کیست بهطور مکرر عود کند یا مشکوک به تغییرات پاتولوژیک باشد، جراحی کامل برای برداشتن کیست همراه با جداسازی کامل آن از بافتهای اطراف انجام میشود. - آنتیبیوتیکها:
اگر کیست با عفونت همراه باشد، پیش یا پس از تخلیه کیست، آنتیبیوتیکهای مناسب تجویز میشود تا از گسترش عفونت جلوگیری شود. - پیگیری:
پس از درمان، پیگیری دورهای برای ارزیابی موفقیت درمان و پیشگیری از عود ضروری است. در صورت بروز علائم جدید یا بازگشت کیست، بررسی مجدد و انجام اقدامات مناسب اهمیت دارد.
درمان باید با توجه به شدت علائم و شرایط بیمار انتخاب شود. ارسال نمونه کیست برای بررسی پاتولوژیک پس از برداشتن، بهویژه در موارد مشکوک، ضروری است تا احتمال بدخیمی رد شود.
کارونکل مجرای ادرار
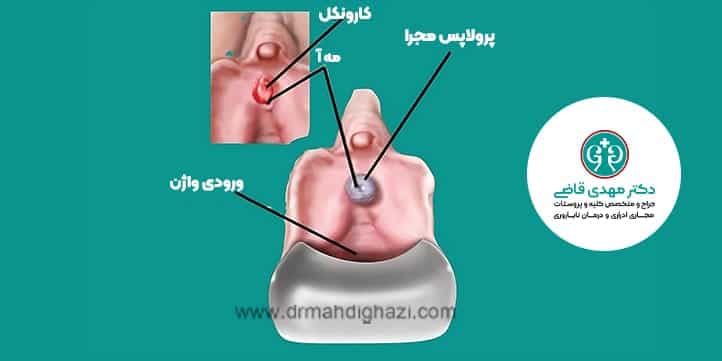
کارونکل مجرای ادرار نوعی توده پولیپوئید (ساقهدار) است که از خروجی مجرای ادرار یا مهآی ادراری بیرون میزند. این ضایعات کوچک و قرمز رنگ معمولاً در معاینات روتین یا بهدنبال بررسی مشکلات دیگر مشاهده میشوند.
کارونکلها در زنانی که بعد از یائسگی هستند و از درمان جایگزین هورمونی (HRT) استفاده نمیکنند، شایعترند. این مسئله به کاهش سطح استروژن و تغییرات هورمونی مربوط میشود که باعث نازک شدن و حساسیت بیشتر بافتهای ناحیه تناسلی و مجرای ادرار میگردد.
کارونکل معمولاً به شکل تودهای کوچک، قرمز، و با غشای نازک از خروجی مجرای ادرار بیرون میزند. به دلیل موقعیت و حساسیت بافت، ممکن است هنگام لمس یا ادرار کردن باعث درد یا ناراحتی شود.
علائم شایع کارونکل مجرای ادرار
- درد و خونریزی هنگام ادرار کردن: تحریک یا آسیب به این ضایعه میتواند منجر به ناراحتی یا خونریزی شود.
- تکرر ادرار: نیاز به دفع مکرر ادرار، حتی با مقادیر کم.
- نیاز ناگهانی به ادرار کردن (اورژانسی): احساس شدید برای تخلیه فوری مثانه.
- حساسیت در خروجی مجرای ادرار: ناحیه مهآی ادراری ممکن است حساس یا ملتهب باشد.
کارونکلها بیشتر به تغییرات مرتبط با یائسگی و کاهش هورمون استروژن مربوط میشوند. این کاهش هورمونی میتواند باعث تحلیل رفتن بافتها، نازک شدن پوست و مستعد شدن آنها برای ایجاد این تودهها شود.
این ضایعات معمولاً خوشخیم هستند و بهندرت مشکل جدی ایجاد میکنند، اما در صورت بروز علائم قابل توجه یا ناراحتی، بررسی دقیقتری توسط پزشک اورولوژیست ضرورت دارد.
درمان کارونکل مجرای ادرار
کارونکل مجرای ادرار یک ضایعه خوشخیم و التهابی است که معمولاً در زنان پس از یائسگی و در ناحیه دهانه مجرای ادرار ایجاد میشود. این ضایعه ممکن است بدون علامت باشد، اما در برخی موارد باعث علائمی مانند درد، خونریزی یا سوزش ادراری میشود. درمان کارونکل به اندازه ضایعه، شدت علائم و پاسخ به درمانهای اولیه بستگی دارد.
- درمانهای داروئی:
در مواردی که کارونکل کوچک است و علائم خفیفی ایجاد کرده، درمان محافظهکارانه ترجیح داده میشود. این درمان شامل:- استروژن موضعی: استفاده از کرمهای استروژنی برای کاهش التهاب و بهبود وضعیت بافتی در زنان یائسه.
- پمادهای ضدالتهاب: مانند هیدروکورتیزون برای کاهش تورم و التهاب.
- درمان جراحی:
در صورتی که کارونکل بزرگ باشد، به درمانهای محافظهکارانه پاسخ ندهد یا باعث خونریزی مکرر و شدید شود، برداشتن جراحی توصیه میشود. این عمل معمولاً بهصورت سرپایی و تحت بیحسی موضعی انجام میشود. ضایعه برداشتهشده برای بررسی پاتولوژیک ارسال میشود تا احتمال وجود تغییرات بدخیم رد شود. - درمان عفونتهای ثانویه:
اگر کارونکل با عفونت همراه باشد، آنتیبیوتیک مناسب تجویز میشود. - پیگیری:
پس از درمان، پیگیری منظم برای بررسی وضعیت بیمار و اطمینان از عدم عود ضایعه ضروری است.
در اغلب موارد، درمانهای محافظهکارانه یا جراحی منجر به بهبود کامل میشود، اما پیگیری برای اطمینان از درمان موفقیتآمیز و رفع کامل علائم توصیه میشود.
افتادگی ( پرولاپس ) مجرای ادرار
پرولاپس مجرای ادرار یک بیماری نادر است که در آن پوشش داخلی مجرای ادرار و بافت زیرین آن به بیرون از خروجی مجرای ادرار (مهآی ادراری) پیشروی میکند. این بیماری باعث ایجاد درد، خونریزی و گاهی انسداد در جریان ادرار میشود. برخلاف بسیاری از ضایعات خوشخیم، پرولاپس مجرای ادرار معمولاً ناراحتی بیشتری برای بیمار ایجاد میکند.
چه کسانی در معرض پرولاپس مجرای ادرار هستند؟
این مشکل بیشتر در دختران جوان دیده میشود، اما ممکن است در هر سنی رخ دهد. عوامل متعددی مانند ضعف بافتهای ناحیه، فشارهای مکرر به مجرای ادرار (مانند سرفه مزمن یا یبوست شدید)، یا تغییرات هورمونی میتوانند به ایجاد این بیماری کمک کنند.
علائم شایع پرولاپس مجرای ادرار :
- بیرونزدگی پوشش داخلی مجرای ادرار و بافت اسفنجی زیرین
- ظاهر متورم، قرمز و حساس
- درد شدید در ناحیه تناسلی
- خونریزی از واژن یا اطراف مهآی ادراری
- مشکل در تخلیه ادرار یا انسداد ادرار
- احساس فشار یا سنگینی در ناحیه تناسلی
افتادگی مجرای ادرار معمولاً با معاینه بالینی ناحیه تناسلی شناسایی میشود. اورولوژیست با بررسی دقیق ناحیه میتواند این بیماری را از دیگر مشکلات مشابه مانند پولیپها یا تودههای مجرای ادرار تفکیک کند.
پرولاپس مجرای ادرار به دلیل ظاهر مشخص و علائم برجستهاش معمولاً بهراحتی قابل تشخیص است، اما نیازمند بررسی تخصصی برای ارزیابی شدت و انتخاب روش درمانی مناسب است.
درمان افتادگی (پرولاپس) مجرای ادرار
پرولاپس مجرای ادرار، که بیشتر در کودکان پیش از بلوغ یا زنان یائسه دیده میشود، به بیرونزدگی مجرای ادرار از دهانه آن اشاره دارد. این عارضه میتواند باعث علائمی مانند خونریزی، احساس توده در ناحیه تناسلی، و ناراحتی هنگام ادرار شود. درمان پرولاپس بسته به شدت علائم و شرایط بیمار شامل روشهای محافظهکارانه و جراحی است.
- درمان های غیر جراحی:
این روشها در مواردی که پرولاپس خفیف باشد یا علائم شدید نداشته باشد، به کار میرود:- استروژن موضعی:
استفاده از کرمهای استروژنی به تقویت بافتهای ناحیه کمک کرده و پرولاپس را کاهش میدهد، بهویژه در زنان یائسه. - پمادهای ضدالتهاب:
برای کاهش التهاب و تورم استفاده میشود. - وان آب گرم (Sitz Bath):
کمک به کاهش درد و ناراحتی از طریق تسکین بافتهای آسیبدیده.
- استروژن موضعی:
- درمان جراحی:
اگر درمانهای محافظهکارانه مؤثر نباشد یا پرولاپس باعث خونریزی شدید، عفونت یا انسداد ادراری شود، جراحی توصیه میشود. روشهای جراحی شامل:- رزکسیون پرولاپس و ترمیم مجرا:
برداشتن بافت بیرونزده و بازسازی ناحیه برای بازگرداندن مجرا به وضعیت طبیعی. - فیکساسیون مجرا:
در برخی موارد، مجرا به دیوارههای اطراف فیکس میشود تا از عود پرولاپس جلوگیری شود.
- رزکسیون پرولاپس و ترمیم مجرا:
- مدیریت عوارض همراه:
- در صورت وجود عفونت ادراری ناشی از پرولاپس، آنتیبیوتیک تجویز میشود.
- کنترل خونریزی با استفاده از فشردهسازی موضعی یا روشهای جراحی در موارد شدید.
- پیگیری:
پس از درمان، بیماران نیازمند پیگیری منظم برای ارزیابی موفقیت درمان و پیشگیری از عود پرولاپس هستند.
پرولاپس مجرای ادرار در اکثر موارد با درمانهای مناسب قابل کنترل است. انتخاب روش درمانی بر اساس شدت علائم، سن بیمار و وضعیت کلی سلامت او انجام میشود.
آبسهها، جراحات و عفونتهای مجرای ادرار
آبسهها، جراحات و عفونتهای مجرای ادرار نیازمند درمان سریع هستند. آبسههای ناشی از اورتریت گنوکوکی با آنتیبیوتیک درمان میشوند و در برخی موارد نیاز به تخلیه جراحی دارند. ممکن است برای دفع ادرار تا بهبودی کامل، از سوند فولی یا در صورت تنگی شدید مجرا، از سوند سوپراپوبیک استفاده شود. پس از بهبودی، بیمار قادر به ادرار طبیعی خواهد بود.
مراقبت های بعد از درمان ضایعات مجرای ادراری
ضایعات خوشخیم HPV و سوزاک یا گونوره به راحتی از بدن حذف نمیشوند.
آنتی بیوتیکها میتوانند آنها را تحت کنترل نگه دارند. این ضایعات مجرای ادرار اغلب عود میکنند و نیاز به درمان مجدد دارند.
پس از دیلاتاسیون و اورتروتومی داخلی، احتمال بازگشت تنگی مجرا زیاد است.
این موضوع بستگی به طول تنگی دارد.
تنگیهای کوتاهتر معمولاً بهتر از موارد طولانیتر جواب میدهند.
بسیاری از مطالعات نشان میدهد که سوندگذاری متناوب مجرای ادراری – هفتگی تا 3 ماه پس از درمان – میتواند به جلوگیری از عود مجدد تنگی کمک کند.
مشکلات یورتروپلاستی عبارتند از:
- بازگشت تنگی
- خونریزی
- عفونت
- لخته شدن عروق سیاهرگی در اندامهای تحتانی به دلیل زمان طولانی جراحی (این مورد نادر است)
قبل از بیرون آوردن سوند پس از جراحی، اورولوژیست احتمالاً عکسبرداری سیستویورتروگرام ادراری
(VCUG) را تجویز میکند. این روش با کمک اشعه ایکس نشان میدهد که آیا بهبود کامل صورت گرفته است یا خیر.
پزشک جراح مجاری ادراری اغلب پس از جراحی تنگی مجرا، وضعیت بیمار را طی مراجعات بعدی با معاینه و سؤالاتی از بیمار پیگیری میکند.
همچنین ممکن است اورولوژیست آزمایشاتی را نیز برای بررسی سرعت جریان ادرار و قدرت آن انجام دهد. رادیوگرافی مجدد (یورتروگرام رتروگراد) اغلب 3 و 12 ماه پس از یورتروپلاستی انجام میشود تا ببینند که آیا تنگی مجرا عود کرده است یا خیر.
در حالی که بیشتر تنگیها در عرض یک سال پس از جراحی دوباره تشکیل میشوند، اما گاهی این دوره تا 10 سال به طول میانجامد.
جمع بندی
مجرای ادرار بهعنوان بخشی حیاتی از سیستم ادراری نقش مهمی ایفا میکند. این ساختار ظریف و پیچیده، گاهی اوقات به دلایل مختلف دچار ضایعات خوشخیم و غیرسرطانی میشود که اگرچه خطرناک نیستند، اما میتوانند کیفیت زندگی فرد را تحت تأثیر قرار دهند. این ضایعات ممکن است شامل زگیلهای ادراری، تنگی مجرا، پولیپها، کیستهای پارایورترال یا شرایط خاصی مانند لیکن اسکلروزیس باشند.
ضایعات پیشابراه میتوانند به دلایلی همچون عفونتهای مزمن، ضربههای فیزیکی، استفاده از ابزارهای پزشکی مانند سوند، یا حتی عوامل مادرزادی و تغییرات هورمونی ایجاد شوند. علائم آنها شامل درد، خونریزی، کاهش جریان ادرار یا وجود تودههایی در ناحیه مجرا است که گاهی اوقات زندگی روزمره بیمار را مختل میکند.
تشخیص این مشکلات نیازمند بررسیهای تخصصی توسط اورولوژیست و استفاده از روشهایی مانند سیستوسکوپی یا تصویربرداری پیشرفته است. درمان ضایعات پیشابراه نیز بسته به نوع و شدت مشکل، از استفاده از داروهای موضعی و آنتیبیوتیکها گرفته تا روشهای جراحی پیشرفته، متغیر است. برای مثال، زگیلهای ادراری ناشی از ویروس HPV ممکن است با روشهایی مانند لیزر یا کرایوتراپی درمان شوند، در حالی که تنگی مجرای ادرار ممکن است نیازمند جراحیهای دقیقتر مانند یورتروپلاستی باشد.
مراقبتهای پس از درمان، از جمله پیگیری منظم برای جلوگیری از عود مشکلات، اهمیت بسیاری دارد. همچنین، اقداماتی مانند واکسیناسیون HPV و رعایت بهداشت جنسی میتوانند در پیشگیری از برخی از این ضایعات مؤثر باشند.
در مجموع، شناخت دقیق این مشکلات و دسترسی به روشهای درمانی مناسب، به بیماران کمک میکند تا ضمن کاهش علائم، زندگی سالمتر و راحتتری داشته باشند. این مقاله تلاش میکند تا دیدگاه جامعی از علل، علائم و راهکارهای درمانی ضایعات خوشخیم مجرای ادرار ارائه دهد و اهمیت مشاوره با پزشک متخصص را در مدیریت این مشکلات به خوبی روشن سازد.