- چرا ارزیابی قبل از پیوند ضروری است؟
- زمانبندی و مراحل: آزمایشهای قبل از پیوند کلیه چقدر زمان میبرد؟
- آزمایشهای ضروری برای گیرندۀ کلیه: از پَنِل تا بافتشناسی
- چه کسانی نمیتوانند پیوند کلیه کنند؟
- راهنمای اهداکنندگان: آزمایشات لازم برای اهدای کلیه و مدارک
- قرار گرفتن متقاضی کلیه در صف پیوند
- هزینۀ آزمایشهای قبل از پیوند کلیه و پوشش بیمهای
- نکاتی که باید بدانید: سختیهای فرایند درمان و عوارض جراحی
- آیا پیوند کلیه ارزشش را دارد؟
- سخن پایانی
- سوالات متداول
آزمایشات قبل از پیوند کلیه به یک یا دو تست ساده محدود نیست و در واقع شامل ارزیابیهای تخصصی متعددی میشود. از جمله آنها میتوان به آزمایش خون، عکسبرداری و بررسی وضعیت قلب و ریه اشاره کرد.
برخی از این آزمایشها را باید قبل از ورود به لیست انتظار انجام شوند و برخی دیگر پیش از جراحی. نکته دیگر اینکه این آزمایشها فقط برای گیرنده نیست و در صورت پیدا شدن گزینۀ مناسب، فرد اهداکننده هم باید چندین آزمایش را پشت سر بگذارد.
در این فرآیند، پزشک بررسی خواهد کرد که آیا کلیه اهدایی با سیستم ایمنی بدن سازگار است؟ آیا بیمار توانایی تحمل جراحی و درمانهای پس از آن را دارد؟ پاسخ به این سؤالات نقش مهمی در کاهش ریسک رد پیوند کلیه و افزایش شانس موفقیت عمل دارد.
در ادامه، تمام آزمایشهای ضروری قبل از پیوند کلیه را بهصورت مرحلهبهمرحله و به زبان ساده بررسی میکنیم. اگر خودتان یا یکی از عزیزانتان درگیر پیوند کلیه هستید، حتماً تا انتهای این مطلب را بخوانید تا تصویر روشنی از مسیر پیش رویتان داشته باشید.
چرا ارزیابی قبل از پیوند ضروری است؟
همانطور که در ابتدا اشاره کردیم، هدف از انجام آزمایشهای پیوند کلیه این است که احتمال رد پیوند و خطر جراحی کمتر شود. این ارزیابی فقط به یک موضوع محدود نمیشود و چند هدف مهم را بهصورت همزمان دنبال میکند:
۱. انتخاب کلیه سازگار با بدن بیمار
مهمترین هدف، پیدا کردن کلیهای است که بیشترین سازگاری را با بدن گیرنده داشته باشد. هرچه این سازگاری بیشتر باشد، احتمال اینکه سیستم ایمنی کلیه جدید را «بیگانه» شناسایی کند کمتر است. در نتیجه، احتمال رد پیوند بهطور قابلتوجهی کاهش پیدا میکند.
۲. بررسی توانایی بدن برای تحمل جراحی
پیوند کلیه یک جراحی سنگین است و همه بیماران شرایط یکسانی ندارند. در این مرحله بررسی میشود که آیا قلب، ریه و وضعیت عمومی بدن توان تحمل عمل را دارند یا نه. زیرا بیماریهای زمینهای شدید، ریسک جراحی را افزایش میدهند.
۳. ارزیابی آمادگی برای درمانهای پس از پیوند و شناسایی و کنترل ریسک عفونتها
پیوند کلیه پایان درمان نیست و در واقع شروع یک مسیر جدید است. بیمار باید تا پایان عمر داروهای سرکوبکننده سیستم ایمنی مصرف کند. این داروها اگرچه از رد پیوند جلوگیری میکنند؛ اما بدن را مستعد عفونتهای مختلف میکنند.
قبل از پیوند باید هرگونه عفونت فعال (مثل عفونت دندان، ریه یا ادراری) شناسایی و درمان شود. همچنین لازم است که وضعیت کلی بدن از نظر عفونتهای پنهان و بیماریهای دیگر بررسی میشود.
هدف از این بررسیها، کاهش عوارض بعد از عمل و افزایش موفقیت پیوند است.

زمانبندی و مراحل: آزمایشهای قبل از پیوند کلیه چقدر زمان میبرد؟
مدت زمان انجام این آزمایشها با توجه به شرایط هر فرد متفاوت خواهد بود و از چند روز تا چند ماه ممکن است طول بکشد.
اگر وضعیت عمومی بیمار پایدار باشد، معمولاً میتوان آزمایشها را در مدت زمان کوتاهی انجام داد؛ اما در بسیاری از موارد، بهدلیل نیاز به بررسیهای دقیقتر (مثل ارزیابی قلب، عفونتها یا تستهای ایمنی)، پشت سر گذاشتن این مرحله زمان بیشتری میبرد.
بهطور کلی مدت زمان انجام این آزمایشها به چند عامل مختلف بستگی دارد که عبارتاند از:
- وضعیت سلامت عمومی بیمار؛
- وجود یا عدم وجود بیماریهای زمینهای (مثل مشکلات قلبی یا عفونتها)؛
- سرعت انجام آزمایشها و تکمیل پرونده در مرکز پیوند؛
- نیاز به تکرار برخی تستها (مثل کراسمچ).
بهترین زمان برای شروع آزمایش
بهترین زمان برای شروع آزمایشهای پیش از پیوند کلیه، وقتی است که نرخ فیلتراسیون گلومرولی (GFR) به حدود ۲۰ میرسد؛ یعنی حتی قبل از اینکه بیمار وارد مرحله دیالیز شود. توجه کنید تا زمانی که آزمایشها کامل نشوند، امکان ورود به لیست انتظار پیوند وجود ندارد. بنابراین، هر چه زودتر اقدام کنید، زودتر در لیست پیوند قرار میگیرید.
آزمایشهای ضروری برای گیرندۀ کلیه: از پَنِل تا بافتشناسی
پزشک یک ارزیابی کامل و چندمرحلهای انجام میدهد تا مشخص شود که:
- آیا بدن کلیه جدید را میپذیرد یا نه؟
- و آیا توان تحمل جراحی و درمانهای بعد از آن را دارید یا خیر؟
در ادامه این بخش به شما خواهیم گفت که در این مرحله چه آزمایشاتی پیش رو خواهید داشت تا با آمادگی بیشتری قدم در مسیر درمان بگذارید.
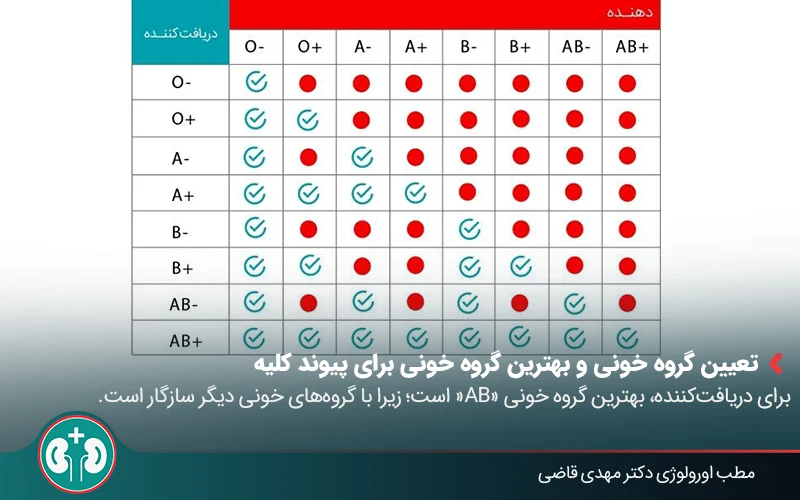
۱. تعیین گروه خونی و بهترین گروه خونی برای پیوند کلیه
یکی از اولین آزمایشهایی که در مسیر پیوند انجام میشود، تعیین گروه خونی (ABO) است. این بررسی معمولاً در مراحل اولیه ارزیابی بیمار و حتی قبل از ورود به لیست انتظار انجام میشود. در واقع هدف این است که برای بیمار، اهداکنندهای با گروه خونی سازگار انتخاب شود. بهطور کلی سازگاری گروههای خونی مختلف را میتوان بهصورت زیر خلاصه کرد:
- گروه خونی O: افرادی که گروه خونیشان O است، میتوانند به همه گروههای خونی عضو اهدا کنند؛ اما فقط میتوانند از افرادی با گروه خونی O عضو دریافت کنند؛
- گروه خونی AB: افرادی که گروه خونیشان AB است، میتوانند از همه گروههای خونی عضو دریافت کنند؛
- گروههای خونی A و B: این دو گروه خونی با گروه خودشان و O سازگار هستند.
بنابراین، بهترین گروه خونی برای پیوند کلیه را میتوان گروه خونی AB دانست.
۲. آزمایش HLA برای پیوند کلیه (تایپینگ بافتی)
آزمایش HLA برای پیوند کلیه در واقع به بررسی «کد ژنتیکی» سلولهای بدن شما میپردازد. این تست مشخص میکند که چقدر ممکن است سیستم ایمنی شما کلیه جدید را بهعنوان یک عضو بیگانه تشخیص دهد.
در این آزمایش، سه گروه اصلی از آنتیژنها بررسی میشوند:
- HLA-A؛
- HLA-B؛
- HLA-C؛
- HLA-DQY؛
- HLA-DR.
هرچه شباهت این آنتیژنها بین دهنده و گیرنده بیشتر باشد، احتمال موفقیت پیوند بالاتر میرود و سیستم ایمنی کمتر به کلیه حمله میکند.

۳. آزمایشهای غربالگری آنتیبادی (PRA) و کِراسمَچ (Crossmatch)
در میان آزمایشات پیوند کلیه، آزمایش پنل (PRA) و آزمایش کراسمچ نقش مهمی در ارزیابی «حساسیت سیستم ایمنی» دارند. در واقع این دو تست مشخص میکنند که بدن شما تا چه حد ممکن است به کلیه پیوندی واکنش نشان دهد.
الف) آزمایش غربالگری آنتیبادی (PRA)
آزمایش پنل برای پیوند کلیه (PRA) میزان حساسیت سیستم ایمنی بدن شما را اندازهگیری میکند. نتیجه این آزمایش بهصورت درصدی مشخص میشود. هرچه این درصد پایینتر باشد، یعنی پیدا کردن کلیه سازگار راحتتر است.
در مقابل هرچه این درصد بالاتر باشد، یعنی سیستم ایمنی شما قبلاً علیه بسیاری از بافتهای انسانی آنتیبادی ساخته است؛ به همین دلیل احتمال رد پیوند بیشتر و احتمال پیدا کردن کلیه سازگار دشوارتر خواهد بود.
افزایش PRA دلایل متعددی دارد که عبارتاند از:
- بارداریهای متعدد؛
- دریافت خون در گذشته؛
- پیوند عضو در گذشته.
ب) کراسمچ
کِراسمَچ تست نهایی قبل از انجام پیوند است که از اهمیت زیادی هم برخوردار است. در این آزمایش، نمونه خون شما با خون دهنده در آزمایشگاه ترکیب میشود تا واکنش آنها با هم بررسی شود:
- سازگار (کراسمچ منفی): اگر هیچ واکنشی رخ ندهد یعنی کراسمچ منفی است و بدن شما کلیه را میپذیرد و پیوند قابل انجام است؛
- ناسازگار (کراسمچ مثبت): اگر این دو نمونه خون با هم واکنش دهند، یعنی کِراسمَچ مثبت است و سیستم ایمنی شما به کلیه حمله خواهد کرد و در نتیجه عمل پیوند لغو میشود.
۴. سایر آزمایشات ضروری (قلب، ریه و سرطان)
علاوه بر آزمایشهایی که تا کنون درباره آنها صحبت کردیم، آزمایشهای دیگری هم وجود دارند که پزشک به کمک آنها وضعیت عمومی بدن را ارزیابی میکند.
از جمله این آزمایشهای تکمیلی میتوان به موارد زیر اشاره کرد:
- ارزیابی قلبی: برای بررسی این عضو از بدن معمولاً علاوه بر گرفتن نوار قلب (ECG)، اکوکاردیوگرافی هم انجام میشود؛
- بررسی وضعیت ریه: ارزیابی سلامت ریهها و تشخیص عفونت یا مشکلات زمینهای از طریق عکس رادیوگرافی انجام میشود؛
- غربالگری سرطان: برای جلوگیری از فعال شدن بیماریهای پنهان بعد از پیوند (بهویژه بهدلیل مصرف داروهای سرکوبکننده ایمنی)، بررسیهای زیر هم لازم است که انجام شوند:
- کولونوسکوپی (معمولاً برای افراد بالای ۵۰ سال)؛
- پاپ اسمیر در خانمها؛
- آزمایش PSA در آقایان؛
- چکاپ دندانپزشکی: با توجه به اینکه داروهای سرکوب کننده سیستم ایمنی (پس از پیوند) باعث تضعیف این سیستم میشوند، هرگونه عفونت دندانی ممکن است به یک مشکل بزرگ تبدیل شود.
چه کسانی نمیتوانند پیوند کلیه کنند؟
نکته مهمی که باید در خصوص پیوند کلیه بدانید، این است که همه افراد مبتلا به بیماریهای کلیه و حتی کسانی که به مرحله نارسایی کلیه رسیدهاند، کاندید پیوند نیستند.
از مهمترین این شرایط میتوان به موارد زیر اشاره کرد:
- عفونتهای فعال و درماننشده: وجود عفونتهایی مانند عفونت دندان، استخوان یا عفونتهای سیستمیک ممکن است بعد از پیوند به سرعت گسترش پیدا کند و منجر به مشکلات جدیتر شود؛
- بیماریهای شدید قلبی یا ریوی: اگر این بیماریها پیشرفته و غیرقابل کنترل باشند، ریسک جراحی بهقدری بالا میرود که عملاً جراحی توجیهپذیر نخواهد بود؛
- سرطان فعال یا اخیراً درمانشده: بهدلیل تضعیف سیستم ایمنی پس از پیوند، این افراد در معرض عود یا پیشرفت سرطان قرار میگیرند؛
- چاقی مفرط (BMI بالا): معمولاً شاخص توده بدنی بالای ۳۵ تا ۴۰ ریسک عوارض جراحی را افزایش میدهد؛
- اختلالات روانشناختی کنترلنشده: اگر فرد دچار اختلالات روانی شدید باشد، احتمال مصرف نامنظم داروها وجود دارد؛
- استفاده از مواد مخدر یا الکل: این موضوع روند بهبودی را مختل کرده و ریسک عوارض را افزایش میدهد.
امکان تغییر وضعیت در آینده
بسیاری از این موارد «مطلق و دائمی» نیستند. بهعنوان مثال، اگر عفونت درمان شود یا وضعیت قلبی بهبود یابد، امکان بررسی مجدد برای پیوند وجود دارد.
راهنمای اهداکنندگان: آزمایشات لازم برای اهدای کلیه و مدارک
اگر قصد اهدای کلیه دارید، باید بدانید که شما هم باید همچون فرد گیرنده تحت ارزیابی دقیق پزشکی، قانونی و روانشناختی قرار بگیرید. هدف از این بررسیها حفظ سلامت شما و افزایش شانس موفقیت پیوند است.
در ادامه این مطلب درباره آزمایشات لازم برای اهدای کلیه و همچنین مدارک لازم برای اهدای کلیه صحبت خواهیم کرد.
مدارک لازم برای اهدای کلیه و آمادگیهای اولیه
اولین کاری که باید انجام دهید، تشکیل پرونده پزشکی و اداری است. در این مرحله فرد متقاضی احراز هویت میشود و بعد رضایت آگاهانه فرد از انجام این کار بررسی خواهد شد.
مدارک مورد نیاز عبارتاند از:
- مدارک شناسایی و بیمه: کارت ملی، شناسنامه و مدارک بیمه درمانی؛
- سوابق کامل پزشکی: شامل بیماریهای قبلی، جراحیها و داروهای مصرفی؛
- فرمهای رضایتنامه آگاهانه: تأیید اینکه تصمیم به اهدای کلیه بدون اجبار و با آگاهی کامل گرفته شده است؛
- ارزیابی روانی–اجتماعی: بررسی وضعیت روحی، حمایت خانوادگی و توانایی فرد برای تصمیمگیری منطقی.
آزمایشهای پزشکی اهداکننده
پس از تکمیل مدارک، مرحله اصلی یعنی بررسیهای پزشکی اهداکننده آغاز میشود. هدف، اطمینان از این موضوع است که او کاملاً سالم است و اهدای کلیه در آینده برای فرد اهداکننده مشکلی ایجاد نمیکند. از سوی دیگر باید اطمینان حاصل شود که ریسک انتقال بیماری های پرخطر مثل هپاتیت و ایدز به گیرنده وجود ندارد.
بدین منظور لازم است که فرد اهداکننده آزمایشهای زیر را انجام دهد:
- آزمایش خون و ادرار: برای بررسی عملکرد کلیه، وضعیت عمومی بدن و تشخیص دیابت؛
- تستهای عفونی: برای بررسی بیماریهایی مانند هپاتیت B و C، HIV و سایر عفونتهای قابل انتقال؛
- غربالگری سرطان (بر اساس سن و جنس): مانند پاپ اسمیر و ماموگرافی در خانمها یا کولونوسکوپی در سنین بالاتر؛
- بررسیهای قلبی و ریوی: شامل نوار قلب (ECG) و عکس قفسه سینه برای ارزیابی آمادگی بدن برای جراحی؛
- تصویربرداری از کلیهها: مانند سونوگرافی برای بررسی ساختار، اندازه و سلامت کلیهها.

خطرات اهدا کننده کلیه
اهدای کلیه در مجموع یک عمل کمخطر محسوب میشود، اما مانند هر جراحی دیگری بدون ریسک نیست. از این رو آگاهی از این خطرات به فرد اهداکننده کمک میکند که تصمیمگیری آگاهانهتری داشته باشد.
این خطرات را میتوان به دو دسته خطرات کوتاهمدت و بلندمدت تقسیم کرد:
| جدول خطرات اهداکننده کلیه | |
| خطرات کوتاهمدت (مرتبط با جراحی) | خونریزی، عفونت، تشکیل لخته خون، نشت ادرار از محل اتصال حالب به مثانه، تنگی یا انسداد مجاری ادراری |
| خطرات بلندمدت | افزایش جزئی فشار خون، افزایش ریسک بیماریهای قلبی-عروقی در برخی بیماران، ریسک زندگی با یک کلیه (نداشتن کلیۀ جایگزین در صورت آسیب) |
قرار گرفتن متقاضی کلیه در صف پیوند
بعد از تکمیل آزمایشات قبل از پیوند کلیه، پرونده شما وارد مرحله بررسی تخصصی میشود. اگر از نظر پزشکی واجد شرایط شناخته شوید، در لیست انتظار پیوند کلیه قرار میگیرید.
توجه داشته باشید که چون تقاضا برای دریافت کلیه بسیار بالاست، ممکن است مدت زمان طولانی در صف انتظار بمانید. البته این زمان به عوامل مختلفی مانند سازگاری بافتی، گروه خونی، وضعیت عمومی بدن و شرایط اورژانسی بیمار هم بستگی دارد.
در این مدت پرونده شما بهصورت دورهای بررسی میشود و در صورت پیدا شدن کلیه سازگار، مرکز پیوند با شما تماس خواهد گرفت. بنابراین لازم است شمارهای را در پرونده خود ثبت کنید که همیشه در دسترس باشد.
اهمیت بهروز بودن اطلاعات شما
در طول زمان انتظار، لازم است تغییر شماره تماس یا هرگونه تغییر در وضعیت جسمانی خود مثل عفونت، بستری شدن یا تغییر داروها را باید حتماً به مرکز پیوند اطلاع دهید.
منظور از اهداکنندۀ «متوفی» یا «فوتشده» چیست؟
اصطلاح «اهداکننده فوتشده» ممکن است کمی گمراهکننده باشد، اما در عمل یک تعریف مشخص دارد. در پزشکی، اهداکننده فوتشده به دو گروه تقسیم میشود:
- مرگ مغزی: فردی که تمام فعالیتهای مغزی او بهطور کامل متوقف شده است، اما با دستگاه گردش خون او حفظ شده است؛
- مرگ قلبی: فردی که ایست قلبی کرده و گردش خونش متوقف شده است.
اغلب کلیههای اهدایی متعلق به افراد مرگ مغزی هستند و بهندرت از کلیه فرد دچار مرگ قلبی استفاده میشود.

هزینۀ آزمایشهای قبل از پیوند کلیه و پوشش بیمهای
بر اساس ابلاغیۀ وزارت بهداشت، بخش قابلتوجهی از هزینههای پیوند کلیه (بهویژه در مراکز دولتی) تحت پوشش بیمههای پایه و حمایتی قرار میگیرد.هزینه آزمایشات پیوند کلیه و بررسیهای قبل و بعد از عمل نیز از جمله این مواردند البته برخی آزمایشهای تخصصی پیش از پیوند (بهویژه در مراکز خصوصی) و مراجعات و چکاپهای مکرر پس از عمل با بیمار خواهد بود
چه عواملی روی هزینه نهایی تاثیر میگذارند؟
در واقع میتوان اینطور گفت که مبلغ نهایی برای هر بیمار یکسان نیست و به عوامل مختلفی بستگی دارد:
- نوع مرکز درمانی (دولتی یا خصوصی)؛
- نوع بیمه (پایه یا تکمیلی)؛
- وضعیت عمومی بیمار و نیاز به خدمات اضافی؛
- نیاز به تکرار آزمایشها.
نکته مهم: پیوند کلیه در ایران جزء خدماتی است که حمایت بیمهای قابلتوجهی دارد.
نکاتی که باید بدانید: سختیهای فرایند درمان و عوارض جراحی
همانطور که بارها اشاره کردیم، فرآیند پیوند کلیه یک مسیر ساده و کوتاه نیست؛ از انجام آزمایشات قبل از پیوند کلیه گرفته تا مراقبتهای طولانیمدت بعد از عمل، همه این مراحل نیاز به آگاهی و آمادگی دارند.
۱. میزان احتمال فوت
مرگ حین عمل پیوند کلیه بسیار نادر است و این جراحی امروزه جزء عملهای نسبتاً ایمن محسوب میشود؛ اما مانند هر جراحی دیگری، بدون ریسک هم نیست.
۲. احتمال رد پیوند
گاهی باوجود سازگار بودن نتایج آزمایشها، سیستم ایمنی بدن، کلیه جدید را بهعنوان یک عضو «بیگانه» شناسایی و به آن حمله میکند. خوشبختانه امروزه با استفاده از داروهای سرکوبکننده سیستم ایمنی، این موضوع تا حد زیادی کنترل شده است.
۳. مراقبت و مصرف دارو (مادامالعمر)
زندگی بعد از پیوند، نیاز به پیگیری مداوم دارد. یعنی شما باید بهطور دورهای آزمایشهای لازم برای بررسی عملکرد کلیه را انجام دهید و بهصورت مادامالعمر داروهای ضد رد پیوند مصرف کنید.

آیا پیوند کلیه ارزشش را دارد؟
با وجود تمام سختیها و ریسکهایی که اشاره کردیم، پیوند کلیه برای بسیاری از بیماران مبتلا به نارسایی کلیه، یک شروع دوباره محسوب میشود. در مقایسه با دیالیز، پیوند مزایای بیشتری دارد که عبارتاند از:
- افزایش طول عمر نسبت به بیمارانی که فقط دیالیز میشوند؛
- کاهش محدودیتهای غذایی؛
- افزایش سطح انرژی و کیفیت زندگی؛
- آزادی بیشتر در کار، سفر و فعالیتهای روزمره؛
- بازگشت به یک زندگی نسبتاً طبیعی.
به همین دلیل، در بسیاری از موارد این روش بهترین گزینه درمانی محسوب میشود.
سخن پایانی
در این مقاله تلاش کردیم، مسیر آزمایشات قبل از پیوند کلیه را بهصورت شفاف و ساده توضیح دهیم تا با آرامش خاطر و آمادگی بیشتری قدم در راه درمان بگذارید. نکته مهم این است که این آزمایشها نقش مهمی در کاهش احتمال رد پیوند، افزایش موفقیت جراحی و حفظ سلامت شما دارند.
بنابراین اگر دچار نارسایی کلیه هستید، بهتر است فرآیند ارزیابی و آزمایشها را به تعویق نیندازید. شروع زودتر این مسیر (حتی قبل از دیالیز) باعث میشود زودتر وارد لیست انتظار شوید و شانس بیشتری برای دریافت کلیه مناسب داشته باشید.
در نهایت، خاطرتان باشد که در طول این مسیر باید هرگونه تغییر در وضعیت جسمانی (مثل عفونت) یا حتی تغییر شماره تماس را به مرکز پیوند اطلاع دهید.
فراموش نکنید که پیوند کلیه پایان مسیر نیست و شما به شرطی میتوانید یک زندگی باکیفیتتر داشته باشید که پیگیریهای پزشکی پس از پیوند را جدی بگیرید.