تبخال تناسلی یکی از شایعترین عفونتهای ویروسی است که توسط ویروس هرپس سیمپلکس (HSV) ایجاد میشود و تأثیرات گستردهای بر سلامت عمومی و بهداشت جنسی دارد.
این عفونت ویروسی به دو نوع HSV-1 و HSV-2 تقسیم میشود که هر دو میتوانند منجر به تبخال تناسلی شوند، اگرچه HSV-2 معمولاً با این بیماری مرتبطتر است.
تبخال تناسلی نه تنها باعث ناراحتیهای فیزیکی مانند زخمهای دردناک و علائم مشابه آنفولانزا میشود، بلکه میتواند اثرات روانی و اجتماعی قابل توجهی نیز داشته باشد.
انواع ویروس تبخال
تبخال یک عفونت ویروسی است که توسط ویروس هرپس سیمپلکس (HSV) ایجاد میشود و به دو نوع اصلی تقسیم میشود: تبخال نوع ۱ (HSV-1) و تبخال نوع ۲ (HSV-2).
- تبخال نوع ۱ (HSV-1):
این نوع تبخال بیشتر مسئول ایجاد تبخالهای دهانی و لبها است، که به عنوان “تبخال لب” شناخته میشود.
تبخالهای دهانی معمولاً به صورت زخمهای کوچک و دردناک در اطراف دهان، لبها، و گاهی داخل دهان ظاهر میشوند.
این ویروس عمدتاً از طریق تماس مستقیم با زخمها یا بزاق فرد مبتلا منتقل میشود.
- تبخال نوع ۲ (HSV-2):
این نوع ویروس عموماً مسئول تبخال تناسلی است، اگرچه HSV-1 نیز میتواند تبخال تناسلی ایجاد کند.
HSV-2 معمولاً از طریق تماس جنسی منتقل میشود و در ناحیه تناسلی و مقعد زخمهای دردناکی ایجاد میکند.
این نوع تبخال به شدت مسری است و میتواند از طریق تماس پوست به پوست منتقل شود.
علائم تبخال

تبخال با مجموعهای از علائم و نشانهها همراه است که ممکن است در شدت و زمان بندی متفاوت باشند. علائم به دو دسته تقسیم میشوند: علائم اولیه (در عفونت اولیه) و علائم بازگشتی (در دورههای عود)
علائم اولیه تبخال تناسلی:
- ظاهر شدن تاولها
اولین و بارزترین علامت، ظهور زخمهای کوچک و دردناک در ناحیه تناسلی، مقعد یا رانها است. این زخمها به صورت تاولهای کوچک شروع میشوند که با ترکیدن، زخمهای باز دردناکی را ایجاد میکنند.
- درد و سوزش
بسیاری از افراد در نواحی مبتلا به زخمها احساس درد، سوزش یا خارش میکنند، به خصوص در زمان ادرار کردن که ممکن است همراه با سوزش شدید باشد.
- ترشح از ناحیه تناسلی
ممکن است از ناحیه تناسلی ترشحات غیرطبیعی مشاهده شود.
- علائم عمومی
در عفونت اولیه، فرد ممکن است علائمی مشابه علائم آنفولانزا را تجربه کند، از جمله:
- تب
- سردرد
- درد عضلانی
- خستگی
- تورم غدد لنفاوی در ناحیه کشاله ران
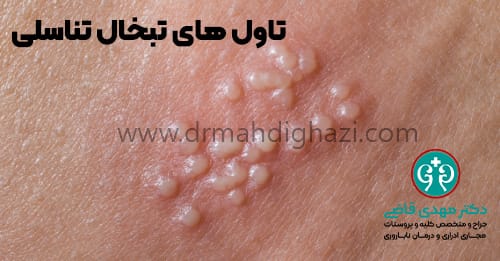
علائم بازگشتی (عود)
پس از اولین بروز، ویروس در گانگلیونهای عصبی به حالت نهفته باقی میماند و ممکن است به طور دورهای دوباره فعال شود. علائم عود معمولاً خفیفتر و کوتاه مدتتر از عفونت اولیه هستند و شامل موارد زیر میشوند:
- زخمها و تاولها: زخمهای جدید معمولاً کوچکتر و کمتر از عفونت اولیه هستند.
- خارش و سوزش: ممکن است قبل از ظهور زخمها، فرد احساس خارش یا سوزش در محل داشته باشد.
- علائم پیش از عود: بسیاری از افراد علائمی مانند درد، خارش یا سوزش در ناحیهای که زخمها قبلاً ظاهر شده بودند را احساس میکنند که نشانه عود مجدد است.
مراحل عفونت تبخال
ویروس تبخال یک پاتوژن پیچیده است که با توانایی خود در ایجاد عفونت نهفته و بازگشتی، چالشهای جدی برای درمان و مدیریت بیماری ایجاد میکند.
ویروس تبخال میتوانند بخشهای مختلف بدن را آلوده کنند و در هر دو حالت، قابلیت ایجاد عفونت نهفته و دورههای بازگشتی دارند
ورود ویروس و عفونت اولیه
ویروس هرپس سیمپلکس از طریق تماس مستقیم با زخمهای آلوده، مایعات بدن (مانند بزاق یا ترشحات تناسلی)، یا پوست آسیب دیده وارد بدن میشود. این ویروس ابتدا سلولهای اپیتلیال (سلولهای سطحی پوست و مخاط) را آلوده میکند. پس از ورود به این سلولها، ویروس به سرعت تکثیر میشود و منجر به ایجاد زخمهای دردناک و تاولهای کوچک در محل عفونت میگردد.
گسترش و انتشار ویروس
پس از تکثیر در سلولهای اپیتلیال، ویروس به انتهای عصبهای حسی نزدیک محل عفونت دسترسی پیدا میکند. ویروس سپس از طریق این اعصاب حسی به سمت گانگلیونهای عصبی حسی (گرههای عصبی) حرکت میکند. این حرکت به کمک سیستم انتقالی سلولی انجام میشود و ویروس در نهایت به گانگلیونهای عصبی میرسد که معمولاً در نزدیکی ستون فقرات قرار دارند.
عفونت نهفته
هنگامی که ویروس به گانگلیونهای عصبی رسید، وارد یک حالت نهفته میشود. در این مرحله، ویروس DNA خود را به شکل یک اپی زوم در داخل هسته سلولهای عصبی ذخیره میکند، اما به تولید ویروسهای جدید نمیپردازد. در این حالت، سیستم ایمنی بدن قادر به شناسایی و از بین بردن ویروس نیست و ویروس برای مدت طولانی، حتی تمام عمر فرد، در این حالت باقی میماند.
فعال سازی مجدد و عفونتهای بازگشتی
در شرایط خاصی مانند استرس، ضعف سیستم ایمنی، بیماریها، یا تحریکات محیطی (مثل نور خورشید)، ویروس میتواند از حالت نهفته خارج شود. در این زمان، ویروس مجدداً شروع به تکثیر میکند و از گانگلیونهای عصبی به سمت پوست یا مخاط برمیگردد، جایی که باعث ایجاد زخمها و تاولهای جدید میشود. این دورههای بازگشتی معمولاً خفیفتر از عفونت اولیه هستند.
پاسخ ایمنی و کنترل ویروس
سیستم ایمنی بدن تلاش میکند تا ویروس را در هر مرحله از عفونت کنترل کند. در مراحل اولیه عفونت، پاسخهای ایمنی ذاتی و تطبیقی فعال میشوند تا ویروس را محدود کنند. سلولهای T کشنده (CTL) و آنتی بادیهای خاص علیه HSV نقش مهمی در کنترل و محدود کردن گسترش ویروس دارند. با این حال، توانایی ویروس در پنهان شدن در گانگلیونهای عصبی به عنوان یک چالش برای سیستم ایمنی باقی میماند.
عفونت با ویروس HSV ممکن است عوارض بلندمدتی از جمله ناراحتیهای روانی ناشی از عودهای مکرر و عوارض نادری مانند انسفالیت هرپسی داشته باشد،. همچنین، HSV-2 به دلیل انتقال از مادر به نوزاد میتواند باعث ایجاد تبخال نوزادی شود که یک وضعیت خطرناک برای نوزادان تازه متولد شده است.
تشخیص تبخال
تشخیص تبخال تناسلی (Herpes Genitalis) به دلیل ویژگیهای خاص ویروس هرپس سیمپلکس (HSV) و تنوع در تظاهرات بالینی آن، اهمیت بالایی دارد.
معاینه بالینی
معاینه بالینی اولیه توسط پزشک انجام میشود. در این معاینه، زخمها، تاولها یا زخمهای باز در ناحیه تناسلی، مقعد، یا نواحی اطراف آنها بررسی میشوند.
اگرچه معاینه بالینی میتواند تشخیص تبخال تناسلی را قطعی کند اما گاهی به دلیل تشابه علائم با دیگر بیماریهای پوستی به تنهایی برای تشخیص قطعی کافی نیست.
کشت ویروس
کشت ویروس از ضایعات فعال پوستی یکی از روشهای دقیق برای تشخیص تبخال تناسلی است. در این روش، نمونهای از مایع موجود در تاول یا زخم گرفته شده و در محیط کشت ویروسی قرار میگیرد.
اگر ویروس در محیط کشت رشد کند، نتیجه مثبت تلقی میشود.
این روش بسیار دقیق است، اما به شرایط نمونه گیری حساس بوده و برای ضایعات قدیمی یا خشک کمتر کارآمد است.
آزمایشهای مولکولی (PCR)
تست واکنش زنجیرهای پلی مراز (PCR) یک روش حساس و دقیق برای تشخیص DNA ویروس HSV است. این روش میتواند با دقت بالا وجود ویروس را حتی در نمونههای کوچک تأیید کند.
PCR معمولاً از نمونههای گرفته شده از ضایعات تناسلی یا مایعات بدن استفاده میکند و به خصوص برای تشخیص عفونتهای نهفته یا کم علامت مفید است.
به دلیل حساسیت بالا، این روش به عنوان استاندارد طلایی در تشخیص تبخال تناسلی در نظر گرفته میشود.
آزمایش سرولوژی (آنتی بادیها)
آزمایشهای سرولوژی برای شناسایی آنتی بادیهای تولید شده توسط سیستم ایمنی در پاسخ به عفونت HSV استفاده میشوند.
این آزمایشها معمولاً برای تشخیص عفونتهای قبلی و تمایز بین HSV-1 و HSV-2 مفید هستند.
آنتی بادیهای IgM معمولاً در مراحل اولیه عفونت ظاهر میشوند، در حالی که آنتی بادیهای IgG در مراحل بعدی یا پس از عفونت قبلی تولید میشوند.
اگرچه آزمایش سرولوژی نمیتواند عفونت فعلی را تأیید کند، اما میتواند به شناسایی افراد مبتلا به HSV که علائم واضحی ندارند کمک کند.
تستهای سریع تشخیصی
تستهای سریع مانند تستهای ایمونوفلورسانس مستقیم (DFA) یا تستهای آنتی ژنیک نیز میتوانند برای تشخیص HSV استفاده شوند.
این تستها معمولاً نتایج سریعتری ارائه میدهند اما ممکن است حساسیت و دقت کمتری نسبت به روشهای مولکولی داشته باشند.
بیوپسی و بررسی هیستوپاتولوژیکی
در موارد نادر و مشکوک که تشخیص با روشهای استاندارد ممکن نیست، بیوپسی از ضایعات و بررسی هیستوپاتولوژیکی میتواند کمک کننده باشد. این روش به شناسایی تغییرات سلولی مشخصه عفونت HSV کمک میکند.
ارزیابیهای تکمیلی
در مواردی که تبخال تناسلی با سایر عفونتهای مقاربتی همراه است، انجام آزمایشهای تکمیلی برای سایر عفونتهای منتقله از راه جنسی مانند HIV، سیفلیس، و گنوره نیز ممکن است ضروری باشد.
راههای انتقال تبخال
انتقال و انتشار این ویروس از طریق تماسهای مستقیم و غیرمستقیم با فرد آلوده اتفاق میافتد.
در این قسمت، انواع روشهای انتقال و انتشار تبخال تناسلی را بررسی میکنیم.
انتقال از طریق تماس جنسی
انتقال تبخال تناسلی عمدتاً از طریق تماس جنسی مستقیم با فرد آلوده رخ میدهد. این تماسها میتواند شامل انواع زیر باشد:
- تماس جنسی واژینال
در این نوع تماس، ویروس از طریق تماس بین نواحی تناسلی شریک جنسی آلوده به شریک سالم منتقل میشود. این شایعترین روش انتقال HSV-2 است.
- تماس جنسی مقعدی
در این حالت، ویروس میتواند از ناحیه تناسلی یا مقعد فرد آلوده به شریک جنسی منتقل شود. این روش نیز به دلیل تماس نزدیک با غشاهای مخاطی، خطر انتقال بالایی دارد.
- تماس جنسی دهانی
HSV-1 که معمولاً با تبخال دهانی مرتبط است، میتواند از طریق تماس جنسی دهانی به ناحیه تناسلی منتقل شود و بالعکس، HSV-2 نیز میتواند از ناحیه تناسلی به دهان و لبها منتقل شود.
انتقال از طریق تماس پوست به پوست
حتی در غیاب زخمهای قابل مشاهده، ویروس HSV میتواند از طریق تماس پوست به پوست در نواحی تناسلی، مقعد یا نواحی اطراف آن منتقل شود. این امر به دلیل وجود ویروس در سلولهای اپیتلیال سطحی پوست است که ممکن است به فرد دیگر منتقل شود.
انتقال در زمان بدون علامت
یکی از ویژگیهای مهم HSV این است که حتی در زمانهایی که فرد علائمی از عفونت ندارد (مانند زخمهای فعال)، ویروس میتواند از پوست یا مخاط ترشح شود و به دیگران منتقل گردد.
این پدیده به عنوان “ریزش بدون علامت” (Asymptomatic Shedding) شناخته میشود و نقش مهمی در انتشار ویروس دارد، زیرا افراد ممکن است ندانند که در حال انتقال ویروس به شریک جنسی خود هستند.
انتقال از مادر به نوزاد
انتقال ویروس HSV از مادر به نوزاد میتواند در طول زایمان اتفاق بیفتد، به ویژه اگر مادر در زمان زایمان دارای عفونت فعال تناسلی باشد.
این نوع انتقال میتواند منجر به عوارض جدی در نوزاد شود، از جمله عفونت گسترده و شدید، که ممکن است به مرگ منجر شود.
زنان بارداری که سابقه تبخال تناسلی دارند، به دقت تحت نظر قرار میگیرند و در صورت نیاز، زایمان سزارین توصیه میشود تا خطر انتقال به نوزاد کاهش یابد.
انتقال از طریق اشیاء و سطوح
اگرچه انتقال HSV از طریق اشیاء آلوده (مانند حولهها، لباس زیر یا صندلی توالت) امکان پذیر است، اما این روش انتقال بسیار نادر است. ویروس هرپس سیمپلکس خارج از بدن به سرعت غیرفعال میشود و برای انتقال نیاز به تماس نزدیک با مخاط یا زخمهای باز دارد.
انتقال از طریق تماس با زخمهای باز
تماس مستقیم با زخمهای باز فرد مبتلا به تبخال تناسلی نیز میتواند منجر به انتقال ویروس شود.
این تماس میتواند در حین فعالیتهای جنسی یا در موارد نادر، از طریق تماس غیرجنسی با زخمها رخ دهد.
عوامل خطر (ریسک فاکتور) ابتلا به تبخال تناسلی
عوامل متعددی وجود دارند که میتوانند ریسک ابتلا به این بیماری را افزایش دهند.
شناخت این عوامل خطر میتواند به پیشگیری و مدیریت بهتر بیماری کمک کند.
در این قسمت عوامل خطر زای ابتلا به تبخال تناسلی را نام میبریم
تعداد بالای شرکای جنسی
داشتن چندین شریک جنسی به طور مستقیم خطر ابتلا به تبخال تناسلی را افزایش میدهد.
با افزایش تعداد شرکای جنسی، احتمال تماس با فرد آلوده به ویروس HSV بیشتر میشود.
افراد با سابقه تماس جنسی با افراد متعدد، به ویژه بدون استفاده از محافظهای جنسی، در معرض خطر بالاتری برای ابتلا به تبخال تناسلی قرار دارند.
سابقه عفونتهای مقاربتی (STIs)
افرادی که سابقه عفونتهای مقاربتی مانند HIV، سیفلیس، یا گنوره دارند، احتمال بیشتری برای ابتلا به تبخال تناسلی دارند. این احتمال به دلیل آسیب پذیری بیشتر غشاهای مخاطی و کاهش کارایی سیستم ایمنی بدن در مبارزه با عفونتهای جدید است.
استفاده نامناسب یا عدم استفاده از کاندوم
کاندومها یکی از مؤثرترین ابزارها برای کاهش خطر انتقال عفونتهای مقاربتی از جمله تبخال تناسلی هستند. اگرچه استفاده صحیح از کاندوم نمیتواند به طور کامل از انتقال HSV جلوگیری کند (زیرا ویروس میتواند از طریق تماس پوست به پوست در نواحی که کاندوم پوشش نمیدهد، منتقل شود)، اما میتواند به طور قابل توجهی خطر ابتلا را کاهش دهد. عدم استفاده یا استفاده نامناسب از کاندوم، ریسک ابتلا به تبخال تناسلی را افزایش میدهد.
ضعف سیستم ایمنی
سیستم ایمنی ضعیفتر به ویروس اجازه میدهد تا به راحتی وارد بدن شود و عفونت را گسترش دهد.
افراد مبتلا به HIV، کسانی که تحت درمانهای سرکوب کننده سیستم ایمنی هستند (مثل بیمارانی که پیوند عضو دریافت کرده اند)، یا افرادی که بیماریهای مزمن دارند، بیشتر در معرض خطر ابتلا به تبخال تناسلی قرار دارند.
جنسیت
آمار نشان میدهد که زنان نسبت به مردان بیشتر در معرض خطر ابتلا به تبخال تناسلی قرار دارند.
این تفاوت ممکن است به دلیل ساختار بیولوژیکی متفاوت ناحیه تناسلی در زنان باشد که امکان انتقال ویروس را بیشتر میکند.
علاوه بر این، غشاهای مخاطی در زنان بیشتر در معرض تماس با ویروس قرار دارند.
سن
جوانان، به ویژه افراد بین ۱۵ تا ۲۴ سال، به دلیل فعالیت جنسی بیشتر و استفاده کمتر از محافظهای جنسی، در معرض خطر بالاتری برای ابتلا به تبخال تناسلی قرار دارند.
این گروه سنی همچنین ممکن است دانش کمتری درباره عفونتهای مقاربتی و روشهای پیشگیری داشته باشد.
استرس و سبک زندگی ناسالم
استرس، خستگی، و سبک زندگی ناسالم میتوانند سیستم ایمنی بدن را تضعیف کنند و احتمال ابتلا به عفونتها از جمله تبخال تناسلی را افزایش دهند.
استرس مزمن میتواند با تضعیف سیستم ایمنی بدن، خطر فعال شدن مجدد ویروس در افرادی که قبلاً مبتلا شده اند را افزایش دهد.
وجود زخمها یا آسیبهای پوستی
هرگونه زخم، بریدگی، یا آسیب در ناحیه تناسلی میتواند به عنوان یک ورودی برای ویروس HSV عمل کند و خطر ابتلا به تبخال تناسلی را افزایش دهد.
عدم آگاهی از وضعیت عفونت
عفونت HSV میتواند بدون علائم واضح باشد و بسیاری از افراد ممکن است بدون اینکه از آن آگاه به تبخال تناسلی مبتلا باشند باشند،. این افراد میتوانند به طور ناخواسته ویروس را به دیگران منتقل کنند.
عدم آگاهی از وضعیت عفونت، یکی از عوامل مهم در انتشار و افزایش موارد تبخال تناسلی است.
شناخت این ریسک فاکتورها میتواند به پیشگیری و مدیریت بهتر بیماری کمک کند.
درمان تبخال تناسلی
درمان تبخال تناسلی با توجه به مزمن بودن عفونت ناشی از ویروس هرپس سیمپلکس (HSV)، عمدتاً بر کنترل علائم، کاهش شدت و مدت دورههای عود، و جلوگیری از انتقال ویروس به دیگران متمرکز است.
اگرچه درمانی قطعی برای ریشه کن کردن ویروس وجود ندارد، اما با استفاده از روشهای دارویی و اقدامات پیشگیرانه میتوان کیفیت زندگی بیماران را بهبود بخشید.
داروهای ضدویروسی
داروهای ضدویروسی ستون اصلی درمان تبخال تناسلی را تشکیل میدهند. این داروها تکثیر ویروس را مهار میکنند و به کاهش شدت و مدت دورههای عود کمک میکنند. سه داروی اصلی در این گروه عبارتند از:
- آسیکلوویر (Acyclovir)
اولین داروی ضد HSV که مورد تأیید قرار گرفت است. آسیکلوویر به شکل قرص، کرم، و تزریقی موجود است و برای درمان عفونت اولیه، عودهای مکرر، و به عنوان درمان سرکوب کننده طولانی مدت (در بیماران با عودهای مکرر) استفاده میشود.
- والاسیکلوویر (Valacyclovir)

فرم دیگری از آسیکلوویر است که به دلیل فراهمی زیستی بالاتر، نیاز به دوز کمتری دارد. این دارو نیز برای درمان عفونت اولیه، عودهای مکرر، و درمان سرکوب کننده استفاده میشود.
- فامسیکلوویر (Famciclovir)
داروی دیگری از این دسته که به شکل قرص مصرف میشود و مانند والاسیکلوویر، برای درمان عفونت اولیه، عودهای مکرر، و درمان سرکوب کننده تجویز میشود.
درمان عفونت اولیه
درمان عفونت اولیه تبخال تناسلی باید به محض تشخیص شروع شود تا شدت و مدت علائم کاهش یابد. درمان با یکی از داروهای ضدویروسی ذکر شده به مدت ۷ تا ۱۰ روز توصیه میشود. این درمان به کاهش درد، سرعت بهبود زخمها، و کاهش میزان عفونت زایی کمک میکند.
درمان عودهای مکرر
در بیمارانی که دورههای عود مکرر تبخال تناسلی را تجربه میکنند، دو رویکرد درمانی ممکن است به کار رود:
- درمان دورهای (Episodic Therapy)
این روش شامل مصرف داروهای ضدویروسی در صورت بروز اولین علائم عود است. درمان معمولاً به مدت ۲ تا ۵ روز ادامه مییابد و به کاهش شدت و مدت علائم کمک میکند.
- درمان سرکوب کننده (Suppressive Therapy)
این روش برای بیمارانی که بیش از ۶ عود در سال دارند توصیه میشود. درمان سرکوب کننده شامل مصرف روزانه دوز پایین داروهای ضدویروسی به مدت طولانی (حتی ماهها یا سالها) است. این روش میتواند تعداد عودها را به طور چشمگیری کاهش دهد و همچنین خطر انتقال ویروس به شریک جنسی را کاهش دهد.
درمانهای خانگی تبخال تناسلی
علاوه بر درمان دارویی، مراقبتهای حمایتی نیز برای کاهش علائم و تسریع در بهبود زخمها اهمیت دارد:
- مسکنها
استفاده از مسکنهای ساده مانند ایبوپروفن یا استامینوفن برای کاهش درد و ناراحتی مرتبط با زخمهای تبخال. - حمام آب گرم
نشستن در آب گرم (نشستن در وان آب) میتواند به تسکین درد و تحریک ناشی از زخمها کمک کند. - لباسهای گشاد
پوشیدن لباسهای گشاد و نخی به کاهش تحریک زخمها کمک میکند و فرایند بهبود را تسریع میکند. - اجتناب از تحریکات
اجتناب از فعالیتهایی که ممکن است زخمها را تحریک کنند، مانند تماس جنسی در دوران فعال بیماری.
درمان در دوران بارداری
تبخال تناسلی در دوران بارداری میتواند عواقب جدی برای نوزاد داشته باشد. زنان بارداری که سابقه تبخال تناسلی دارند، باید تحت مراقبت دقیق قرار گیرند. در مواردی که عفونت اولیه در دوران بارداری رخ میدهد، درمان ضد ویروسی برای کاهش خطر انتقال به نوزاد ضروری است. در صورت وجود زخمهای فعال در زمان زایمان، زایمان سزارین برای جلوگیری از انتقال ویروس به نوزاد توصیه میشود.
پشتیبانی روانی و مشاوره
تبخال تناسلی میتواند بر وضعیت روانی و عاطفی بیماران تأثیر بگذارد. بیماران ممکن است احساس شرم، افسردگی، یا نگرانی از انتقال ویروس به دیگران داشته باشند. مشاوره روانی و ارائه اطلاعات دقیق درباره بیماری میتواند به کاهش این نگرانیها کمک کند و به بیمار اطمینان خاطر دهد.
تحقیقات و روشهای نوین درمانی
تحقیقات مداومی در زمینه درمان تبخال تناسلی انجام میشود. از جمله روشهای نوین که در حال بررسی هستند میتوان به واکسنهای HSV، درمانهای ژنی، و داروهای جدید ضد ویروسی اشاره کرد که هدف آنها کاهش عودهای بیماری و افزایش اثربخشی درمانها است.
پیشگیری از انتقال ویروس تبخال
یکی از اهداف مهم در درمان تبخال تناسلی، کاهش خطر انتقال ویروس به دیگران است:
- استفاده از کاندوم
اگرچه کاندوم به طور کامل از انتقال HSV جلوگیری نمیکند، اما میتواند خطر انتقال را به طور قابل توجهی کاهش دهد.
- اجتناب از تماس جنسی در دوران عود
بیماران باید از هرگونه تماس جنسی در دوران فعال بیماری که زخمها و تاولها وجود دارند، خودداری کنند.
- درمان سرکوب کننده
همان طور که ذکر شد، درمان سرکوب کننده میتواند به کاهش عفونت زایی و در نتیجه کاهش خطر انتقال کمک کند.
- پرهیز از تماس مستقیم با زخمها
لمس کردن زخمهای تبخال تناسلی و سپس تماس با قسمتهای دیگر بدن یا افراد دیگر میتواند باعث انتقال ویروس شود. بنابراین، از تماس مستقیم با زخمها باید خودداری کرده و در صورت لزوم دستها را به خوبی شستشو داده شوند.
- توجه به بهداشت عمومی
رعایت بهداشت فردی و عمومی، مانند شستشوی منظم دستها و استفاده از لوازم بهداشتی شخصی، میتواند در پیشگیری از انتقال تبخال تناسلی مؤثر باشد.
جمع بندی
تبخال تناسلی یکی از بیماریهای ویروسی شایع است که توسط ویروس هرپس سیمپلکس (HSV) ایجاد میشود و میتواند با عوارض جسمی و روانی همراه باشد.
این بیماری از طریق تماس مستقیم با زخمهای فعال یا ترشحات آلوده منتقل میشود و میتواند به شکل عودهای مکرر ظاهر شود.
تشخیص دقیق این بیماری از طریق معاینه بالینی، آزمایشهای ویروسیولوژی، و تستهای مولکولی امکان پذیر است.
درمان تبخال تناسلی به دو صورت درمان دورهای و درمان سرکوب کننده انجام میشود که هر کدام هدف خاصی دارند.
همچنین، پیشگیری از انتقال ویروس از طریق استفاده از کاندوم، اجتناب از تماس جنسی در زمان عود، و رعایت بهداشت فردی امکان پذیر است.
در نهایت، ارائه مشاوره و حمایت روانی به بیماران میتواند به کاهش استرس و بهبود کیفیت زندگی آنها کمک کند.

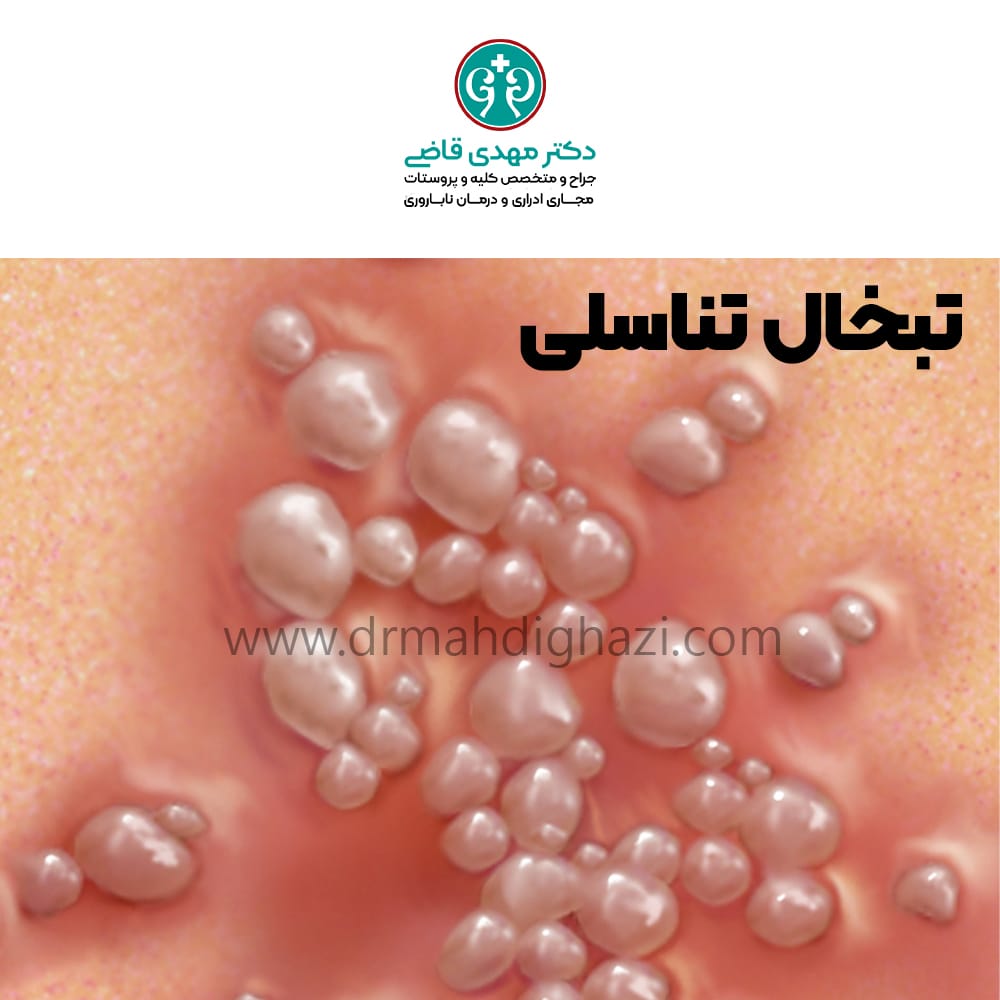

سلام وقتتون بخیر دکتر من جوش هایی در ناحییه تناسلی درآوردم میترسم تبخال باشه از کجا تشخیص بدم لطفا راهنمایی کنید ممنون میشم
سلام دوست عزیز
برای تشخیص درست این مورد لازم است تشریف بیارید مطب
سلام منم چند تا جوش اطراف ناحیه تناسلی دارم
ولی خب روم نمیشه برم دکتر
حتما به پزشک متخصص مراجعه کنید تا از بی خطر بودن ضایعات مطمئن شوید.