- چه زمانی احتمال نارسایی حاد کلیه مطرح میشود؟
- تفاوت نارسایی حاد و مزمن کلیه چیست؟
- نشانهها و علائم نارسایی حاد کلیه
- علتهای شایع نارسایی حاد کلیه چیست؟
- افراد مستعد ابتلا به نارسایی حاد کلیه
- تشخیص نارسایی حاد کلیه چگونه انجام میشود؟
- درمان نارسایی حاد کلیه چگونه است؟
- مراقبت بعد از ترخیص و پیگیری آزمایشها
- جمعبندی
- سوالات متداول
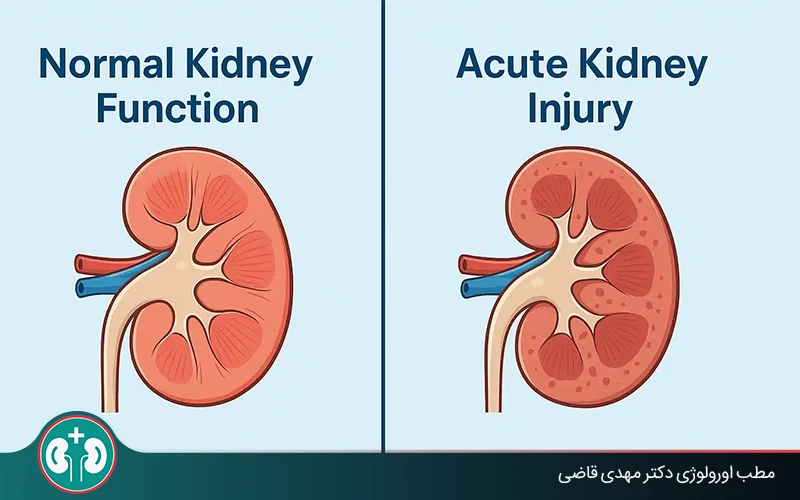
نارسایی حاد کلیه یا Acute Kidney Injury (AKI) یعنی وقتی که عملکرد کلیهها بهصورت ناگهانی کاهش پیدا میکند. در این شرایط، کلیهها دیگر نمیتوانند بهطور مؤثر مواد زائد را از خون دفع کنند یا تعادل مایعات و الکترولیتهای بدن را حفظ نمایند.
این اختلال ممکن است طی چند ساعت تا چند روز ایجاد شود و یک موقعیت اورژانسی پزشکی بهحساب میآید.
بااینحال، در بسیاری از بیماران، در صورت تشخیص سریع و درمان مناسب علت زمینهای عملکرد کلیهها میتواند بهطور کامل یا نسبی به حالت طبیعی بازگردد.
چه زمانی احتمال نارسایی حاد کلیه مطرح میشود؟
پزشکان معمولاً زمانی به نارسایی حاد کلیه مشکوک میشوند که یکی از معیارهای زیر وجود داشته باشد:
- افزایش کراتینین خون حداقل ۰٫۳ mg/dL (میلیگرم در دسیلیتر) طی ۴۸ ساعت
- افزایش کراتینین به ۱٫۵ برابر یا بیشتر نسبت به مقدار پایه در طی ۷ روز
- کاهش حجم ادرار به کمتر از ۰٫۵ میلیلیتر به ازای هر کیلوگرم وزن بدن در هر ساعت که حداقل ۶ ساعت ادامه داشته باشد
این معیارها بر اساس راهنماهای بینالمللی تشخیص نارسایی حاد کلیه تعریف شدهاند و به پزشک کمک میکنند شدت و سرعت پیشرفت بیماری را ارزیابی کند.
تفاوت نارسایی حاد و مزمن کلیه چیست؟
نارسایی کلیه بهطور کلی به دو نوع حاد و مزمن تقسیم میشود که از نظر سرعت بروز، علت، سیر بیماری و میزان برگشتپذیری تفاوتهای مهمی با یکدیگر دارند.
۱. نارسایی حاد کلیه (AKI)
نارسایی حاد کلیه به کاهش ناگهانی عملکرد کلیهها گفته میشود که ممکن است طی چند ساعت تا چند روز ایجاد شود. در این حالت، کلیهها نمیتوانند مواد زائد را بهخوبی دفع کنند یا تعادل مایعات و الکترولیتهای بدن را حفظ نمایند.
نارسایی حاد است با علائمی مانند موارد زیر همراه باشد:
- کاهش حجم ادرار
- ورم اندامها یا صورت
- خستگی شدید و ضعف
- تنگی نفس (بهدلیل تجمع مایعات)
- تهوع یا گیجی
- اختلالات ریتم قلب (معمولاً در اثر افزایش پتاسیم خون)
از علل شایع نارسایی حاد کلیه میتوان به موارد زیر اشاره کرد:
- عفونتهای شدید و سپسیس (Sepsis)
- کاهش شدید حجم خون یا افت فشار خون
- آسیبهای ناگهانی (تصادف، سوختگی، جراحیهای سنگین)
- مصرف برخی داروها یا مواد سمی برای کلیه
در بسیاری از بیماران، نارسایی حاد کلیه برگشتپذیر است و با تشخیص سریع و درمان مناسب علت زمینهای، عملکرد کلیهها میتواند بهبود پیدا کند.
۲. نارسایی مزمن کلیه (CKD)
نارسایی مزمن کلیه روندی تدریجی و پیشرونده دارد و معمولاً طی ماهها یا سالها ایجاد میشود؛ در این بیماری، عملکرد کلیهها بهمرور کاهش مییابد و آسیب ایجادشده اغلب دائمی است.
شایعترین علل نارسایی مزمن کلیه عبارتاند از:
- دیابت
- فشار خون بالا
- بیماریهای گلومرولی
- بیماریهای ارثی کلیه
- برخی بیماریهای مزمن سیستمیک
با پیشرفت CKD، بافت کلیه بهتدریج دچار فیبروز (زخمشدن) میشود که این فرایند باعث کاهش دائمی تعداد نفرونهای سالم و افت غیرقابلبرگشت عملکرد کلیهها خواهد شد. در صورت عدم کنترل، این بیماری میتواند به نارسایی کامل کلیه و نیاز به دیالیز یا پیوند منجر شود.
تفاوت اصلی AKI و CKD بهطور خلاصه
- AKI: شروع ناگهانی، اغلب قابل برگشت، نیازمند درمان فوری
- CKD: پیشرفت آهسته، معمولاً غیرقابل برگشت، نیازمند کنترل طولانیمدت
نشانهها و علائم نارسایی حاد کلیه
نارسایی حاد کلیه در بسیاری از موارد – بهویژه در مراحل اولیه – بدون علامت مشخص است و اغلب تنها از طریق آزمایش خون و بررسی حجم ادرار تشخیص داده میشود. به همین دلیل، پایش منظم عملکرد کلیهها در افراد پرخطر یا بیماران بستری در بیمارستان اهمیت زیادی دارد.
در مراحل اولیه، معمولاً کراتینین و اوره خون افزایش پیدا میکنند، حتی زمانی که بیمار هنوز علامت واضحی ندارد.
علائم نارسایی حاد کلیه با پیشرفت بیماری
با پیشرفت نارسایی حاد کلیه، ممکن است نشانههای زیر ظاهر شوند:
- تغییر در حجم ادرار (کاهش ادرار یا قطع کامل آن)
- ورم پاها، صورت یا شکم بهدلیل تجمع مایعات
- خستگی شدید و ضعف ناگهانی
- تهوع و استفراغ
- سردرگمی، گیجی یا کاهش تمرکز
- بوی بد دهان یا طعم فلزی در دهان (ناشی از تجمع مواد زائد)
- تنگی نفس یا درد قفسه سینه (در اثر اضافهبار مایعات یا عوارض اورمی)
- افزایش ناگهانی فشار خون بهدلیل احتباس آب و سدیم
- علائم اورمی شدید مانند: تشنج، کاهش سطح هوشیاری و سکسکۀ مداوم
در بیماران بستری در بیمارستان، بهویژه در بخش مراقبتهای ویژه (ICU)، کنترل منظم کراتینین خون و پایش دقیق حجم ادرار نقش کلیدی در تشخیص زودهنگام نارسایی حاد کلیه و شروع بهموقع درمان دارد.
هشدار مهم: بیتوجهی به علائم نارسایی حاد کلیه میتواند خطر دائمی شدن آسیب کلیهها را افزایش دهد؛ در صورت مشاهده هر یک از این نشانهها، مراجعۀ سریع به پزشک ضروری است.

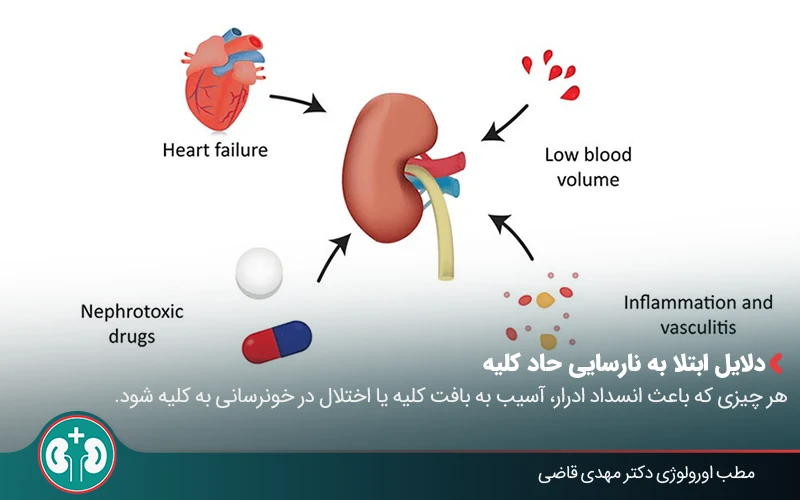
علتهای شایع نارسایی حاد کلیه چیست؟
نارسایی حاد کلیه میتواند به دلایل مختلفی ایجاد شود. برخی از این علل مستقیماً به آسیب بافت کلیه مربوط هستند و برخی دیگر به دلایلی ارتباط دارند که جریان خون یا خروج ادرار از کلیهها را مختل میکنند.
بهطور کلی، علل نارسایی حاد کلیه به سه دسته اصلی تقسیم میشوند:
۱. علل پیشکلیوی (Prerenal AKI)
علل پیشکلیوی به مشکلاتی گفته میشود که باعث کاهش جریان خون و اکسیژنرسانی به کلیهها میشوند. این دسته، شایعترین علت نارسایی حاد کلیه محسوب میشود.
مهمترین علل پیشکلیوی عبارتاند از:
- کمآبی شدید بدن (اسهال، استفراغ، تعریق زیاد)
- خونریزی شدید و کاهش حجم خون
- شوک هیپوولمیک یا سپتیک
- نارسایی قلبی و کاهش قدرت پمپاژ خون
- افت شدید فشار خون
در این موقعیت، اگر خونرسانی بهموقع اصلاح نشود، ممکن است آسیب کلیوی از حالت برگشتپذیر خارج شود.
۲. علل کلیوی (Intrinsic AKI)
در این گروه، آسیب مستقیم به بافت کلیه وارد میشود. از علل شایع میتوان به موارد زیر اشاره کرد:
– نکروز حاد توبولی (Acute tubular necrosis)
آسیب ناگهانی سلولهای توبولی کلیه که معمولاً در اثر کاهش طولانیمدت جریان خون یا مصرف مواد و داروهای سمی برای کلیه ایجاد میشود.
– گلومرولونفریت حاد
التهاب ناگهانی گلومرولها (واحدهای فیلترکننده خون در کلیه)
– نفریت بینابینی حاد
التهاب فضای بین لولههای کلیه که اغلب در واکنش به داروها یا عفونتها رخ میدهد.
– عفونتهای شدید ویروسی
برخی ویروسها، از جمله کووید-۱۹، میتوانند بهطور مستقیم یا غیرمستقیم باعث آسیب کلیوی شوند.
– مصرف داروهای نفروتوکسیک
مانند:
- داروهای ضدالتهاب غیراستروئیدی (NSAIDs)
- برخی آنتیبیوتیکها
- مواد حاجب مورد استفاده در تصویربرداری (بهویژه در مصرف طولانیمدت یا در بیماران پرخطر)
۳. علل پسکلیوی (Postrenal AKI)
علل پسکلیوی زمانی ایجاد میشوند که جریان خروج ادرار از کلیهها دچار انسداد شود. این انسداد میتواند در هر نقطهای از مسیر ادراری رخ دهد.
علل شایع عبارتاند از:
- سنگ کلیه یا سنگ حالب
- هایپرپلازی خوشخیم پروستات (بزرگ شدن غیرسرطانی پروستات)
- تومورهای مسدودکننده (مانند سرطان مثانه یا پروستات)
- انسداد ناشی از لخته خون
تشخیص و رفع سریع انسداد در این موارد نقش مهمی در پیشگیری از آسیب دائمی کلیه دارد.
افراد مستعد ابتلا به نارسایی حاد کلیه
علاوهبر عوامل مستقیم ایجادکنندۀ نارسایی حاد کلیه، برخی افراد بهدلیل شرایط جسمی، سن یا سابقۀ بیماریهای زمینهای، بیش از دیگران در معرض ابتلا به این مشکل قرار دارند. شناسایی این گروهها نقش مهمی در پیشگیری، پایش منظم و تشخیص زودهنگام نارسایی حاد کلیه دارد.
گروههای پرخطر عبارتاند از:
۱. سالمندان
بهطور کلی، نارسایی کلیه در سالمندان شایعتر از گروههای سنی دیگر است با افزایش سن، عملکرد کلیهها بهطور طبیعی کاهش مییابد و توانایی تطابق آنها با استرسهای حاد کمتر میشود.
۲. افراد مبتلا به دیابت یا فشار خون بالا
این بیماریها با آسیب به عروق کلیوی، خطر نارسایی حاد کلیه را افزایش میدهند؛ بهویژه در صورت وجود آسیب مزمن کلیه.
۳. افراد دارای سابقۀ بیماریهای قلبی
نارسایی قلبی و کاهش برونده قلبی میتواند جریان خون کلیهها را کاهش دهد و زمینهساز بروز نارسایی حاد کلیه شود.
۴. بیماران بستری در بیمارستان، بهویژه در ICU
شوک، عفونت شدید (سِپسیس)، جراحیهای سنگین و مصرف داروهای خاص در این بیماران، خطر آسیب حاد کلیه را بهطور قابلتوجهی افزایش میدهد.
۵. زنان باردار با شرایط پرخطر
اختلالاتی مانند پرهاکلامپسی (فشار خون بارداری)، خونریزی شدید یا عفونتهای بارداری میتوانند در موارد نادر منجر به نارسایی حاد کلیه شوند.
۶. افراد چاق یا مبتلا به سندرم متابولیک
چاقی بهصورت غیرمستقیم و از طریق افزایش خطر دیابت، فشار خون بالا و بیماریهای قلبی، احتمال بروز نارسایی حاد کلیه را افزایش میدهد.
تشخیص نارسایی حاد کلیه چگونه انجام میشود؟

تشخیص نارسایی حاد کلیه معمولاً بر اساس شرح حال، معاینۀ بالینی و مجموعهای از آزمایشها انجام میشود. بسته به شرایط بیمار، پزشک ممکن است از چند روش تشخیصی بهصورت همزمان یا مرحلهای استفاده کند.
روشهای اصلی تشخیص نارسایی حاد کلیه
روشهای اصلی تشخیص نارسایی حاد کلیه شامل مجموعهای از آزمایشها و بررسیهای بالینی است که به پزشک کمک میکند کاهش ناگهانی عملکرد کلیه و علت آن را بهدرستی تشخیص دهد.
۱. آزمایش خون
مهمترین شاخص تشخیصی نارسایی حاد کلیه، افزایش سطح کراتینین خون است. بالا رفتن اوره (BUN) نیز معمولاً دیده میشود و اطلاعات تکمیلی درباره شدت اختلال عملکرد کلیه ارائه میدهد.
۲. اندازهگیری حجم ادرار
کاهش شدید حجم ادرار (Oliguria) یا قطع ادرار (Onuria) یکی از نشانههای مهم نارسایی حاد کلیه است و نقش کلیدی در تشخیص و پایش بیماری دارد.
۳. آزمایش ادرار (Urinalysis)
بررسی ادرار میتواند به تشخیص نوع نارسایی کمک کند. وجود مواردی مانند خون، پروتئین، سلولها یا سیلندرهای غیرطبیعی میتواند نشاندهندۀ آسیب کلیوی باشد.
۴. سونوگرافی کلیه و مجاری ادراری
سونوگرافی یک روش غیرتهاجمی و ایمن است که برای بررسی انسداد مجاری ادراری، اندازه و ساختار کلیهها بهویژه در موارد مشکوک به نارسایی پسکلیوی استفاده میشود.
۵. سیتیاسکن
سیتیاسکن فقط در مواقع خاص، مانند شک به انسداد پیچیده، سنگ یا آسیبهای تروماتیک، درخواست میشود و بهصورت روتین در تشخیص نارسایی حاد کلیه کاربرد ندارد.
۶. بیوپسی کلیه
در موارد نادر و پیچیده که علت نارسایی با روشهای معمول مشخص نمیشود یا به بیماریهای خاص کلیوی مشکوک هستیم، ممکن است بیوپسی کلیه انجام شود.
نکته: در صورت نیاز به سیتیاسکن، این بررسی ترجیحاً بدون تزریق مادۀ حاجب انجام میشود.
مادۀ حاجب مادهای است که برای واضحتر شدن تصاویر در برخی تصویربرداریها استفاده میشود و چون از طریق کلیهها دفع میشود، میتواند در بیماران مبتلا به نارسایی حاد کلیه باعث تشدید آسیب کلیوی شود.
درمان نارسایی حاد کلیه چگونه است؟
روش درمان نارسایی حاد کلیه بسته به علت ایجادکننده و شدت آسیب تعیین میشود. در بسیاری از موارد، اقدامات سریع و مناسب میتوانند از آسیب دائمی کلیهها جلوگیری کنند.
پزشک معمولاً بر چهار محور اصلی تمرکز میکند که مهمترین آنها رفع یا کنترل عامل زمینهای بیماری است؛ برای مثال، جبران کمآبی بدن، درمان عفونتها، اصلاح فشار خون یا کنترل مشکلات قلبی. در کنار آن، حفظ عملکرد باقیماندۀ کلیه اهمیت زیادی دارد و شامل اقداماتی مثل اجتناب از مصرف داروهای مضر برای کلیه (نفروتوکسیکها)، تنظیم و کنترل میزان مایعات و پایش مداوم عملکرد کلیهها میشود.
محور دیگر درمان، جلوگیری از پیشرفت آسیب کلیه است. این هدف با پایش منظم آزمایشهای خون و ادرار و انجام بهموقع اقدامات حمایتی لازم دنبال میشود تا از تشدید آسیب جلوگیری شده و شرایط بیمار تا حد امکان پایدار بماند.
۱. مدیریت عوارض ناشی از AKI مایعدرمانی و درمان دارویی
این مرحله از درمان شامل کنترل هیپرکالمی (افزایش پتاسیم خون)، اسیدوز متابولیک و تجمع مایعات و ایجاد ورم است؛ مشکلاتی که در صورت عدم کنترل، میتوانند بهطور جدی جان بیمار را تهدید کنند.
در درمان نارسایی حاد کلیه، پزشک با توجه به علت ایجادکننده و حال بیمار از روشهای مختلف دارویی و حمایتی استفاده میکند. هدف از این درمانها، حفظ عملکرد باقیمانده کلیه، اصلاح اختلالات مایعات و الکترولیتها، و پیشگیری از عوارض شدید است.
درمانهای اصلی نارسایی حاد کلیه شامل مجموعهای از اقدامات هدفمند است که با توجه به علت بیماری، شدت آسیب کلیه و حال عمومی بیمار برای جلوگیری از پیشرفت آسیب و حفظ عملکرد کلیه انجام میشود.
۱– مایعدرمانی (IV fluids) یا محدودیت مایعات
در صورت کمآبی یا افت فشار خون، تزریق سرم مناسب باعث بهبود جریان خون کلیوی و تنظیم آب بدن میشود. در صورت احتباس مایعات بیش از حد، محدود کردن مصرف مایعات به کنترل ورم و فشار روی کلیهها کمک میکند.
۲- ادرارآورها (Diuretic)
برای بیمارانی که حجم مایعات کافی دارند، دیورتیکها میتوانند حجم ادرار را افزایش داده و تجمع مایعات بدن را کاهش دهند. مصرف دیورتیک در بیماران کمآب یا دچار افت فشار، ممکن است آسیب کلیه را بدتر کند.
۳- کنترل سطح پتاسیم خون
برای پیشگیری از آریتمیهای قلبی ناشی از هیپرکالمی.
۴- کنترل فشار خون
جلوگیری از آسیب بیشتر به کلیهها و حفظ جریان خون مناسب.
۵- آنتیبیوتیکها یا کورتون
در صورت وجود عفونت یا بیماری زمینهای مانند گلومرولونفریت (Glomerulonephritis)، برای درمان علت اصلی استفاده میشوند. انتخاب دارو باید با توجه به عملکرد کلیه و اجتناب از داروهای نفروتوکسیک باشد.
۶- مکملهای کلسیم و بیکربنات
در موارد خاصی که اسیدوز متابولیک شدید یا اختلال الکترولیتی وجود دارد، برای اصلاح سطح کلسیم و تعادل اسیدوز استفاده میشوند.
| نوع درمان | هدف درمان |
| سرمدرمانی یا محدودیت مایعات | اصلاح کمآبی یا کنترل احتباس مایعات |
| دیورتیکها | افزایش حجم ادرار و کاهش فشار روی کلیه |
| کنترل پتاسیم | پیشگیری از آریتمی قلبی |
| کنترل فشار خون | حفظ جریان خون کلیوی و پیشگیری از آسیب بیشتر |
| آنتیبیوتیک یا کورتون | درمان علت زمینهای بدون آسیب بیشتر به کلیه |
| مکملهای کلسیم و بیکربنات | کنترل اسیدوز و اصلاح اختلال الکترولیتها |
۲. دیالیز
در مواردی که نارسایی حاد کلیه شدید باشد و درمانهای دارویی و حمایتی نتوانند عوارض و علائم بیماری را کنترل کنند، ممکن است پزشک انجام دیالیز را ضروری بداند. هدف از دیالیز در این موقعیت شامل موارد زیر است:
- حذف مواد زائد تجمعیافته در خون مانند اوره و کراتینین؛
- دفع مایعات اضافی بدن برای پیشگیری از تورم، اِدِم ریوی (Pulmonary Edema) و تنگی نفس؛
- اصلاح اختلالات الکترولیتی بهویژه افزایش پتاسیم که میتواند باعث آریتمیهای خطرناک قلبی شود؛
- کنترل علائم اورمی شدید مانند تهوع، خارش، کاهش سطح هوشیاری یا تشنج.
از نظر طول درمان، دیالیز به دو شکل انجام میشود:
۱. دیالیز موقت (اورژانسی):
که در نارسایی حاد کلیه تا زمان بهبود عملکرد کلیهها ادامه پیدا میکند و در بسیاری از بیماران پس از رفع عامل زمینهای قطع میشود.
۲. دیالیز طولانیمدت:
در صورتیکه آسیب کلیهها برگشتناپذیر باشد یا عملکرد کلیه بهبود نیابد، ممکن است بیمار به دیالیز طولانیمدت نیاز پیدا کند.
انواع دیالیز از نظر روش انجام
دیالیز از نظر نحوۀ تصفیۀ خون و دفع مواد زائد به روشهای مختلفی انجام میشود که انتخاب هرکدام به شرایط بیمار، شدت نارسایی کلیه و وضعیت عمومی بدن بستگی دارد.
هِمودیالیز (Hemodialysis)
شایعترین روش دیالیز در نارسایی حاد کلیه است. در این روش، خون از بدن خارج میشود، از فیلتر مخصوص دستگاه دیالیز عبور میکند و پس از حذف مواد زائد و تنظیم الکترولیتها، دوباره به بدن بازمیگردد. همودیالیز معمولاً در بیماران بستری و بهویژه در بخش مراقبتهای ویژه (ICU) انجام میشود.
دیالیز صفاقی (Peritoneal Dialysis)
در این روش، پردۀ صفاق داخل شکم بهعنوان فیلتر طبیعی عمل میکند. اگرچه استفاده از دیالیز صفاقی در نارسایی حاد کلیه کمتر رایج است، اما در برخی موارد خاص – مانند کودکان یا بیمارانی با ناپایداری همودینامیک – میتواند بهعنوان یک روش جایگزین مورد استفاده قرار گیرد.
زمان شروع دیالیز
تصمیم برای شروع دیالیز در نارسایی حاد کلیه صرفاً بر اساس عدد کراتینین یا اوره گرفته نمیشود، بلکه پزشک مجموعهای از علائم بالینی و اختلالات خطرناک را بهصورت همزمان بررسی میکند.
مهمترین معیارهایی که نشان میدهند بیمار به دیالیز نیاز دارد عبارتاند از:
- هیپرکالمی مقاوم: بالا بودن پتاسیم خون که با درمان دارویی کنترل نمیشود و میتواند منجر به آریتمی قلبی شود؛
- اسیدوز متابولیک شدید: کاهش خطرناک pH خون که به درمانهای معمول پاسخ نمیدهد؛
- اورمی علامتدار: بروز علائمی مانند تشنج، آنسفالوپاتی یا پریکاردیت اورمیک؛
- حجم اضافه شدید: تجمع مایعات بهویژه اِدِم ریوی که به دیورتیکها پاسخ نمیدهد؛
- اختلال در عملکرد ارگانهای حیاتی: مانند درگیری قلب، مغز یا ریهها در اثر نارسایی کلیه.
نکتۀ مهم:
در اغلب بیماران مبتلا به نارسایی حاد کلیه، دیالیز یک اقدام موقتی است و با بهبود عملکرد کلیهها قطع میشود.
با این حال، اگر آسیب کلیوی غیرقابلبرگشت باشد، دیالیز بهصورت دائمی ادامه مییابد تا در صورت امکان، شرایط پیوند کلیه فراهم شود.
۳. پیوند کلیه
در موارد نادری که نارسایی حاد کلیه به آسیب کاملاً غیرقابلبرگشت منجر میشود و بیمار نیازمند دیالیز دائمی است، پیوند کلیه بهعنوان گزینۀ نهایی درمان برای بازگرداندن عملکرد کلیه پیشنهاد میشود.
مراقبت بعد از ترخیص و پیگیری آزمایشها
پس از بهبودی از نارسایی حاد کلیه، پیگیری دقیق و مراقبتهای روزمره نقش حیاتی در حفظ عملکرد کلیه و پیشگیری از آسیب مجدد دارد.
تغذیۀ مناسب بیماران کلیوی
رعایت رژیم غذایی صحیح به کاهش بار کلیه و پیشگیری از عوارض کمک میکند. توصیههای کلی شامل موارد زیر است:
- کنترل میزان پروتئین برای کاهش تولید اوره؛
- محدود کردن پتاسیم، سدیم و فسفر برای جلوگیری از اختلالات الکترولیتی؛
- تأمین انرژی کافی برای جلوگیری از کاتابولیسم عضلانی؛
- تنظیم مصرف مایعات بر اساس میزان ادرار و توصیه پزشک.
خوراکیهای مجاز و محدود:
| مجاز | محدود / ممنوع |
| میوههای کمپتاسیم (سیب، هلو، انگور، توتفرنگی) | میوههای پرپتاسیم (موز، پرتقال، آووکادو) |
| پروتئین باکیفیت: تخممرغ، مرغ بدون پوست، ماهی پخته | گوشت قرمز پرچرب، فرآوردههای کنسروی، سوسیس و کالباس. |
| نوشیدن آب طبق تجویز پزشک | مصرف زیاد مایعات در بیماران با احتباس مایعات (اِدِم) |
| سبزیجات پخته و آبپز شده (بعد از خیساندن) | سبزیجات خام یا پتاسیم بالا مثل اسفناج و سیبزمینی |
| غلات بدون سبوس، برنج سفید، نان سفید | غلات سبوسدار با فسفر و پتاسیم بالا |
پیشبینی روند بیماری و عوارض نارسایی حاد کلیه
حتی اگر عملکرد کلیهها پس از نارسایی حاد به حالت طبیعی بازگردد، بیماران همچنان در معرض عوارض طولانیمدت هستند. این خطر خصوصاً در افرادی که بیماریهای زمینهای مانند دیابت یا فشار خون بالا دارند، بیشتر است.
از جمله عوارض شایع میتوان به موارد زیر اشاره کرد:
- افزایش خطر بیماریهای قلبی – عروقی: شامل نارسایی قلبی، سکته قلبی و مشکلات عروقی دیگر؛
- پیشرفت به نارسایی مزمن کلیه (CKD) احتمال کاهش دائمی عملکرد کلیه در آینده؛
- حساسیت بیشتر به داروهای نفروتوکسیک: داروهایی که ممکن است به کلیهها آسیب برسانند؛
- کاهش توانایی کلیهها در تنظیم مایعات و الکترولیتها: افزایش ریسک احتباس مایعات یا اختلالات الکترولیتی.
جمعبندی
نارسایی حاد کلیه یک موقعیت اورژانسی است که کاهش ناگهانی عملکرد کلیهها را به همراه دارد. تشخیص زودهنگام از طریق آزمایش خون و ادرار و شناسایی علائم هشداردهنده، امکان آغاز درمان بهموقع را فراهم میکند و در بسیاری از موارد از آسیب دائمی جلوگیری میکند.
روش درمان باید با توجه به علت زمینهای انتخاب شود، اما هدف همواره شامل کنترل عوامل زمینهای و پیشگیری از عوارض ناشی از نارسایی حاد کلیه است.
در نهایت، پیگیری پزشکی مستمر و اصلاح سبک زندگی نقش کلیدی در حفظ سلامت کلیهها و جلوگیری از بازگشت بیماری دارد.