- فرآیند باروری
- اختلالات مربوط به اسپرم و ناباروری
- واریکوسل و ناباروری
- انزال رتروگرید و ناباروری
- ناباروری ایمونولوژیک مردان
- آزواسپرمی انسدادی
- ناباروری مردان به علت اختلال هورمونی
- اختلالات کروموزومی و ناباروری مردان
- تأثیر داروها بر ناباروری مردان
- شرح حال و معاینه فیزیکی برای بررسی ناباروری مردان
- آزمایشات برای بررسی علت ناباروری مردان
- اقدامات تصویربرداری برای بررسی مشکلات ناباروری مردان
- بیوپسی و نمونه برداری برای بررسی علت ناباروری در مردان
- درمان ناباروری مردان
- جمع بندی
- سوالات متداول
ناباروری مردان یکی از مسائل پیچیده و چندوجهی است که میتواند تأثیرات گستردهای بر زندگی فردی و خانوادگی داشته باشد.
این مشکل میتواند ناشی از عوامل مختلفی مانند اختلالات تولید اسپرم، نقص در عملکرد هورمونها، آسیبهای فیزیکی، و یا مشکلات مرتبط با سیستم ایمنی باشد.
بررسی علل و مکانیسمهای مختلف ناباروری مردان، از جمله ، آزواسپرمی انسدادی، انزال رتروگرید، و ناباروری ایمونولوژیک، میتواند به درک بهتر این مسئله و ارائه راهکارهای درمانی مناسب کمک کند.
هدف این مقاله، ارائه ی یک مرور جامع بر علل ناباروری مردان و راهکارهای موجود برای مدیریت و درمان این مشکل است.
فرآیند باروری
باروری فرآیندی پیچیده و دقیق است که در آن اسپرم و تخمک با هم ترکیب میشوند تا یک تخمک بارور شده تشکیل دهند که توانایی تبدیل به یک جنین را دارد. این فرآیند چندین مرحله دارد که هر کدام نقش حیاتی در موفقیت باروری دارند.
تولید اسپرم
تولید اسپرم، که اسپرماتوژنز نامیده میشود، در بیضهها رخ میدهد. این فرآیند چند مرحله اصلی دارد:
- مرحله اسپرماتوژنز
در این مرحله، سلولهای جنسی نر (اسپرماتوگونیها) شروع به تقسیم میکنند و به اسپرماتوسیتهای اولیه تبدیل میشوند.
- مرحله میوزی
اسپرماتوسیتهای اولیه تحت دو تقسیم میوز قرار میگیرند که منجر به تشکیل اسپرماتیدهای هاپلوئید میشود.
- مرحله تمایز
اسپرماتیدها تغییرات ساختاری متعددی را تجربه میکنند، از جمله تمایز دم برای حرکت و تشکیل سر, که حاوی ماده ژنتیکی است. در این مرحله، سلولهای اسپرم ,بالغ میشوند و به اسپرماتوزون تبدیل میشوند.
انتقال اسپرم
اسپرمهای بالغ شده باید از بیضهها به مجرای تناسلی نر منتقل شوند تا بتوانند به تخمک برسند. این فرآیند شامل مراحل زیر است:
- اپیدیدیم
اسپرمها ابتدا به اپیدیدیم منتقل میشوند، جایی که در اینجا بالغ میشوند و قدرت حرکت خود را افزایش میدهند.
- واز دفران
اسپرمها از اپیدیدم به وازدفران که یک لوله بلند است میروند و از طریق وازدفران به مجرای ادراری منتقل میشوند
- مجرای انزال
در زمان انزال، اسپرمها از واز دفران به مجرای انزال منتقل میشوند و با مایعات پروستات و وزیکولهای منی ترکیب میشوند تا منی تشکیل دهند.
- مجرای ادراری
منی از طریق مجرای ادراری از بدن خارج میشود و وارد دستگاه تناسلی زن میشود.
لقاح
فرآیند لقاح زمانی آغاز میشود که اسپرم به تخمک میرسد. مراحل لقاح عبارتند از:
- نزدیکی به تخمک
اسپرمها پس از وارد شدن به دستگاه تناسلی زن، باید از محیطهای مختلفی عبور کنند تا به لولههای فالوپ برسند، جایی که تخمک قرار دارد.
- نفوذ به تخمک
اسپرم با کمک آنزیمهای موجود در آکروزوم، که در سر اسپرم قرار دارد، به تخمک نفوذ میکند.
- ترکیب ماده ژنتیکی
پس از نفوذ اسپرم به تخمک، ماده ژنتیکی اسپرم و تخمک با هم ترکیب میشوند و یک زیگوت دیپلوئید تشکیل میدهند.
- تقسیم سلولی
زیگوت شروع به تقسیم سلولی میکند و به مرور زمان به یک بلاستوسیست تبدیل میشود که میتواند در دیواره رحم کاشته شده و به جنین تبدیل شود.
اختلالات مربوط به اسپرم و ناباروری
اسپرم نقش اساسی در فرآیند باروری دارد و هر گونه اختلال در تولید، ساختار، یا عملکرد آن میتواند منجر به ناباروری شود.
در این قسمت به بررسی برخی از اختلالات مربوط به اسپرم و ناباروری میپردازیم.
اختلالات تولید اسپرم
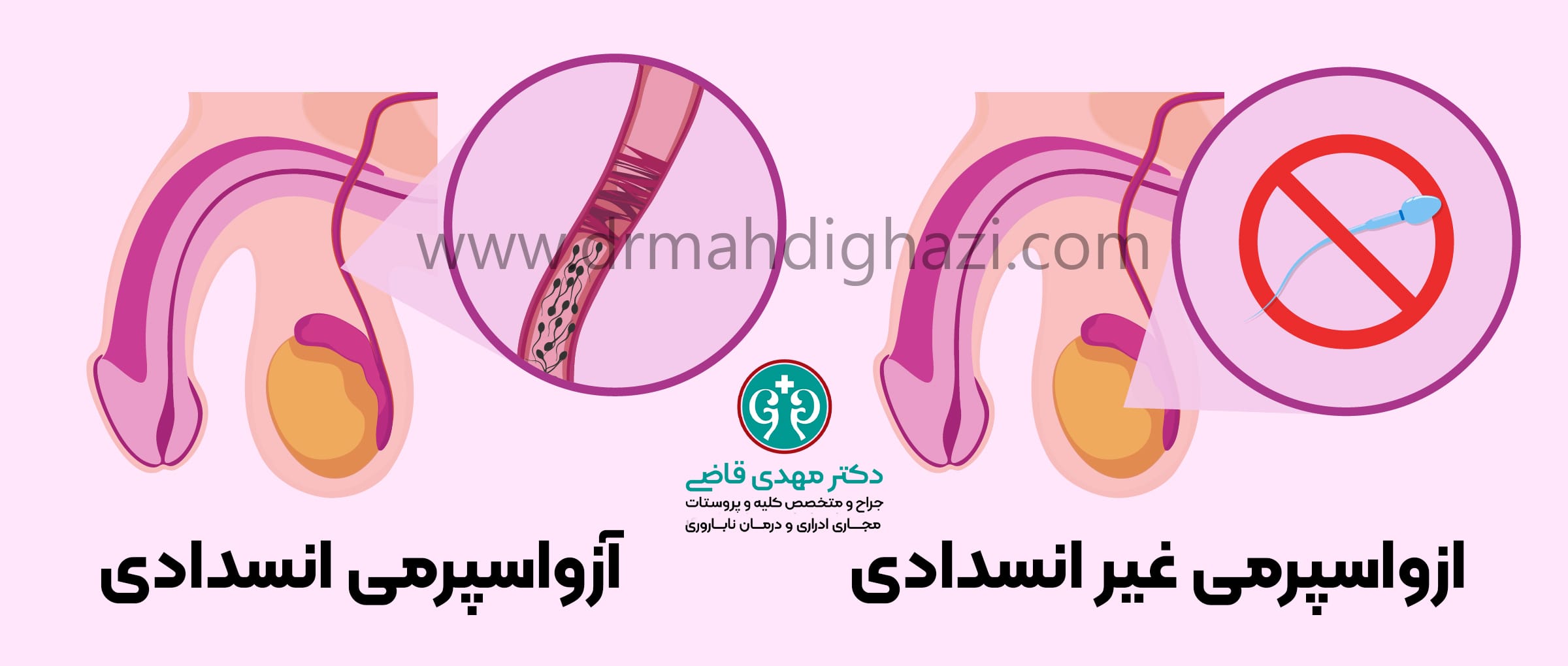
- آزوسپرمی (Azoospermia):
- آزوسپرمی انسدادی
زمانی که مسیرهای انتقال اسپرم مسدود شده اند و اسپرمها نمیتوانند از بیضهها به مجرای ادراری برسند.
- آزوسپرمی غیرانسدادی
تولید اسپرم در بیضهها به دلیل مشکلاتی مانند نارسایی بیضهها، اختلالات هورمونی یا عوامل ژنتیکی کاهش یافته یا متوقف شده است.
- اولیگواسپرمی (Oligospermia):
- این وضعیت زمانی رخ میدهد که تعداد اسپرمها درمایع منی کمتر از حد نرمال باشد. این مشکل میتواند به دلیل عوامل ژنتیکی، مشکلات هورمونی، واریکوسل، یا عفونتها باشد.
اختلالات ساختاری اسپرم
- تراتوزواسپرمی (Teratozoospermia):
- در این حالت، درصد زیادی از اسپرمها دارای شکل غیرطبیعی هستند. این مشکل میتواند باعث کاهش توانایی اسپرمها در نفوذ به تخمک و باروری شود.
- آستنوزواسپرمی (Asthenozoospermia):
- این وضعیت زمانی رخ میدهد که حرکت اسپرمها ضعیف یا غیرطبیعی است. اسپرمهایی که توانایی حرکت ندارند، نمیتوانند به تخمک برسند و آن را بارور کنند.
عوامل خارجی مؤثر بر اختلالات اسپرم
- عوامل محیطی:
- تماس با مواد شیمیایی سمی، اشعهها، آلودگی هوا، و دمای بالا میتواند بر تولید و کیفیت اسپرم تأثیر منفی بگذارد.
- عوامل سبک زندگی:
- مصرف زیاد الکل، دخانیات، مواد مخدر، و سوء تغذیه میتواند به کاهش کیفیت اسپرم و ناباروری منجر شود.
- عفونتها و بیماریها:
- بیماریهای مقاربتی، اوریون، و سایر عفونتها میتوانند به بافت بیضه آسیب رسانده و تولید اسپرم را مختل کنند.
- اختلالات هورمونی:
- عدم تعادل هورمونهای جنسی، مانند تستوسترون، LH، و FSH میتواند تولید اسپرم را تحت تأثیر قرار دهد.
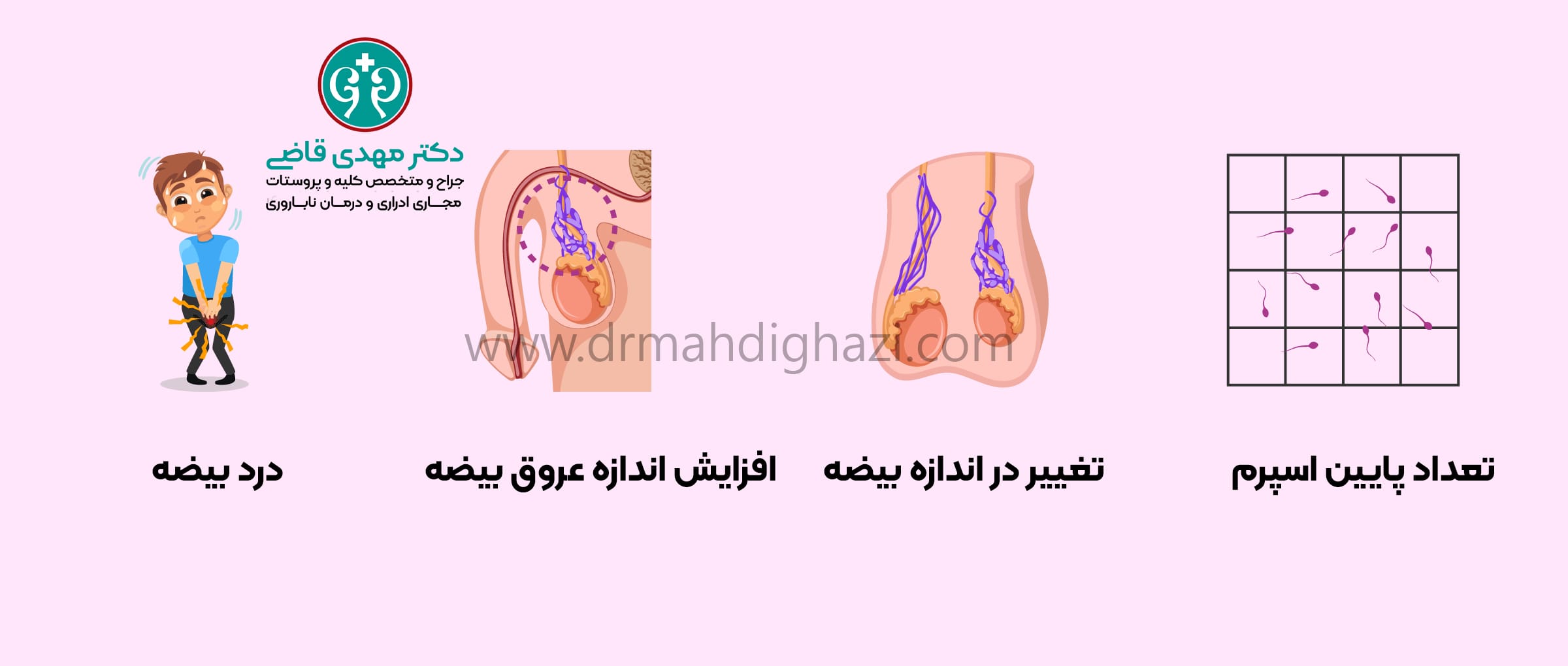
واریکوسل و ناباروری
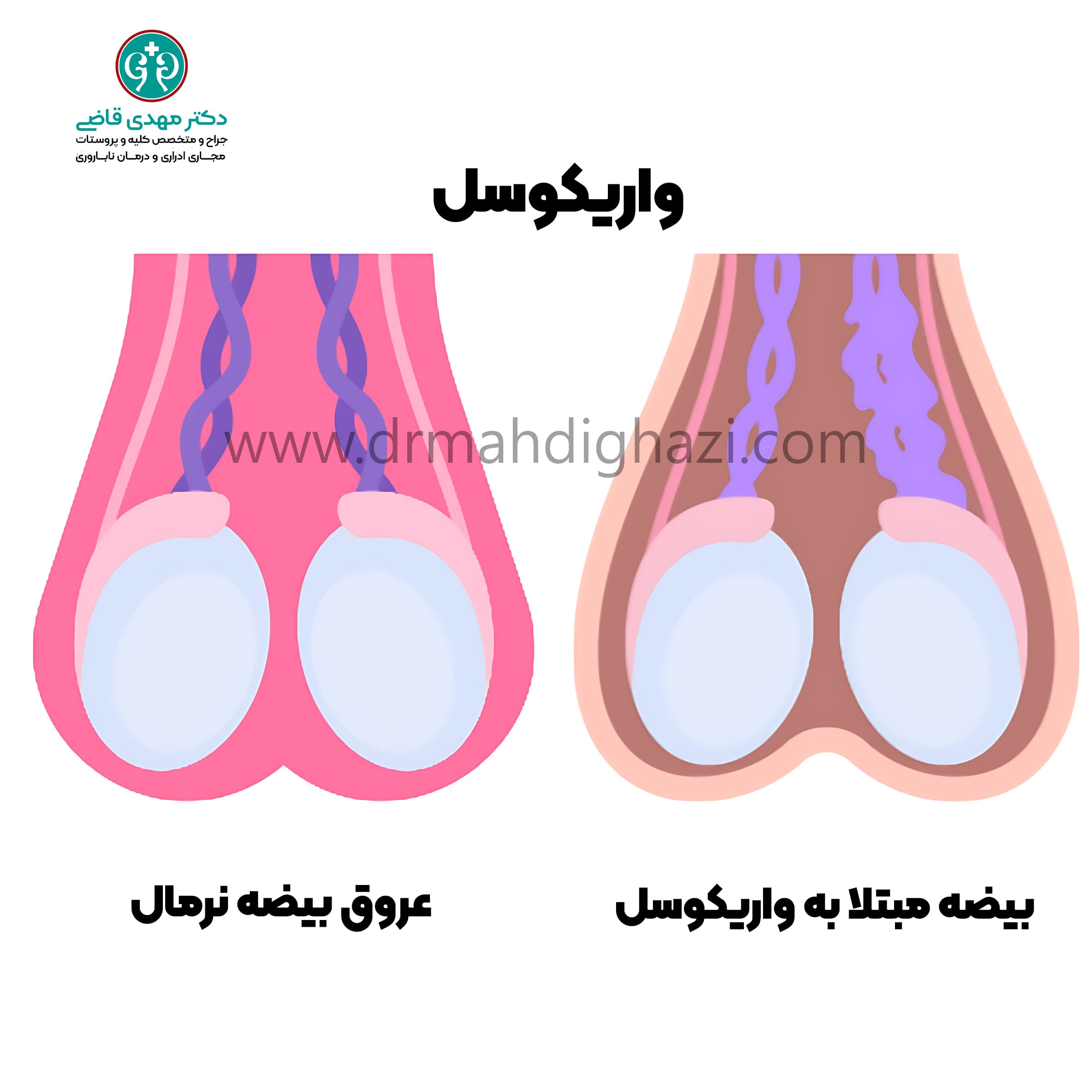
واریکوسل (Varicocele) یکی از علل شایع ناباروری در مردان است که به گشاد شدن وریدهای شبکه پامپینیفورم در اسکروتوم (کیسه بیضه) گفته میشود.
این وضعیت مشابه واریس در پاها است و میتواند به مرور زمان باعث کاهش کیفیت اسپرم و ناباروری شود.
علل و مکانیسم واریکوسل
واریکوسل به علت نقص در عملکرد دریچههای وریدی رخ میدهد. این نقص منجر به بازگشت خون به وریدهای بیضه میشود، که باعث تجمع خون و افزایش دمای بیضهها میشود.
افزایش دما به تخریب سلولهای اسپرماتوژنیک (تولیدکننده اسپرم) و کاهش کیفیت اسپرم منجر میشود.
همچنین، واریکوسل ممکن است موجب کاهش اکسیژن رسانی و تجمع مواد زاید متابولیکی در بافت بیضه شود که به نوبه خود عملکرد اسپرم را مختل میکند.
علائم واریکوسل
بسیاری از مردان با واریکوسل هیچ علائمی ندارند و مشکل خود را تنها زمانی که به دنبال علت ناباروری هستند، کشف میکنند.
با این حال، برخی از علائم شایع واریکوسل عبارتند از:
- درد یا احساس سنگینی در اسکروتوم.
- تورم یا گرههای قابل لمس در کیسه بیضه.
- کاهش اندازه بیضهها.
- اختلالات در تولید اسپرم و کاهش کیفیت اسپرم.
تاثیر واریکوسل بر ناباروری
واریکوسل میتواند به طرق مختلفی بر ناباروری تاثیر بگذارد:
- کاهش تعداد اسپرم: واریکوسل میتواند تولید اسپرم را کاهش دهد.
- کاهش حرکت اسپرم: واریکوسل میتواند بر توانایی حرکت اسپرمها تاثیر بگذارد و اسپرمها توانایی رسیدن به تخمک را نداشته باشند
- افزایش اسپرمهای غیرطبیعی: واریکوسل میتواند منجر به افزایش درصد اسپرمهای با شکل غیرطبیعی شود.
انزال رتروگرید و ناباروری
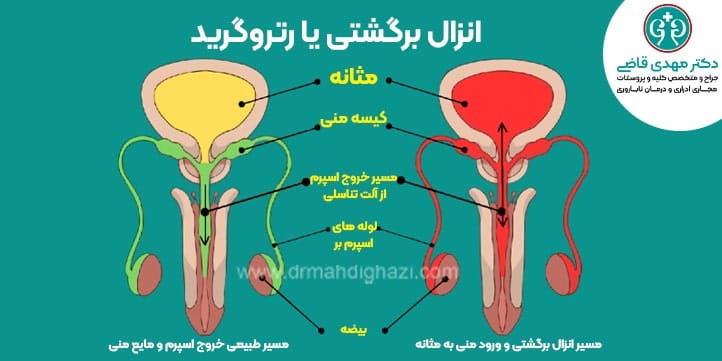
انزال رتروگرید (Retrograde Ejaculation) یک اختلال انزال است که در آن مایع منی به جای خروج از آلت تناسلی به داخل مثانه برمیگردد.
این وضعیت زمانی رخ میدهد که عضلات گردن مثانه به درستی منقبض نمیشوند و باعث میشوند که مایع منی به مسیر نادرست هدایت شود.
علل انزال رتروگرید
انزال رتروگرید میتواند به دلایل مختلفی رخ دهد، از جمله:
- آسیبهای عصبی: آسیبهای عصبی ناشی از دیابت، جراحیهای پروستات یا مثانه، یا بیماریهای عصبی میتوانند باعث اختلال در عملکرد عضلات گردن مثانه شوند.
- داروها: برخی داروهای ضدافسردگی، فشار خون، یا داروهای خاصی که برای درمان بزرگی پروستات استفاده میشوند، میتوانند باعث انزال رتروگرید شوند.
- جراحیهای قبلی: جراحیهای مرتبط با دستگاه تناسلی یا سیستم ادراری میتوانند به این اختلال منجر شوند.
انزال رتروگرید میتواند به طور مستقیم بر توانایی باروری مردان تأثیر بگذارد. در این وضعیت، تعداد کمی از اسپرمها (یا هیچکدام ) توانایی خروج از بدن مرد و رسیدن به تخمک جهت باور کردن آن را ندارند بنابراین، مردانی که انزال رتروگرید دارند، ممکن است در تلاش برای بچه دار شدن با مشکلاتی مواجه شوند.
علائم انزال رتروگرید
- کاهش یا نبود مایع منی: اصلیترین علامت این اختلال، کاهش شدید حجم مایع منی یا نبود کامل آن در هنگام انزال است.
- ادرار کدر پس از انزال: چون مایع منی به مثانه برمیگردد، ادرار پس از انزال ممکن است کدر باشد.
انزال رتروگرید یکی از علل ناباروری در مردان است که نیاز به توجه و مدیریت دارد تا شانس باروری افزایش یابد.
ناباروری ایمونولوژیک مردان
ناباروری ایمونولوژیک در مردان به وضعیتی اطلاق میشود که سیستم ایمنی بدن علیه اسپرمها واکنش نشان داده و آنها را به عنوان عوامل بیگانه شناسایی و مورد حمله قرار میدهد.
این حالت میتواند منجر به کاهش توانایی اسپرمها در باروری تخمک شود.
علل ناباروری ایمونولوژیک
- آنتی بادیهای ضد اسپرم (ASA):
- بدن برخی مردان آنتی بادیهایی تولید میکند که به سطح اسپرمها متصل میشوند و عملکرد آنها را مختل میکنند. این آنتی بادیها میتوانند تحرک اسپرمها را کاهش داده، مانع از نفوذ آنها به مخاط دهانه رحم شوند یا از پیوستن اسپرم به تخمک جلوگیری کنند.
- آسیبهای فیزیکی:
- جراحیهای بیضه، عفونتها یا آسیبهای فیزیکی میتوانند منجر به نفوذ اسپرمها به جریان خون شوند و سیستم ایمنی را تحریک به تولید آنتی بادیهای ضد اسپرم کنند.
- اختلالات خودایمنی:
- برخی از اختلالات خودایمنی نیز میتوانند باعث تولید آنتی بادیهای ضد اسپرم شوند.
تاثیر بر ناباروری
- کاهش تحرک اسپرم: آنتی بادیها میتوانند حرکت اسپرمها را کاهش دهند و آنها را از رسیدن به تخمک بازدارند.
- انسداد مسیرهای اسپرم: آنتی بادیها میتوانند مسیرهای اسپرم را مسدود کنند و مانع از عبور آنها شوند.
- اختلال در لقاح: آنتی بادیها میتوانند از پیوستن اسپرم به تخمک جلوگیری کنند.
ناباروری ایمونولوژیک میتواند بر توانایی باروری مردان تأثیر بگذارد و نیازمند توجه و بررسی دقیق برای یافتن راهکارهای مناسب جهت مدیریت این مشکل است.
آزواسپرمی انسدادی
آزواسپرمی انسدادی (Obstructive Azoospermia) یکی از انواع ناباروری مردانه است که در آن به دلیل انسداد در مسیرهای انتقال اسپرم، هیچ اسپرمی در مایع منی وجود ندارد. این حالت برخلاف آزواسپرمی غیرانسدادی، که در آن مشکل در تولید اسپرم در بیضهها است، به دلیل مشکل در انتقال اسپرم رخ میدهد.
علل آزواسپرمی انسدادی
- نقایص مادرزادی:
- برخی مردان با انسدادهای مادرزادی در وازدفران (لولهای که اسپرمها را از بیضهها به مجرای انزال منتقل میکند) یا اپیدیدیم (لولهای که در آن اسپرمها ذخیره و بالغ میشوند) به دنیا میآیند.
- عفونتها:
- عفونتهای دستگاه تناسلی، مانند اپیدیدیمیت یا ارکیت، میتوانند به بافتها آسیب رسانده و منجر به ایجاد انسداد شوند.
- جراحیهای پیشین:
- برخی از جراحیهای مرتبط با دستگاه تناسلی یا سیستم ادراری، مانند جراحیهای پروستات یا بیضه، میتوانند باعث آسیب به وازدفران یا سایر بخشهای مسیر انتقال اسپرم و ایجاد انسداد شوند.
- آسیبهای فیزیکی:
- ضربهها یا آسیبهای مستقیم به بیضهها یا ناحیه تناسلی میتوانند منجر به انسداد مسیرهای اسپرم شوند.
- کیستها یا تومورها:
- وجود کیستها یا تومورها در مجرای تناسلی میتواند مسیرهای انتقال اسپرم را مسدود کند.
تاثیر بر ناباروری
در آزواسپرمی انسدادی، چون اسپرمها نمیتوانند از بیضهها به مجرای انزال برسند، تعداد اسپرمها در مایع منی صفر است. در صورت عدم مداخله پزشکی این وضعیت میتواند به طور کامل توانایی باوری مرد را مختل کند.
علائم آزواسپرمی انسدادی
- عدم وجود اسپرم در مایع منی: اصلیترین علامت آزواسپرمی انسدادی، عدم وجود اسپرم در مایع منی است.
- حجم نرمال مایع منی: برخلاف برخی دیگر از علل ناباروری، در آزواسپرمی انسدادی حجم مایع منی معمولاً نرمال است.
- عدم وجود علائم فیزیکی قابل مشاهده: بسیاری از مردان با آزواسپرمی انسدادی هیچ علامت فیزیکی قابل مشاهدهای ندارند و مشکل آنها فقط از طریق آزمایش مایع منی مشخص میشود.
آزواسپرمی انسدادی یکی از علل شایع ناباروری در مردان است که نیازمند توجه و بررسی دقیق برای یافتن راهکارهای مناسب جهت مدیریت و درمان آن است.
ناباروری مردان به علت اختلال هورمونی
اختلالات هورمونی یکی از علل شایع ناباروری در مردان است. هورمونها نقش حیاتی در تولید و عملکرد اسپرمها دارند و هر گونه عدم تعادل در سطح هورمونها میتواند به مشکلات باروری منجر شود.
هورمونهای کلیدی در باروری مردان
- تستوسترون:
- تستوسترون هورمون اصلی مردانه است که توسط بیضهها تولید میشود و برای تولید اسپرم ضروری است. سطوح پایین تستوسترون میتواند منجر به کاهش تولید اسپرم و ناباروری شود.
- هورمون محرک فولیکولی (FSH):
- FSH از غده هیپوفیز ترشح میشود و برای تحریک تولید اسپرم در بیضهها ضروری است. نقص در تولید یا عملکرد FSH میتواند منجر به کاهش تولید اسپرم شود.
- هورمون لوتئینه کننده (LH):
- LH نیز از غده هیپوفیز ترشح میشود و تولید تستوسترون را در بیضهها تحریک میکند. کاهش سطح LH میتواند به کاهش تستوسترون و در نتیجه کاهش تولید اسپرم منجر شود.
- پرولاکتین:
- پرولاکتین هورمونی دیگر از هورمونهای مترشحه از غده هیپوفیز است که در سطوح بالا میتواند تولید تستوسترون و اسپرم را مختل کند.
علل اختلالات هورمونی
- اختلالات غده هیپوفیز:
- تومورها یا سایر اختلالات غده هیپوفیز میتوانند تولید FSH و LH را مختل کنند، که منجر به کاهش تولید اسپرم و تستوسترون میشود.
- سندرم کلاین فلتر:
- این اختلال ژنتیکی باعث تولید غیرطبیعی هورمونهای جنسی میشود و میتواند منجر به ناباروری شود.
- استرس و سبک زندگی:
- استرس مزمن، چاقی، و سوء تغذیه میتوانند سطوح هورمونی را تحت تأثیر قرار دهند و منجر به ناباروری شوند.
- بیماریهای مزمن:
- بیماریهایی مانند دیابت، نارسایی کلیه، و اختلالات تیروئید میتوانند باعث عدم تعادل هورمونی شوند.
تاثیر بر ناباروری
اختلالات هورمونی میتوانند تولید و عملکرد اسپرمها را به شدت تحت تأثیر قرار دهند.
کاهش تعداد اسپرم، کاهش تحرک اسپرم، و افزایش اسپرمهای غیرطبیعی میتوانند نتیجه اختلالات هورمونی باشند.
همچنین، این اختلالات میتوانند بر کیفیت مایع منی تأثیر منفی بگذارند و شانس باروری را کاهش دهند.
اختلالات کروموزومی و ناباروری مردان
اختلالات کروموزومی یکی از علل مهم ناباروری در مردان هستند. این اختلالات میتوانند به تغییرات ساختاری یا عددی در کروموزومها منجر شوند که بر تولید و عملکرد اسپرم تأثیر منفی میگذارند.
انواع اختلالات کروموزومی
- سندرم کلاین فلتر (XXY):
- این اختلال زمانی رخ میدهد که مردان یک کروموزوم X اضافی دارند (47,XXY). این وضعیت منجر به کاهش تولید تستوسترون و اسپرم میشود. مردان مبتلا به سندرم کلاین فلتر معمولاً بیضههای کوچکی دارند و کاهش رشد موهای صورت و بدن، و مشکلات ناباروری از دیگر مشکلات افراد مبتلا به این سندروم است.
- موزائیسم کروموزومی:
- در این حالت، برخی از سلولهای بدن دارای تعداد یا ساختار غیرطبیعی کروموزومها هستند، در حالی که بقیه سلولها طبیعی هستند. این حالت میتواند به ناباروری منجر شود، زیرا سلولهای غیرطبیعی ممکن است در تولید اسپرم تأثیرگذار باشند.
- نقصهای ساختاری کروموزومی:
- این اختلالات شامل جابه جایی، حذف، یا تکرارهای کروموزومی هستند. نقصهای ساختاری میتوانند به تولید اسپرمهای غیرطبیعی یا کاهش تعداد اسپرمها منجر شوند.
4.سندروم دی جرج (حذف 22q11.2 )
- این اختلال ژنتیکی که ناشی از حذف قسمتی از کروموزوم 22 است، میتواند با مشکلاتی در تولید اسپرم و ناباروری همراه باشد.
تاثیر اختلالات کروموزومی بر ناباروری
اختلالات کروموزومی میتوانند به چندین روش بر باروری تأثیر بگذارند:
- کاهش تعداد اسپرم: برخی از اختلالات کروموزومی منجر به کاهش تعداد اسپرمها در مایع منی میشوند.
- افزایش اسپرمهای غیرطبیعی: اختلالات کروموزومی میتوانند باعث تولید اسپرمهایی با شکل یا ساختار غیرطبیعی شوند که قادر به بارور کردن تخمک نیستند.
- اختلال در تقسیم سلولی: مشکلات کروموزومی میتوانند در فرآیند تقسیم سلولی میوزی که برای تولید اسپرم ضروری است، اختلال ایجاد کنند.
اختلالات کروموزومی یک عامل مهم در ناباروری مردان هستند که میتوانند تأثیرات گستردهای بر توانایی باروری داشته باشند.
تأثیر داروها بر ناباروری مردان
داروهای مختلف میتوانند تأثیرات قابل توجهی بر باروری مردان داشته باشند. این تأثیرات میتوانند به صورت مستقیم یا غیرمستقیم، از طریق تغییر در تولید، کیفیت، و تحرک اسپرمها ظاهر شوند.
انواع داروها و تأثیرات آنها
مصرف برخی داروها میتواند به طور موقت یا دائمی بر باروری مردان تأثیر بگذارد. این تأثیرات ممکن است شامل کاهش تعداد اسپرم، کاهش تحرک اسپرم، افزایش اسپرمهای غیرطبیعی، و اشکال در عملکرد جنسی باشد. مردانی که قصد فرزندآوری دارند، باید برای مصرف داروهای خود با پزشک مشورت کنند تا خطرات احتمالی بر باروری را به حداقل برسانند.
- داروهای شیمی درمانی:
- داروهای شیمی درمانی که برای درمان سرطان استفاده میشوند، میتوانند به سلولهای اسپرماتوژنیک در بیضهها آسیب رسانده و تولید اسپرم را کاهش دهند. این داروها معمولاً تولید اسپرم را به صورت موقت یا دائم مختل میکنند.
- استروئیدهای آنابولیک:
- استفاده از استروئیدهای آنابولیک برای افزایش حجم عضلانی میتواند تولید هورمونهای جنسی طبیعی مانند تستوسترون را کاهش دهد و منجر به کاهش تولید اسپرم و کوچک شدن بیضهها شود.
- داروهای ضدافسردگی و ضداضطراب:
- برخی داروهای ضدافسردگی و ضداضطراب میتوانند بر عملکرد جنسی و باروری مردان تأثیر منفی بگذارند. این داروها ممکن است موجب کاهش میل جنسی، مشکلات انزال، و کاهش کیفیت اسپرم شوند.
- داروهای ضد فشار خون:
- برخی داروهای مورد استفاده برای کنترل فشار خون بالا، به ویژه بتا بلاکرها، میتوانند باعث اختلالات جنسی و کاهش تولید اسپرم شوند.
- داروهای ضد تشنج:
- داروهایی که برای کنترل تشنج و صرع استفاده میشوند، میتوانند سطح هورمونهای جنسی را تحت تأثیر قرار دهند و منجر به کاهش تولید اسپرم و مشکلات باروری شوند.
- مسکنهای اپیوئیدی:
- مصرف طولانی مدت مسکنهای قوی مانند مورفین و کدئین میتواند سطح تستوسترون را کاهش داده و بر تولید اسپرم تأثیر منفی بگذارد.
شرح حال و معاینه فیزیکی برای بررسی ناباروری مردان
برای بررسی ناباروری مردان، یک رویکرد جامع ,شامل شرح حال دقیق و معاینه فیزیکی انجام میشود.
این رویکرد به پزشک کمک میکند تا علل احتمالی ناباروری را شناسایی کند و برنامه درمانی مناسبی را تدوین نماید.
شرح حال
- تاریخچه پزشکی
پزشک ابتدا تاریخچه پزشکی بیمار را مورد بررسی قرار میدهد. این تاریخچه شامل سابقه بیماریهای مزمن (مثل دیابت، فشار خون بالا)، جراحیهای قبلی به ویژه در ناحیه تناسلی یا لگن، عفونتهای گذشته (مثل اوریون)، و مصرف داروها یا مواد مخدر است.
- تاریخچه جنسی
در این بخش، اطلاعاتی در مورد فعالیتهای جنسی، مشکلات احتمالی در رابطه جنسی (مثل اختلال نعوظ یا انزال)، و تعداد و مدت زمان تلاشهای ناموفق برای بارداری جمع آوری میشود. این اطلاعات میتواند به پزشک در شناسایی مشکلات فیزیکی یا روانی کمک کند.
- تاریخچه خانوادگی
بررسی سابقه ناباروری یا بیماریهای ژنتیکی در خانواده بیمار نیز مهم است. وجود سابقه خانوادگی ناباروری میتواند نشان دهنده احتمال وجود عوامل ژنتیکی در ناباروری باشد.
- تاریخچه شغلی و محیطی
بیمار از نظر استرس شغلی و مواجهه با عوامل زیان آور محیطی ( مانند مواد شیمیایی یا حرارت بالا) بررسی میگردد. این عوامل میتوانند بر تولید و کیفیت اسپرم تأثیر منفی بگذارند.
- عادات و سبک زندگی
پزشک عادات زندگی مانند مصرف الکل، سیگار و مواد مخدر، تغذیه، و فعالیت بدنی بیمار را بررسی میکند. این عوامل میتوانند تأثیر مستقیمی بر توانایی باروری فرد داشته باشند.
معاینه فیزیکی
- معاینه عمومی
پزشک با بررسی وضعیت عمومی بیمار، علائم بیماریهای سیستمیک که ممکن است بر باروری تأثیر بگذارند را جستجو میکند. معاینه شامل بررسی علائم هیپوتیروئیدیسم، دیابت، یا سایر بیماریهای مزمن است.
- معاینه تناسلی
معاینه فیزیکی ناحیه تناسلی برای بررسی هر گونه ناهنجاری آناتومیکی انجام میشود. پزشک اندازه و قوام بیضهها، وجود (واریکوسل)، و وضعیت عروق و اپیدیدیم را ارزیابی میکند. هرگونه تورم، توده، یا ناهنجاریهای ظاهری میتواند نشانهای از علت ناباروری باشد
- معاینه پروستات
معاینه دیجیتال رکتال (معاینه انگشتی پروستات از طریق مقعد) برای ارزیابی پروستات انجام میشود. بزرگی پروستات یا وجود تودههای غیرطبیعی میتواند بر باروری تأثیر بگذارد.
آزمایشات برای بررسی علت ناباروری مردان
ناباروری مردان میتواند ناشی از عوامل مختلفی باشد که شامل مشکلات هورمونی، ژنتیکی، عفونی و غیره است. برای تشخیص دقیق این علل، انواع مختلفی از آزمایشات انجام میشود. این آزمایشات به پزشکان کمک میکند تا مشکلات اصلی را شناسایی کرده و برنامه درمانی مناسبی را تدوین کنند.
آنالیز مایع منی (اسپرم آنالیز)
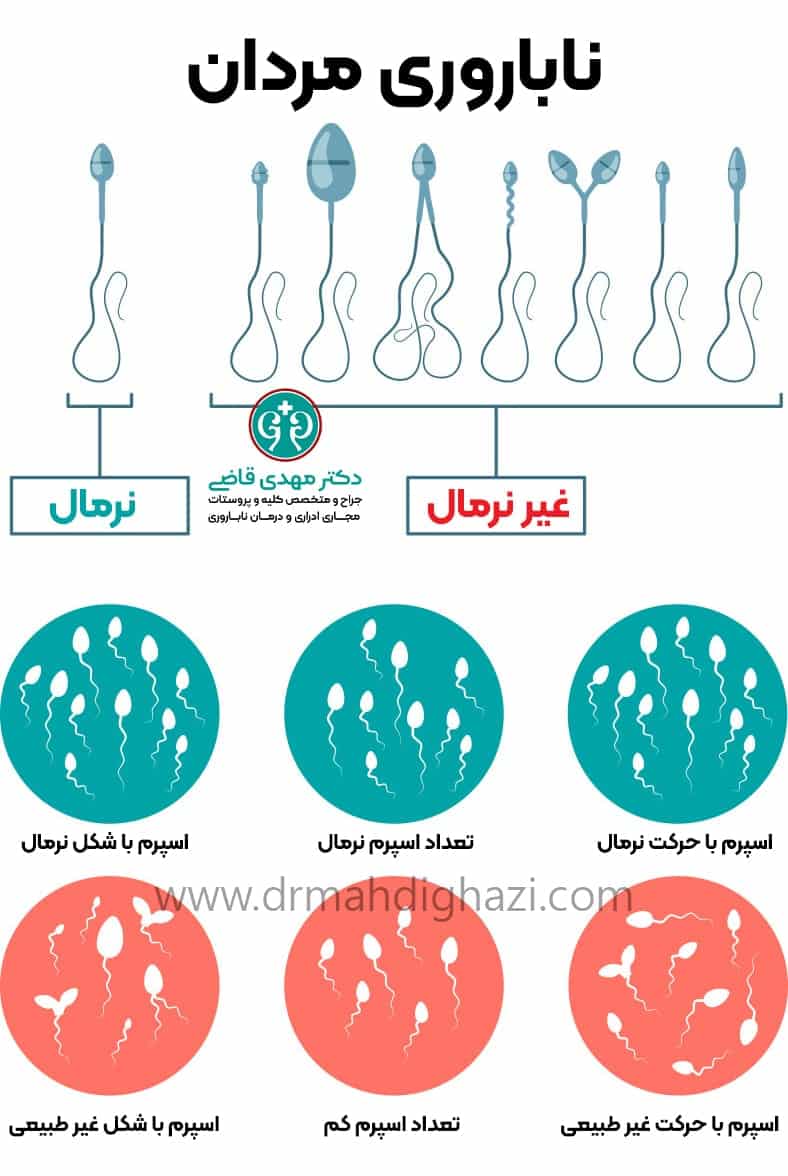
آنالیز مایع منی اولین و مهمترین آزمایش برای ارزیابی ناباروری مردان است. این آزمایش شامل جمع آوری نمونه منی و بررسی آن تحت میکروسکوپ است. پارامترهایی که در این آزمایش مورد ارزیابی قرار میگیرند شامل:
- تعداد اسپرم: بررسی تعداد اسپرمها در هر میلی لیترمایع منی.
- حرکت اسپرم: ارزیابی حرکت اسپرمها و تعیین درصد اسپرمهایی که دارای حرکت پیش رو هستند.
- شکل اسپرم: بررسی مورفولوژی اسپرمها و تعیین درصد اسپرمهایی که دارای شکل طبیعی هستند.
- حجم منی: اندازه گیری حجم کلی منی.
- pH: بررسی سطح اسیدیته یا قلیایی بودن مایع منی.
- غلظت اسپرم: ارزیابی غلظت اسپرمها در نمونه.
این آزمایشها میتوانند مشکلاتی مانند الیگواسپرمی (تعداد کم اسپرم)، آستناسپرمی (حرکت کم اسپرم) و تراتواسپرمی (شکل غیرطبیعی اسپرم) را شناسایی کنند.
تستهای عملکرد اسپرم
این تستها برای بررسی توانایی اسپرمها در نفوذ و بارور کردن تخمک استفاده میشوند. از جمله این تستها:
- تست نفوذ اسپرم
بررسی توانایی اسپرمها در نفوذ به ژل هیالورونیک یا تخمکهای آزمایشگاهی.
- تست هموگلوتیناسیون اسپرم(Sperm Hemagglutination Test)
در این تست، اسپرمها با یکدیگر پیوند میخورند و اگر میزان هموگلوتیناسیون بالا باشد، ممکن است نشان دهنده مشکلاتی در عملکرد اسپرمها باشد.
آزمایشات هورمونی
بررسی هورمونها برای تشخیص مشکلات هورمونی که میتواند بر تولید و عملکرد اسپرم تأثیر بگذارد، بسیار مهم است. آزمایشات هورمونی معمولاً شامل اندازه گیری سطح هورمونهای زیر است:
- تستوسترون: هورمون اصلی جنسی مردانه که بر تولید اسپرم تأثیر دارد.
- فولیکول تحریک کننده (FSH): هورمونی که تولید اسپرم را تحریک میکند.
- لوتئینیزه کننده (LH): هورمونی که تولید تستوسترون را تحریک میکند.
- پرولاکتین: افزایش سطح این هورمون میتواند نشانهای از مشکلات غده هیپوفیز باشد.
- هورمونهای تیروئیدی: اختلالات تیروئید میتواند بر باروری تأثیر بگذارد.
آزمایشات ژنتیکی
برخی مشکلات ناباروری مردان میتواند ناشی از ناهنجاریهای ژنتیکی باشد. آزمایشات ژنتیکی شامل:
- کاریوتایپ: بررسی کروموزومها برای شناسایی ناهنجاریهای کروموزومی مانند سندرم کلاین فلتر.
- آزمایش میکرو دیلیشن کروموزوم Y: بررسی وجود حذفیات کوچک در کروموزوم Y که میتواند بر تولید اسپرم تأثیر بگذارد.
- آزمایش جهش CFTR: بررسی وجود جهشهای ژن CFTR که میتواند با انسداد مجاری منی بر مرتبط باشد.
آزمایشهای ایمنی شناسی
وجود آنتی بادیهای ضد اسپرم در بدن میتواند یکی از دلایل ناباروری باشد. این آنتی بادیها میتوانند به اسپرمها حمله کرده و از حرکت یا توانایی باروری آنها جلوگیری کنند. آزمایشات ایمنی شناسی برای شناسایی این آنتی بادیها انجام میشود.
آزمایشات عفونی
عفونتهای دستگاه تناسلی میتوانند منجر به ناباروری شوند. آزمایشات عفونی شامل:
- آزمایش ادرار: بررسی وجود باکتریها یا سایر عوامل عفونی.
- کشت منی: شناسایی عفونتهای باکتریایی در منی.
اقدامات تصویربرداری برای بررسی مشکلات ناباروری مردان
تصویربرداری ابزار مهمی در تشخیص علل ناباروری مردان است.
روشهای مختلف تصویربرداری مانند سونوگرافی ترانس رکتال، سونوگرافی اسکروتوم، سونوگرافی داپلر، MRI، وازوگرافی و سی تی اسکن میتوانند ناهنجاریهای ساختاری و مشکلات عملکردی در دستگاه تناسلی مردانه را شناسایی کنند.
انتخاب روش مناسب تصویربرداری بر اساس شرایط بالینی بیمار و نوع ناهنجاری مورد نظر تعیین میشود و میتواند به تشخیص دقیقتر و درمان موثرتر مشکلات ناباروری کمک کند.
سونوگرافی ترانس رکتال (TRUS)
سونوگرافی ترانس رکتال یک روش تصویربرداری غیرتهاجمی است که به کمک آن میتوان ساختارهای داخلی دستگاه تناسلی مردانه مانند پروستات، کیسههای منی و مجاری انزال را مشاهده کرد.
این روش به ویژه در تشخیص انسداد مجاری انزال و وجود کیستها یا تودههای پروستات بسیار موثر است.
با استفاده از یک پروب کوچک که وارد رکتوم میشود، تصاویری با وضوح بالا از ناحیه تناسلی تهیه میشود که میتواند به شناسایی ناهنجاریهای ساختاری کمک کند.
سونوگرافی اسکروتوم
سونوگرافی اسکروتوم یک روش معمول برای ارزیابی ناهنجاریهای بیضهها و اپیدیدیم است. این روش میتواند مشکلاتی مانند واریکوسل، هیدروسل، اسپرماتوسل، تومورها و التهابهای بیضه را شناسایی کند. در این روش از امواج صوتی برای ایجاد تصاویری از داخل بیضهها استفاده میشود که میتواند اطلاعات دقیقی در مورد اندازه، شکل و ساختار بیضهها ارائه دهد.
سونوگرافی داپلر
سونوگرافی داپلر یک نوع خاص از سونوگرافی است که جهت ارزیابی جریان خون در عروق استفاده میشود. در بررسی ناباروری مردان، این روش برای تشخیص واریکوسل، که یکی از علل شایع ناباروری است، به کار میرود.
واریکوسل به تورم وریدهای کیسه بیضه گفته میشود که میتواند بر تولید و کیفیت اسپرم تأثیر منفی بگذارد. سونوگرافی داپلر میتواند جریان خون غیرطبیعی در وریدهای بیضه را نشان دهد.
تصویربرداری تشدید مغناطیسی (MRI)
MRI یک روش تصویربرداری پیشرفته است که از میدانهای مغناطیسی و امواج رادیویی برای ایجاد تصاویری دقیق از اندامهای داخلی استفاده میکند. MRI به ویژه در مواردی که اطلاعات بیشتری نسبت به سونوگرافی نیاز است، مفید است. این روش میتواند برای ارزیابی ناهنجاریهای ساختاری پیچیدهتر در بیضهها، مجاری منی بر، و سایر ساختارهای تناسلی مردان استفاده شود. همچنین، MRI میتواند تودههای بیضه و سایر ناهنجاریهای بافت نرم را با دقت بالا تشخیص دهد.
وازوگرافی
وازوگرافی یک روش تصویربرداری رادیولوژیکی است که برای ارزیابی انسداد مجاری منی بر استفاده میشود.
در این روش، یک ماده حاجب به داخل مجاری تزریق میشود و سپس با استفاده از اشعه ایکس تصاویری از مجاری گرفته میشود.
این تصاویر میتوانند وجود یا عدم وجود انسداد را نشان دهند و در صورت وجود انسداد مکان دقیق آن را مشخص خواهند کرد
سی تی اسکن (CT Scan)
سی تی اسکن یا توموگرافی کامپیوتری، یکی دیگر از روشهای تصویربرداری است که در موارد خاص استفاده میشود. این روش میتواند تصاویر مقطعی دقیق از ساختارهای داخلی بدن ایجاد کند و برای ارزیابی ناهنجاریهای پیچیدهتر که با روشهای دیگر قابل تشخیص نیستند، به کار میرود.
هرچند که به طور معمول CT Scan برای ارزیابی اولیه ناباروری مردان استفاده نمیشود، اما در مواردی که نیاز به بررسی دقیقتر ساختارهای داخلی باشد، ممکن است مفید باشد.
بیوپسی و نمونه برداری برای بررسی علت ناباروری در مردان
بیوپسی بیضه یکی از روشهای مهم و موثر برای بررسی علت ناباروری در مردان است.
خصوصا این روش زمانی کاربرد دارد که سایر آزمایشات مانند آنالیز مایع منی و آزمایشات هورمونی نتوانند علت دقیق ناباروری را مشخص کنند.
بیوپسی بیضه به دو روش اصلی انجام میشود: بیوپسی باز (تحت بی حسی موضعی یا بیهوشی عمومی) و بیوپسی با سوزن (FNA)
بیوپسی باز (Surgical Biopsy)
در بیوپسی باز، یک برش کوچک روی پوست بیضه ایجاد میشود و یک تکه کوچک از بافت بیضه برای بررسی میکروسکوپی برداشته میشود.
این روش معمولاً در اتاق عمل تحت بی حسی موضعی یا بیهوشی عمومی انجام میشود.
بیوپسی باز به پزشکان اجازه میدهد تا به طور مستقیم بافت بیضه را مشاهده و نمونه برداری کنند، که میتواند اطلاعات دقیقی در مورد تولید اسپرم و وضعیت بافت بیضه ارائه دهد.
بیوپسی با سوزن (FNA – Fine Needle Aspiration)
در این روش، یک سوزن نازک به بیضه وارد میشود تا نمونه کوچکی از بافت یا سلولها ی بیضه برای بررسی میکروسکوپی جمع آوری شود.
بیوپسی با سوزن یک روش کمتر تهاجمی است و معمولاً تحت بی حسی موضعی در مطب پزشک انجام میشود.
این روش سریعتر و با درد کمتر نسبت به بیوپسی باز است، اما ممکن است اطلاعات کمتری ارائه دهد.
اهمیت بیوپسی بیضه
بیوپسی بیضه برای تشخیص مشکلات مختلفی استفاده میشود، از جمله:
- آزواسپرمی: برای تشخیص اینکه آیا مشکل در تولید اسپرم (آزواسپرمی غیرانسدادی) یا انسداد در مسیر انتقال اسپرم (آزواسپرمی انسدادی) وجود دارد.
- ارزیابی سلامت بیضهها: برای تشخیص مشکلاتی مانند عفونت، تومورها، یا ناهنجاریهای ساختاری.
- تحلیل اسپرمهای بدست آمده: در مواردی که اسپرم در مایع منی یافت نمیشود، از بیوپسی برای استخراج مستقیم اسپرم از بافت بیضه استفاده میشود، که میتواند در روشهای کمک باروری (ART) مانند IVF به کار رود.
درمان ناباروری مردان
برای درمان ناباروری مردان، لازم است علت اصلی شناسایی و سپس با استفاده از روشهای مختلف دارویی، جراحی و کمک باروری درمان مناسب صورت گیرد.
در ادامه به شرح روشهای درمانی موجود برای ناباروری مردان میپردازیم.
ناباروری ناشی از انزال خشک و درمان انزال رتروگرید
ناباروری ناشی از انزال خشک یکی از مسائل مهم در سلامت جنسی و باروری مردان است. انزال خشک به وضعیتی گفته میشود که در آن مردان در حین ارگاسم، مایع منی را از بدن خود دفع نمیکنند یا مقدار بسیار کمی از آن دفع میشود.
این مشکل میتواند به دلایل مختلفی رخ دهد که یکی از رایجترین آنها انزال رتروگرید است.
در این حالت، مایع منی به جای خروج از مجرای ادرار، به داخل مثانه برمیگردد. انزال خشک و انزال رتروگرید میتوانند موجب ناباروری شوند زیرا اسپرم به خارج از بدن راه نمییابد و توانایی باروری را تحت تاثیر قرار میدهد.
برای درمان ناباروری ناشی از انزال خشک و انزال رتروگرید، ابتدا باید علت اصلی این مشکل تشخیص داده شود.
بسته به علت، روشهای درمانی مختلفی ممکن است مورد استفاده قرار گیرد:
- درمان دارویی:
- آگونیستهای آلفا-آدرنرژیک: داروهایی مانند افدرین، سودوافدرین، یا فنيل افرین میتوانند به تقویت انقباضات عضلات مثانه و جلوگیری از برگشت منی به مثانه کمک کنند. این داروها معمولاً برای درمان انزال رتروگرید تجویز میشوند.
- داروهای هورمونی: در صورت نقص هورمونی، تجویز تستوسترون یا سایر هورمونها میتواند به بهبود تولید منی و انزال کمک کند.
- درمان جراحی:
- اصلاح مشکلات آناتومیکی: در صورتی که مشکلات ساختاری وجود داشته باشد، جراحی میتواند به بهبود انزال و خروج مایع منی کمک کند.
- بازسازی مجرای ادراری: در مواردی که انسداد یا آسیب در مجرای ادراری وجود دارد، جراحی میتواند مفید باشد.
- استخراج مایع منی از مثانه:
- در موارد انزال رتروگرید، میتوان مایع منی را از ادرار استخراج کرد. این فرآیند شامل تخلیه ادرار پس از انزال و جداسازی اسپرمها از مایع ادرار است.
- اسپرمهای استخراج شده میتوانند برای روشهای کمک باروری مانند IUI (تزریق داخل رحمی اسپرم) یا IVF (لقاح آزمایشگاهی) استفاده شوند.
- درمانهای روان شناختی:
- مشاوره و روان درمانی: در مواردی که انزال خشک به دلیل مشکلات روان شناختی رخ میدهد، مشاوره با روان شناس یا سکسولوژیست میتواند کمک کننده باشد.
- تکنیکهای کاهش استرس: استرس و اضطراب میتوانند نقش مهمی در ایجاد انزال خشک داشته باشند. روشهای کاهش استرس مانند مدیتیشن، یوگا، و تمرینات تنفسی میتوانند مفید باشند.
انزال الکتریکی و تحریک ارتعاشی
انزال الکتریکی و تحریک ارتعاشی دو روش مهم و کاربردی برای استخراج اسپرم در مردانی هستند که دچار مشکلات انزال یا اختلالات نخاعی هستند. این روشها به ویژه در مواردی که سایر روشها موفقیت آمیز نبوده اند، مفید هستند.
انزال الکتریکی (Electroejaculation)
انزال الکتریکی یک روش پزشکی است که از تحریک الکتریکی برای القای انزال استفاده میکند. این روش عمدتاً در مردانی که به دلیل آسیبهای نخاعی یا مشکلات عصبی قادر به انزال طبیعی نیستند، کاربرد دارد.
مراحل انجام انزال الکتریکی:
- آمادگی و بی حسی: معمولاً بیمار تحت بی حسی موضعی یا عمومی قرار میگیرد.
- قرار دادن پروب الکتریکی: یک پروب الکتریکی مخصوص به داخل رکتوم بیمار وارد میشود.
- تحریک الکتریکی: جریانهای الکتریکی با ولتاژ پایین به پروستات و ساختارهای اطراف آن اعمال میشود که منجر به انقباضات عضلانی و در نهایت انزال میشود.
- جمع آوری اسپرم: مایع منی که از طریق انزال به دست میآید، برای ارزیابی و استفاده در روشهای کمک باروری جمع آوری میشود.
کاربردها:
- مردان با آسیب نخاعی
- مردان با اختلالات انزال ناشی از مشکلات عصبی
تحریک ارتعاشی (Vibroejaculation)
تحریک ارتعاشی یک روش غیرتهاجمی برای القای انزال است که از ارتعاشات مکانیکی برای تحریک عصبهای حسی در ناحیه تناسلی استفاده میکند. این روش نیز برای مردانی که دچار آسیبهای نخاعی یا مشکلات انزال هستند، کاربرد دارد.
مراحل انجام تحریک ارتعاشی:
- انتخاب دستگاه ارتعاشی: یک دستگاه ارتعاشی مخصوص انتخاب میشود که میتواند ارتعاشات با فرکانس بالا تولید کند.
- قرار دادن دستگاه: دستگاه ارتعاشی به ناحیه حساس تناسلی، معمولاً سر آلت تناسلی، اعمال میشود.
- تحریک ارتعاشی: دستگاه به مدت چند دقیقه ارتعاشاتی ایجاد میکند که منجر به تحریک عصبهای حسی و در نهایت انزال میشود.
- جمع آوری اسپرم: مایع منی جمع آوری شده برای ارزیابی و استفاده در روشهای کمک باروری مورد استفاده قرار میگیرد
درمان عفونت و ناباروری ناشی از آن
عفونت دستگاه تناسلی به ندرت به ناباروری منجر میشود و این مشکل تنها در حدود 2 نفر از 100 مرد مبتلا به مشکلات باروری یافت میشود. با این حال، در مواردی که عفونت رخ میدهد، میتواند تأثیرات جدی بر باروری داشته باشد و نیاز به درمان مناسب دارد.
تشخیص عفونت دستگاه تناسلی
مشکل عفونت دستگاه تناسلی اغلب از طریق آزمایش مایع منی تشخیص داده میشود. در این آزمایش، حضور گلبولهای سفید خون در مایع منی میتواند نشانهای از عفونت باشد. عفونت شدید اپیدیدیم و بیضهها ممکن است باعث کوچک شدن بیضهها و انسداد مجرای اپیدیدیم شود که میتواند به ناباروری منجر شود. علاوه بر عفونت، التهاب ناشی از عللی غیر از عفونت نیز میتواند بر باروری تأثیر بگذارد. به عنوان مثال، پروستاتیت مزمن، در موارد نادر، میتواند مجاری انزالی را مسدود کند.
درمان عفونت دستگاه تناسلی
- درمان دارویی:
- آنتی بیوتیکها: برای درمان عفونتهای باکتریایی، آنتی بیوتیکهای مناسب تجویز میشود. این داروها به کاهش التهاب و از بین بردن عفونت کمک میکنند.
- داروهای ضد التهابی: برای کاهش التهاب و درد، ممکن است داروهای ضد التهابی غیر استروئیدی (NSAIDs) تجویز شوند.
درمان ناباروری در اثرهایپرپرولاکتینمی در مردان
هایپرپرولاکتینمی زمانی رخ میدهد که غده هیپوفیز بیش از حد هورمون پرولاکتین (هورمون شیردهی) تولید میکند.
این وضعیت میتواند منجر به ناباروری و اختلال نعوظ در مردان شود. درمان این مشکل بستگی به علت افزایش سطح پرولاکتین دارد.
عللهایپرپرولاکتینمی
- تومورهای هیپوفیز: پرولاکتینوما (تومور خوش خیم در غده هیپوفیز)، شایعترین علت هایپرپرولاکتینمی است.
- داروها: مصرف برخی داروها مانند داروهای ضدافسردگی، ضد روان پریشی و ضد تهوع میتواند سطح پرولاکتین را افزایش دهد.
- بیماریهای تیروئید: کم کاری تیروئید میتواند به افزایش سطح پرولاکتین منجر شود.
علائم هایپرپرولاکتینمی در مردان
- ناباروری: کاهش تولید اسپرم و کیفیت آن
- اختلال نعوظ: مشکلات در حفظ یا ایجاد نعوظ
- کاهش میل جنسی: کاهش میل جنسی و کاهش تولید تستوسترون
روشهای درمانی
درمان هایپرپرولاکتینمی به علت آن بستگی دارد:
- دارودرمانی:
- آگونیستهای دوپامین: داروهایی مانند بروموکریپتین و کابرگولین میتوانند تولید پرولاکتین را کاهش دهند. این داروها به طور موثری سطح پرولاکتین را پایین میآورند و میتوانند به بازگشت نعوظ و باروری کمک کنند.
- درمان تومورهای هیپوفیز:
- دارودرمانی: در صورتی که علت هایپرپرولاکتینمی تومور هیپوفیز باشد، درمان با داروهای آگونیست دوپامین میتواند تومور را کوچک کرده و تولید پرولاکتین را کاهش دهد.
- جراحی: اگر تومور بزرگ باشد یا به دارودرمانی پاسخ ندهد، ممکن است جراحی برای برداشتن تومور ضروری باشد.
- درمان بیماریهای زمینهای:
- کم کاری تیروئید: در صورتی که کم کاری تیروئید باعث هایپرپرولاکتینمی شده باشد، درمان با هورمونهای تیروئید میتواند سطح پرولاکتین را نرمال کند.
درمان ناباروری مردان در اثر هیپوگنادیسم هیپوگنادوتروپیک
هیپوگنادیسم هیپوگنادوتروپیک زمانی رخ میدهد که بیضهها به دلیل تحریک ضعیف توسط هورمونهای هیپوفیز، اسپرم نمیسازند. این مشکل به علت نقص در هیپوفیز یا هیپوتالاموس است و میتواند از بدو تولد (مادرزادی) یا به صورت اکتسابی رخ دهد.
شکل مادرزادی این بیماری، که به عنوان سندرم کالمن نیز شناخته میشود، به دلیل مقادیر کمتر هورمون آزاد کننده گنادوتروپین (GnRH) ایجاد میشود.
GnRH هورمونی است که توسط هیپوتالاموس تولید میشود و تحریک هیپوفیز برای ترشح هورمونهای گنادوتروپین (LH و FSH)را انجام میدهد. شکل اکتسابی این بیماری میتواند توسط عوامل مختلفی مانند تومورهای هیپوفیز، ضربه به سر، یا استفاده از استروئیدهای آنابولیک ایجاد شود.
تشخیص هیپوگنادیسم هیپوگنادوتروپیک
برای تشخیص هیپوگنادیسم هیپوگنادوتروپیک، پزشک معمولاً MRI انجام میدهد تا تصویری از غده هیپوفیز به دست آید و هرگونه تومور یا ناهنجاری دیگر شناسایی شود.
همچنین، آزمایش خون برای بررسی سطح پرولاکتین انجام میشود MRI و آزمایش خون به طور مشترک میتوانند تومورهای هیپوفیز را ارزیابی کنند.
اگر سطح بالایی از پرولاکتین وجود داشته باشد ولی توموری در غده هیپوفیز نباشد، ممکن است پزشک ابتدا تلاش کند پرولاکتین را با دارو کاهش دهد.
روشهای درمانی
- کاهش پرولاکتین با دارو:
- اگر سطح پرولاکتین بالا باشد اما توموری وجود نداشته باشد، پزشک از داروهای کاهش دهنده پرولاکتین مانند بروموکریپتین یا کابرگولین استفاده میکند. این داروها میتوانند سطح پرولاکتین را به میزان نرمال برسانند و عملکرد هیپوفیز را بهبود بخشند.
- درمان جایگزین گنادوتروپین:
- در صورتی که کاهش سطح پرولاکتین کافی نباشد یا علت هیپوگنادیسم مستقیماً به نقص گنادوتروپین مربوط باشد، درمان جایگزین گنادوتروپین انجام میشود. این درمان شامل تزریقهای منظم LH و FSH است که به تحریک تولید اسپرم در بیضهها کمک میکنند.
- در طول این درمان، پزشک سطح تستوسترون خون و کیفیت مایع منی را به طور منظم بررسی میکند تا اطمینان حاصل شود که درمان موثر است.
- درمان تومورهای هیپوفیز:
- اگر علت هیپوگنادیسم تومور هیپوفیز باشد، علاوه بر دارو درمانی، ممکن است نیاز به جراحی برای برداشتن تومور وجود داشته باشد.
نتایج و پیگیری
درمان هیپوگنادیسم هیپوگنادوتروپیک به طور کلی موفقیت آمیز است و شانس بازگشت باروری بسیار خوب است. اسپرمهای حاصل از این درمان طبیعی هستند و امکان بارداری طبیعی وجود دارد.
پزشک با پیگیری منظم و بررسی نتایج درمان، به تنظیم دقیق داروها و مراقبتهای لازم میپردازد تا بهترین نتایج برای بیمار حاصل شود.
روشهای درمانی ناباروری مردان با مشکلات ژنتیکی
درمان ناباروری مردان با مشکلات ژنتیکی به دلیل پیچیدگیهای ذاتی این مشکلات، به روشهای خاص و پیشرفتهای نیاز دارد.
برخی از مردان با بیماریهای ژنتیکی به دنیا میآیند که میتواند جدید (بدون سابقه خانوادگی) یا ارثی باشد.
به عنوان مثال، سندرم کلاین فلتر که در آن یک کروموزوم اضافی وجود دارد، یا ریزحذفهای کروموزوم Y که باعث از دست رفتن بخشی از بافت ژنتیکی میشود.
شرایط ژنتیکی میتواند بر رشد مجاری حمل کننده اسپرم نیز تأثیر بگذارد و در نتیجه، لولههای حمل اسپرم ممکن است تشکیل نشوند.
استفاده از روشهای کمک باروری (ART)
یکی از اصلیترین روشها برای درمان ناباروری مردان با مشکلات ژنتیکی، استفاده از تکنیکهای کمک باروری است. این تکنیکها شامل:
- تلقیح داخل رحمی (IUI): در این روش اسپرمها شسته و تغلیظ میشوند و سپس به طور مستقیم به رحم زن تزریق میشوند.
- تلقیح خارج رحمی (IVF): اسپرم و تخمک در محیط آزمایشگاهی ترکیب میشوند و پس از تشکیل جنین، به رحم زن منتقل میشود.
- تزریق اسپرم به داخل سیتوپلاسم (ICSI): این روش به ویژه برای مردانی که تعداد اسپرم کم یا اسپرمهایی با کیفیت پایین دارند مفید است. در این روش، یک اسپرم به طور مستقیم به تخمک تزریق میشود.
تشخیص ژنتیکی پیش از لانه گزینی (PGD)
برای مردانی که دارای مشکلات ژنتیکی شناخته شده هستند، استفاده از PGD میتواند به جلوگیری از انتقال مشکلات ژنتیکی به نسل بعدی کمک کند.
در این روش، جنینها قبل از انتقال به رحم از نظر وجود ناهنجاریهای ژنتیکی بررسی میشوند.
درمانهای هورمونی
در برخی موارد، درمانهای هورمونی میتواند به بهبود تولید و کیفیت اسپرم کمک کند. این درمانها معمولاً برای مردانی که دارای عدم تعادل هورمونی هستند، مفید است.
استفاده از اسپرم اهدایی
در مواردی که تولید اسپرم به شدت مختل است یا اسپرمهای تولید شده دارای مشکلات جدی ژنتیکی هستند، استفاده از اسپرم اهدایی میتواند یک گزینه مناسب باشد. این روش به ویژه در مواردی که سایر روشها موفقیت آمیز نبوده اند، مورد استفاده قرار میگیرد.
مشاوره ژنتیک
مشاوره ژنتیک برای زوجهایی که با مشکلات ژنتیکی ناباروری مواجه هستند، بسیار مهم است. این مشاوره به درک بهتر از نوع مشکل ژنتیکی، میزان خطر انتقال به نسل بعدی و انتخاب بهترین روشهای درمانی کمک میکند.
روشهای درمانی جراحی ناباروری مردان
ناباروری مردان میتواند ناشی از عوامل مختلفی باشد، و در برخی موارد، جراحی میتواند به بهبود یا رفع این مشکلات کمک کند.
درمانهای جراحی ناباروری مردان به طور عمده بر روی اصلاح مشکلات ساختاری و انسدادی تمرکز دارند. در ادامه، برخی از مهمترین روشهای جراحی برای درمان ناباروری مردان را بررسی میکنیم:
درمان واریکوسل
واریکوسل، وریدهای متورم در کیسه بیضه، یکی از علل شایع ناباروری مردان است. این مشکل را میتوان با یک جراحی سرپایی جزئی به نام واریکوسلکتومی برطرف کرد. این جراحی به حرکت، تعداد و ساختار اسپرم کمک میکند.
در طی این جراحی، وریدهای متورم مسدود میشوند و جریان خون به حالت طبیعی بازمیگردد، که این امر میتواند تأثیر مثبتی بر تولید اسپرم داشته باشد.
درمان آزواسپرمی
آزواسپرمی به عدم وجود اسپرم در منی اشاره دارد و میتواند به دلیل انسداد یا مشکلات تولید اسپرم باشد.
برای درمان آزواسپرمی، گزینههای جراحی متعددی وجود دارد:
- برداشتن انسداد: اگر آزواسپرمی ناشی از انسداد باشد، با جراحی میتوان انسداد را برطرف کرد تا اسپرم بتواند به منی راه یابد.
- نمونه گیری از بیضه: در مردانی که تولید اسپرم کم دارند، جراحی میتواند اسپرمها را مستقیماً از بیضه استخراج کرده و آنها را منجمد کند. این اسپرمها در آینده برای لقاح مصنوعی استفاده میشوند.
وازو- وازوستومی میکروسرجریک
وازو- وازوستومی میکروسرجریک یا بازکردن مجدد لولهها، یک روش جراحی برای مردانی است که قبلاً تحت عقیم سازی قرار گرفته اند (وازکتومی). در این روش، با استفاده از میکروسرجری، دو قسمت بریده شده مجرای واز در هر بیضه به یکدیگر متصل میشوند. این جراحی میتواند جریان اسپرم را به حالت عادی بازگرداند و امکان باروری را دوباره فراهم کند.
برش مجرای انزالی از طریق مجرای پیشابراه (TURED)
در مواردی که مجرای انزال مسدود شده است، برش مجرای انزالی از طریق مجرای پیشابراه (TURED) میتواند به رفع انسداد کمک کند.
در این روش، یک سیستوسکوپ به مجرای ادرار (لوله داخل آلت تناسلی) عبور داده میشود و یک برش کوچک در مجرای انزال ایجاد میشود.
این برش باعث میشود اسپرم بتواند وارد مایع منی شود و به بهبود باروری کمک کند.
اصلاح انحرافات مجرای ادراری
برخی مردان ممکن است دچار انحرافات مادرزادی در مجرای ادراری باشند که منجر به مشکلاتی در انتقال اسپرم میشود.
اصلاح این انحرافات با جراحی میتواند به بهبود باروری کمک کند.
وازو- اپیدیدیموستومی
وازو- اپیدیدیموستومی یک روش جراحی است که برای باز کردن انسداد بین وازدفران (مجرای اسپرم) و اپیدیدیم (مجرای کوچکی که اسپرم را از بیضهها منتقل میکند) استفاده میشود.
این روش برای مردانی که دچار انسداد در اپیدیدیم هستند، مفید است.
درمان علل ایدئوپاتیک ناباروری مردان
گاهی اوقات تشخیص علت ناباروری مردان با چالشهای زیادی همراه است. در مواردی که علت ناباروری مشخص نیست، این حالت به عنوان ناباروری مردانه “ایدیوپاتیک” شناخته میشود.
در چنین مواردی، پزشکان ارولوژیست ممکن است از تجربه و دانش خود برای پیدا کردن روشهای درمانی مناسب استفاده کنند.
به این تکنیک «درمان تجربی» میگویند.
روشهای کمک باروری مردان (ART)
تکنیکهای کمک باروری (ART) شامل روشهایی هستند که به مردان و زنان کمک میکنند بدون نیاز به رابطه جنسی، به بارداری دست یابند. این روشها برای زوجهایی که با ناباروری مواجه هستند، شانس بارداری را افزایش میدهند. در ادامه هر کدام از این روشها توضیح داده میشود:
تلقیح داخل رحمی (IUI)
تلقیح داخل رحمی (IUI) یکی از روشهای کمک باروری است که در آن اسپرم از طریق یک لوله به طور مستقیم به رحم زن تزریق میشود. این روش به ویژه در موارد زیر مفید است:
- کاهش تعداد اسپرم: زمانی که تعداد اسپرم در مایع منی کم است، این روش میتواند تعداد اسپرمهای بیشتری را به نزدیکترین نقطه به تخمک برساند.
- مشکلات حرکت اسپرم: زمانی که اسپرمها به خوبی حرکت نمیکنند و نمیتوانند به تخمک برسند، IUI میتواند این مشکل را برطرف کند.
- انزال رتروگراد: در این حالت، اسپرم به جای خروج از آلت تناسلی، به داخل مثانه برمیگردد. با جمع آوری و شستشوی اسپرم از ادرار، میتوان آنها را برای IUI استفاده کرد.
مراحل IUI شامل جمع آوری اسپرم، شستشو و آماده سازی آن، و تزریق به رحم زن است. این روش به طور کلی ساده و کم تهاجمی است و معمولاً بدون بیهوشی انجام میشود.
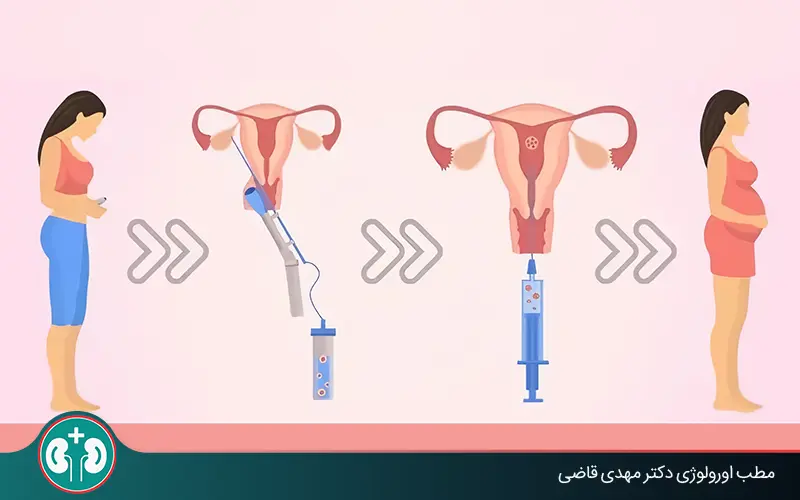
لقاح آزمایشگاهی (IVF)
لقاح آزمایشگاهی (IVF) یکی از معروفترین و موثرترین روشهای کمک باروری است. در این روش، تخمک زن (یا اهداکننده) و اسپرم مرد در یک ظرف آزمایشگاهی ترکیب میشوند. مراحل این روش عبارتند از:
- تحریک تخمدانها: برای تولید چندین تخمک، از داروهای هورمونی استفاده میشود. این داروها به صورت تزریق روزانه تجویز میشوند.
- برداشت تخمکها: پس از تحریک تخمدانها، تخمکها با استفاده از یک سوزن ظریف از تخمدانها جمع آوری میشوند. این مرحله تحت بیهوشی سبک انجام میشود.
- لقاح تخمک و اسپرم: تخمکها و اسپرمها در یک محیط کنترل شده آزمایشگاهی ترکیب میشوند تا لقاح صورت گیرد.
- انتقال جنین: پس از 3 تا 5 روز رشد، جنینهای حاصل به رحم زن منتقل میشوند.
IVF میتواند در زنان با مشکلات هورمونی، لولههای مسدود شده، ناباروری ایدیوپاتیک و الیگواسپرمی شدید مردان استفاده شود.
تزریق داخل سیتوپلاسمی اسپرم (ICSI)

تزریق داخل سیتوپلاسمی اسپرم (ICSI) یک نسخه پیشرفتهتر از IVF است. در این روش، یک اسپرم به طور مستقیم به داخل تخمک تزریق میشود. مراحل این روش شامل:
- جمع آوری اسپرم: اسپرمها از مایع منی، بیضه یا اپیدیدیم جمع آوری میشوند.
- تزریق اسپرم به تخمک: با استفاده از یک سوزن بسیار ظریف، یک اسپرم به طور مستقیم به داخل تخمک تزریق میشود.
- انتقال جنین: پس از لقاح و رشد جنین، آن را به رحم زن منتقل میکنند.
ICSI برای مردانی که کیفیت اسپرم بسیار پایینی دارند یا اسپرم در مایع منی وجود ندارد، استفاده میشود.
استخراج اسپرم برای ART
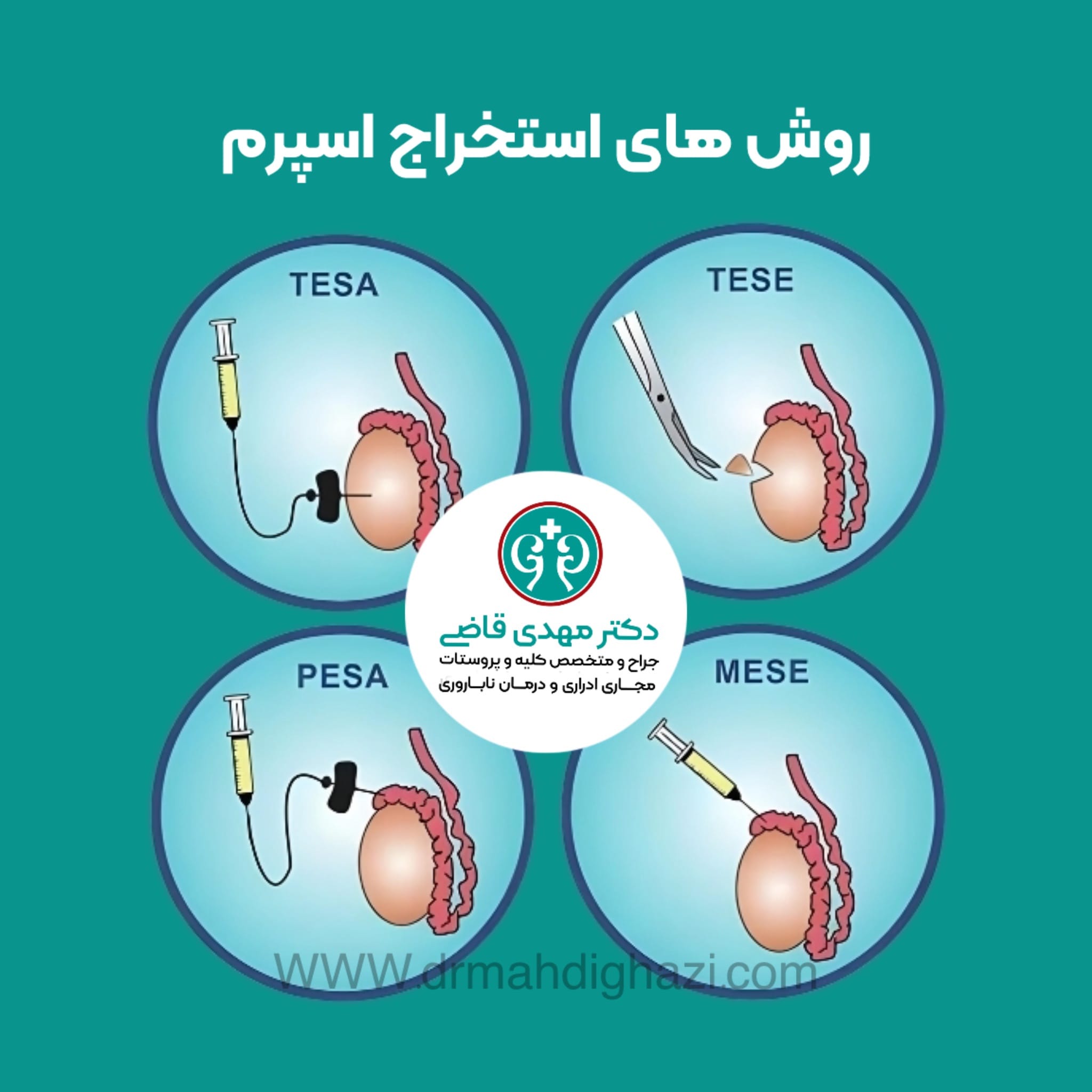
بسیاری از روشهای میکروسرجری میتوانند اسپرمهای محبوس شده در آزواسپرمی انسدادی (عدم وجود اسپرم در مایع منی) را استخراج کنند. هدف این روشها، بدست آوردن بهترین کیفیت و تعداد سلولهای اسپرم است، در حالی که کمترین آسیب به دستگاه تناسلی وارد میشود. این روشها عبارتند از:
استخراج اسپرم بیضه (TESE)
این روش برای مردانی که دچار آزواسپرمی هستند، استفاده میشود. در این روش، بافت بیضه از طریق برشهای کوچک جمع آوری شده و اسپرمها از آن استخراج میشوند.
اسپرمهای استخراج شده میتوانند به صورت تازه برای لقاح استفاده شوند یا منجمد (cryopreserved) شوند تا در آینده مورد استفاده قرار گیرند.
روش پیشرفتهتر TESE به نام microTESE، با استفاده از یک میکروسکوپ جراحی انجام میشود.
این میکروسکوپ به جراح کمک میکند تا نواحی دارای بیشترین اسپرم را شناسایی کند و نمونه برداری دقیقتری انجام دهد، که دقت و کارایی را افزایش میدهد.
آسپیراسیون با سوزن ظریف بیضه (TFNA)
این روش سادهتر و کم تهاجمیتر برای جمع آوری اسپرم از بیضه است. در این روش، ناحیه بیضه تحت بی حسی موضعی قرار میگیرد و یک سوزن نازک از طریق پوست کیسه بیضه وارد شده و اسپرم از بیضه کشیده میشود.
این تکنیک ابتدا برای تشخیص آزواسپرمی استفاده شد، اما اکنون برای جمع آوری اسپرم نیز به کار میرود.
اگرچه این روش کم تهاجمی است، اما میزان اسپرمهای جمع آوری شده ممکن است کمتر از روشهای جراحی دیگر باشد.
آسپیراسیون اسپرم اپیدیدیم از راه پوست
(PESA) در این روش، اسپرم از اپیدیدیم (مجاری کوچک کنار بیضه که اسپرم در آنجا ذخیره میشود) استخراج میشود. این روش ممکن است تحت بیهوشی موضعی یا عمومی انجام شود.
متخصص اورولوژی، سوزنی را که به سرنگ متصل است وارد اپیدیدیم میکند و به آرامی مایع را خارج میکند.
اسپرم ممکن است همیشه از این طریق به دست نیاید و در برخی موارد نیاز به جراحی باز باشد.
آسپیراسیون میکروسرجیکال اسپرم از اپیدیدیم
(MESA) این روش دقیقتر و تخصصیتر برای استخراج اسپرم از اپیدیدیم است. در این روش از میکروسکوپ جراحی استفاده میشود تا مشاهده دقیقتری از ساختارهای حساس داشته باشد و به اپیدیدیم کمترین آسیب وارد شود.
MESA مقدار زیادی اسپرم متحرک استخراج میکند که میتوان آنها را برای درمان IVF منجمد و نگهداری کرد. این روش به دلیل استفاده از میکروسکوپ جراحی، دقت بالاتری دارد و به حفظ عملکرد طبیعی اپیدیدیم کمک میکند.
جمع بندی
ناباروری مردان به عنوان یک مشکل پیچیده و چندوجهی میتواند ناشی از عوامل متعددی باشد که شامل اختلالات تولید اسپرم، مشکلات هورمونی، انسداد مسیرهای انتقال اسپرم، و یا واکنشهای ایمنی بدن علیه اسپرمها است. واریکوسل، آزواسپرمی انسدادی، انزال رتروگرید و ناباروری ایمونولوژیک از جمله مهمترین علل ناباروری مردان هستند که هر کدام نیازمند تشخیص دقیق و درمان مناسب میباشند. توجه به علائم بالینی، انجام آزمایشهای تخصصی و استفاده از روشهای نوین درمانی میتواند به افزایش شانس باروری و بهبود کیفیت زندگی این بیماران کمک کند. درک عمیقتر از مکانیسمهای این اختلالات و پیگیری پژوهشهای بیشتر در این زمینه، راههای جدیدی برای مدیریت و درمان ناباروری مردان فراهم خواهد کرد.




سلام . شوهرمن بخاطر این که قند دارن اسپرم ضعیفی داره که دکتر گفتن امکان بارداری نیست در آزمایش نوشته حدود ۸ تا ۱۰ اسپرم که ۲ تا۴ از آنها متحرک هستن . میخام بدونم آیا امکان بارداری بازم هست . اگه هست به دکتر مهدی قاضی مراجعه کنم .
بله امکان بارداری همچنان هست.میتوانید جهت بررسی بیشتر و راهکارهای از صفحه نوبت دهی ناباروری مردان نوبت دریافت کنید.
سلام . شوهرمن بخاطر این که قند دارن اسپرم ضعیفی داره که دکتر گفتن امکان بارداری نیست در آزمایش نوشته حدود ۸ تا ۱۰ اسپرم که ۲ تا۴ از آنها متحرک هستن . میخام بدونم آیا امکان بارداری بازم هست . اگه هست به دکتر مهدی قاضی مراجعه کنم .
بله امکان بارداری هست و نیازمند بررسی های بیشتری هست.در صورت عدم موفقیت روش های طبیعی و درمان های دارویی و… IVF پیشنهاد میشه.